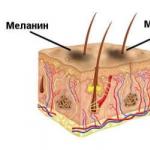
Mayor liberación simultánea de fósforo, así como una disminución. reabsorción tubular conduce a la emergencia hipofosfatemia y hiperfosfaturia , mientras en tejido óseo aparecen signos y osteomalacia ... Muy a menudo, 2-3 veces más que los hombres, la enfermedad afecta a mujeres entre las edades de 25 y 50 años.
La causa del hiperparatiroidismo es un tumor del vapor. glándulas tiroides.
Dependiendo de la causa de la aparición, el hiperparatiroidismo se divide en los siguientes tipos:
- Primario aparece como consecuencia de la formación de adenoma de las glándulas paratiroides en la gran mayoría de los casos de la enfermedad. Y solo en uno de cada diez casos de enfermedades, la causa es la aparición carcinomas o hiperplasia, proliferación y agrandamiento de células glandulares normales.
- Hiperparatiroidismo secundario - hay un aumento en la función, proliferación patológica y agrandamiento de las glándulas, contenido bajo prolongado de calcio con un contenido aumentado simultáneo de fosfatos en la sangre. Se observa un aumento de la producción hormona paratiroidea con insuficiencia renal crónica.
- Terciario - Existe el desarrollo de tumores benignos de las glándulas paratiroides, así como un aumento de la producción de hormona paratiroidea debido a un hiperparatiroidismo secundario prolongado.
- Pseudohiperparatiroidismo - hay una producción de hormona paratiroidea por parte de tumores que no surgieron de las células de las glándulas paratiroideas.
Según la gravedad, la enfermedad se divide en
- manifiesto forma.
- asintomático forma (suave).
- asintomático forma.
Además, según el grado de la enfermedad, la enfermedad se divide en hueso , renal , visceral y mezclado formas.
Síntomas de hiperparatiroidismo
El peligro de la enfermedad es que puede desarrollarse sin síntomas y la detección o el diagnóstico de hiperparatiroidismo ocurre por casualidad, durante el examen. En primeras etapas enfermedades, el paciente desarrolla fatiga rápida incluso con cargas ligeras, dificultad para caminar y, especialmente al subir las escaleras, un característico andar de pato.
Los pacientes experimentan desequilibrio emocional, susceptibilidad y ansiedad, la memoria se deteriora, aparece la depresión. La piel adquiere un color gris terroso. En la vejez, pueden aparecer varios.
En el futuro, signos de daño a varios órganos internos -, enfermedad de cálculos biliares, osteoporosis, etc.
La etapa tardía del hiperparatiroidismo óseo se caracteriza por ablandamiento y curvatura de los huesos, la aparición de dolor difuso en los huesos de los brazos o piernas, en la columna. Los movimientos normales pueden provocar fracturas óseas, que no son dolorosas, pero que crecen juntas lentamente y, a veces, se forman articulaciones falsas.
porque deformando el esqueleto, el paciente puede incluso volverse más bajo. Con la osteoporosis de los maxilares, el paciente pierde o se le caen los dientes sanos. En el cuello, una gran en las glándulas paratiroides. Aparecen extremidades visibles calcificaciones periarticulares .
Cuando hiperparatiroidismo visceropático hay náuseas, vómitos, una fuerte disminución de peso. Los pacientes se quejan de pérdida, dolores de estómago, flatulencia. El examen revela la aparición de úlceras pépticas con, así como varios signos de daño en el páncreas y la vesícula biliar, poliuria y se desarrollan síntomas de insuficiencia renal. Se altera la nutrición de órganos y tejidos, una alta concentración de calcio en la sangre causa daño a los vasos del corazón, un aumento de la presión arterial. Con la calcificación de la conjuntiva ocular se observa el llamado síndrome de "ojos rojos".
En la forma renal, los principales síntomas del hiperparatiroidismo son: poliuria y reacción de orina alcalina. Desarrollo de bilateral nefrocapycinosis , que, a su vez, puede conducir a uremia ... El paciente esta preocupado hipertensión, ataques cólico renal, trastornos dispépticos. Aparece una úlcera duodeno o estómago, posible perforación de la pared del estómago e intestinos. A menudo posible crónico , la formación de piedras en vesícula biliar.
Diagnóstico de hiperparatiroidismo
El diagnóstico de la enfermedad se realiza sobre la base de análisis de sangre que determinan el calcio y el fósforo en el cuerpo y análisis de orina.
Si se detecta un nivel alto de calcio, se realizan otras pruebas y estudios: procedimiento de ultrasonido, Examen de rayos X, CT y MRI, que pueden revelar osteoporosis, úlceras patológicas del tracto gastrointestinal, cambios quísticos en los huesos y otros cambios. Gammagrafía las glándulas paratiroides revela la localización de la ubicación de las glándulas y su anomalía.
Con hiperparatiroidismo secundario, se diagnostica la enfermedad definitoria.
Los doctores
Tratamiento del hiperparatiroidismo
 El tratamiento de la enfermedad se lleva a cabo de manera integral en una combinación de terapia farmacológica conservadora y cirugía quirúrgica. Antes de la operación, se lleva a cabo un tratamiento conservador, cuyo propósito es reducir el nivel de Ca en la sangre.
El tratamiento de la enfermedad se lleva a cabo de manera integral en una combinación de terapia farmacológica conservadora y cirugía quirúrgica. Antes de la operación, se lleva a cabo un tratamiento conservador, cuyo propósito es reducir el nivel de Ca en la sangre.
Los tumores malignos de las glándulas paratiroides se extirpan quirúrgicamente, seguidos de radioterapia.
El pronóstico del hiperparatiroidismo es favorable con diagnóstico oportuno de hiperparatiroidismo y tratamiento quirúrgico adecuado. La recuperación total de la capacidad de trabajo depende del grado de daño del tejido óseo. Si el tratamiento del hiperparatiroidismo se inicia en una etapa temprana, el paciente se recupera en un máximo de seis meses. En casos moderados a severos, la recuperación dura 2 años. En casos avanzados, es probable que haya discapacidad.
Un pronóstico menos favorable en las formas renales de hiperparatiroidismo y depende totalmente del grado de los riñones antes de la cirugía. Sin cirugía: discapacidad y muerte por enfermedad progresiva caquexia e insuficiencia renal crónica.
Cuando crisis hipercalcémica el pronóstico depende de la puntualidad del tratamiento, la tasa de mortalidad es del 32%.
Lista de fuentes
- Endocrinología. Ed. N. Lavigne. - Moscú: Práctica, 1999;
- Fisiopatología del sistema endocrino / ed. EN. Smirnov. - M.: Binom, 2009;
- Endocrinología / Dedov I.I. et al. M.: Medicina, 2007.
¿Lo que es?
El hiperparatiroidismo es una enfermedad endocrina en la que aumenta la producción de hormona paratiroidea (la principal hormona de las glándulas paratiroides).
Esta última (PTH) regula la cantidad de calcio en sangre, asegurando sus valores normales. Con una disminución del calcio, hay un aumento en la producción de hormona paratiroidea en las glándulas paratiroides, con un exceso de calcio, respectivamente, se inhibe la formación de esta hormona.
Normalmente, la hormona paratiroidea es un regulador importante de la renovación del tejido óseo. Bajo su influencia, el calcio del hueso pasa a la sangre, lo que conduce a la estimulación de la formación ósea normal. También retrasa la excreción de calcio a través de los riñones, y la excreción de fósforo, por el contrario, aumenta.
Indirectamente, la hormona paratiroidea afecta el aumento de la ingesta de calcio, mediante la formación de una forma especial de vitamina D, que facilita la absorción del oligoelemento en el intestino.
Con un efecto de impulso corto sobre el hueso, la hormona paratiroidea estimulará la formación ósea y con un impacto prolongado y continuo en la destrucción ósea. Básicamente, se observa una violación de las glándulas paratiroides en adultos.
- El hiperparatiroidismo en los niños se forma con bastante poca frecuencia; puede ocurrir en un niño si ha habido casos de esta enfermedad en la familia. En los recién nacidos, es posible identificar un hiperparatiroidismo temporal si la madre tuvo una disminución en la producción de hormona paratiroidea durante el embarazo. Las manifestaciones y causas del hiperparatiroidismo son idénticas a las de los adultos.
Hiperparatiroidismo primario
En el hiperparatiroidismo primario de las glándulas paratiroideas, la formación de hormona paratiroidea no depende de la cantidad de calcio en la sangre. A menudo, pasa mucho tiempo desde el inicio de esta enfermedad hasta el diagnóstico, aunque el hiperparatiroidismo es la tercera enfermedad endocrina más común (en primer lugar, diabetes, en segundo lugar, un aumento en la función de la glándula tiroides).
El motivo del diagnóstico tardío puede ser una atención insuficiente a los cambios en la cantidad de calcio en la sangre, cuyo rango es muy estrecho y asciende a 2-2,8 mmol / l.
A menudo, se ignora un aumento en los números normales, aunque el doble registro de hipercalcemia es la base para una búsqueda diagnóstica de hiperparatiroidismo. El pico del desarrollo de la enfermedad ocurre a los 40-50 años, las mujeres se ven afectadas con mayor frecuencia en el período posterior al inicio.
Las causas del hiperparatiroidismo primario son afecciones que conducen a una mayor producción de hormona paratiroidea por parte de las células alteradas de las glándulas paratiroideas:
- El adenoma de la glándula paratiroidea, o paratiroma, es un tumor que consta de células activas que producen la hormona. En el 80% de los casos, este tumor es solitario, es decir, solitario. Se detectan múltiples adenomas en el 5% de los pacientes;
- Hiperplasia, es decir un aumento en el tamaño de las glándulas debido a la proliferación de tejido glandular normal (15%);
- Síndromes de neoplasias endocrinas múltiples: MEN-1 y MEN-2A. Si se detectan signos de hiperparatiroidismo, es necesario verificar al paciente la presencia de otros componentes de estos síndromes: cáncer de tiroides medular, tumores de islotes, feocromocitoma.
Hiperparatiroidismo secundario
Esta forma se desarrolla como una reacción del cuerpo a una cantidad reducida de calcio en la sangre. En respuesta a los niveles bajos de calcio, hay un aumento en la producción de hormona paratiroidea. Las causas del hiperparatiroidismo secundario son las siguientes condiciones que contribuyen a una disminución de los niveles de calcio en sangre:
- Insuficiencia renal, en la que, debido a una serie de trastornos bioquímicos, se produce una disminución del calcio en la sangre y también se altera la formación de la forma deseada de vitamina D;
- Enfermedades digestivas: síndrome de malabsorción, que conduce a una absorción deficiente de calcio y vitamina D; cirrosis del hígado, en la que hay una violación de la transformación de la vitamina D, lo que resultará en una disminución en el flujo de calcio desde el intestino a la sangre;
- Condiciones después de una cirugía en el tracto digestivo, como gastrectomía total y cirugía Billroth-2;
- Falta de sol constante y a largo plazo, que conduce a una disminución en la síntesis de vitamina D en el cuerpo.
La forma renal de hiperparatiroidismo secundario se observa en relación con el uso frecuente de hemodiálisis y una mejora en el pronóstico de vida en personas con insuficiencia renal. curso crónico... Las causas del hiperparatiroidismo terciario son las hiperplasias o adenomas de las glándulas paratiroideas por hiperparatiroidismo secundario prolongado.
 La sintomatología de la enfermedad depende de la forma de la enfermedad, comencemos con los síntomas del hiperparatiroidismo primario.
La sintomatología de la enfermedad depende de la forma de la enfermedad, comencemos con los síntomas del hiperparatiroidismo primario.
En el período inicial de la manifestación de la forma primaria, los síntomas son inespecíficos, lo que complica el diagnóstico. Los pacientes se quejan de debilidad muscular y general, fatiga rápida y letargo. Mayor desarrollo la enfermedad tiene diversas manifestaciones.
Hay varias formas en las que un signo es el principal o su combinación:
- Forma de hueso;
- Forma visceropática;
- Forma neuropsíquica;
- Forma mixta.
Cambios óseos. Con un nivel constantemente elevado de PTH, la destrucción ósea prevalece sobre su restauración. La destrucción ósea ocurre en la mitad de los pacientes con hiperparatiroidismo. Las manifestaciones de la osteodistrofia son:
- Dolor de huesos, especialmente a lo largo de la columna;
- Deformidades óseas, desarrollo de caries, quistes en ellas, detectadas en radiografías;
- Marcha de "pato", como resultado de la deformidad y el dolor;
- Fracturas patológicas, es decir fracturas que ocurren con menor impacto en los huesos que con una lesión convencional;
- Pérdida de dientes como resultado de osteoporosis de los maxilares;
- La condrocalcinosis de las articulaciones es el depósito de calcio en el tejido cartilaginoso de la articulación, lo que provoca limitación de su movilidad, aparición de espinas y dolor durante el movimiento. Se desarrolla con frecuencia.
Síntomas renales El hiperparatiroidismo se expresa en el 50% de los pacientes, estos son:
- Más primeros síntomas tienen sed y una gran cantidad de orina excretada, que cuando investigación de laboratorio tiene una densidad baja. Esto puede confundirse con una manifestación;
- Los cálculos renales se encuentran en el 25% de los pacientes, a menudo esta condición se acompaña de pielonefritis. Es posible que la presencia de cálculos renales no se sienta de ninguna manera, pero puede manifestarse como un cólico renal. expresado por signos de inflamación en forma de aparición de leucocitos en la orina, dolor de espalda y aumento de la temperatura corporal. En el 2% de todos los pacientes con urolitiasis se detecta hiperparatiroidismo primario;
- Nefrocalcinosis: la deposición de sales de calcio en el tejido renal es rara, es difícil y conduce a.
Cambios psíquicos durante mucho tiempo son los únicos síntomas del hiperparatiroidismo:
- Depresión, opresión;
- Somnolencia;
- Disminución de la capacidad intelectual.
- Deterioro de la memoria.
Signos neuromusculares El hiperparatiroidismo es causado por la irritación de las terminaciones nerviosas durante la destrucción de las estructuras óseas de la columna, así como por una violación de las contracciones musculares normales. Manifestaciones de esta forma:
- Debilidad muscular, más pronunciada en las extremidades;
- Dolor de columna;
- Amiotrofia;
- Síntomas de tensión;
- Parálisis de los músculos de la pelvis, extremidades inferiores;
- Aspecto: sensaciones desagradables en la piel en forma de hormigueo, ardor y escalofríos.
Órganos del tracto gastrointestinal. - la manifestación de violaciones se puede observar en la mitad de los pacientes:
- Falta de apetito, pérdida de peso, náuseas, hinchazón, estreñimiento. Estas manifestaciones se observan incluso al inicio de la enfermedad;
- El dolor agudo en el estómago se puede considerar como una manifestación de un "abdomen agudo", una patología quirúrgica urgente;
- Las úlceras pépticas del estómago, la úlcera duodenal se desarrollan en el 10% de los pacientes con un aumento de la hormona paratiroidea. Tales úlceras son propensas a recurrencia frecuente;
- Cambios en el páncreas: inflamación crónica (pancreatitis), rara vez se observa depósito de calcio en el tejido de la glándula - pancreocalcinosis y formación de cálculos en los conductos - pancreocalculosis.
Otros órganos y sistemas del cuerpo.
Cambios en sistema cardiovascular expresado en un aumento de la presión arterial y la interrupción de la normalidad ritmo cardiaco... Un ECG puede revelar un aumento del tamaño del ventrículo izquierdo, que es un factor de riesgo de muerte en esta patología.
Una complicación grave, aunque rara, del hiperparatiroidismo primario es una crisis hipercalcémica. Se desarrolla si el nivel de calcio en la sangre se eleva a 4 mmol / l. Puede desencadenarse por la ingesta de diuréticos tiazídicos, el reposo prolongado en cama, así como la prescripción errónea de preparados de calcio y vitamina D para tratar la osteoporosis sin conocer sus verdaderas causas.
Los siguientes síntomas corresponden a un fuerte aumento del nivel de calcio en la sangre, que se unen a los síntomas del hiperparatiroidismo:
- Emoción, psicosis, que rápidamente se convierte en estupor y coma. El coma es difícil de distinguir del coma causado por otra causa;
- Los síntomas de los trastornos gastrointestinales están aumentando;
- La deshidratación y la debilidad se desarrollan rápidamente;
- La micción se detiene: se desarrolla anuria;
- En la mitad superior del cuerpo, se desarrollan trastornos musculares, hasta el cese del trabajo del diafragma y los músculos intercostales, lo que requiere el inicio de la ventilación artificial;
- El aumento es característico.
Síntomas del hiperparatiroidismo secundario
Las manifestaciones del hiperparatiroidismo secundario se deben a los síntomas de la enfermedad que motivaron su desarrollo. Muy a menudo, estas son manifestaciones de insuficiencia renal crónica.
Manifestaciones específicas de la forma secundaria: dolor en huesos y articulaciones, debilidad muscular, fracturas y deformidades de huesos. El depósito de sales de calcio en las articulaciones de las manos y los pies provoca la aparición de nódulos duros alrededor de las articulaciones.
El síndrome de ojos rojos se refiere a una combinación de inflamación y calcificación de la conjuntiva y la córnea.
Tratamiento del hiperparatiroidismo: fármacos y técnicas
Con la confirmación de laboratorio de hipercalcemia y un aumento en el nivel de PTH, revelando síntomas característicos del hiperparatiroidismo primario, el tratamiento consiste en la extirpación quirúrgica del adenoma. Después de la eliminación del hiperparatiroidismo, se realiza una terapia con medicamentos para la destrucción del tejido óseo.
Indicaciones absolutas para la eliminación del adenoma:
- Salvavidas;
- Pacientes jóvenes sin otros problemas de salud;
- En pacientes mayores de 50 años con curso asintomático, si el hiperparatiroidismo se detecta por casualidad. La operación se realiza con progresión, nivel de calcio superior a 3 mmol / L, presencia de riñones calcificados, descenso del aclaramiento de creatinina por debajo del 30%.
Si, por alguna razón, no se lleva a cabo el tratamiento quirúrgico del hiperparatiroidismo, los pacientes deben beber muchos líquidos, moverse más activamente, prevenir el desarrollo de la deshidratación, controlar la presión, se recomienda que las mujeres en el período posmenopáusico tomen estrógenos.
Está prohibido el uso de diuréticos tiazídicos (por ejemplo, hipotiazida), así como glucósidos cardíacos.
Cada 6 meses, debe verificar el nivel de calcio y creatinina en la sangre, el nivel de excreción (excreción) de calcio en la orina. Los exámenes anuales incluyen ultrasonido abdominal y mediciones de densidad ósea (densitometría).
- Si se detecta hiperplasia de cualquier glándula paratiroidea, se extraen las 4 glándulas, que luego se trasplantan al tejido de la mano del paciente.
Tratamiento de la crisis hipercalcémica:
- Goteo intravenoso salina para eliminar la deshidratación;
- Administración intravenosa de bisfosfonatos (para combatir la osteoporosis): pamidronato, etildronato de 4 a 24 horas;
- Administración IM de calcitonina, una hormona cuya acción es opuesta a la hormona paratiroidea;
- La furosemida se administra solo después de la eliminación de la deshidratación, 30 minutos después del inicio de la infusión de solución salina;
- Con una disminución en el nivel de fósforo en la sangre, se utilizan preparaciones de sales de fósforo;
- Si la crisis se desencadena por el uso de vitamina D, se utilizan glucocorticoides;
- Una crisis con insuficiencia renal requiere diálisis con un tampón sin calcio.
Sobre el tratamiento del hiperparatiroidismo secundario.
El hiperparatiroidismo secundario requiere el tratamiento de la enfermedad subyacente. Para evitar un aumento en la producción de hormona paratiroidea en la insuficiencia renal, es necesario prescribir medicamentos que se unan al fósforo: gluconato de calcio, citrato, lactato para mantener el nivel de fósforo en la sangre no más de 1,5 mmol / l.
Prescriba preparaciones de la forma activa de vitamina D: rocaltrol y controle la excreción de calcio en la orina (no más de 300 mg por día).
El hiperparatiroidismo terciario con formación de adenoma solo requiere tratamiento quirúrgico.
Pronóstico
Si la detección temprana de la producción alterada de hormona paratiroidea conduce a un tratamiento adecuado del hiperparatiroidismo, el pronóstico es favorable.
Sin tratamiento, todas las manifestaciones de la enfermedad se agravan, especialmente la destrucción de los huesos, fracturas más frecuentes, la formación de complicaciones graves debido al depósito de calcio en los tejidos de los órganos, como nefrocalcinosis, pancreacalcinosis, etc., el desarrollo de urolitiasis, arritmias, úlceras gástricas a menudo recurrentes y 12 úlceras duodenales. intestinos.
- endocrinopatía, que se basa en la producción excesiva de hormona paratiroidea por las glándulas paratiroides. El hiperparatiroidismo conduce a un aumento de los niveles de calcio en sangre y cambios patológicosque ocurre principalmente en tejido óseo y riñones. La incidencia de hiperparatiroidismo entre las mujeres se observa de 2 a 3 veces más a menudo que entre los hombres. El hiperparatiroidismo afecta principalmente a mujeres de 25 a 50 años. El hiperparatiroidismo puede tener un curso subclínico, óseo, visceropático, de forma mixta, así como un curso agudo en forma de crisis hipercalcémica. El diagnóstico incluye la determinación de Ca, P y hormona paratiroidea en la sangre, examen de rayos X y densitometría.
Información general
- endocrinopatía, que se basa en la producción excesiva de hormona paratiroidea por las glándulas paratiroides. El hiperparatiroidismo conduce a un aumento del nivel de calcio en la sangre y cambios patológicos que ocurren principalmente en el tejido óseo y los riñones. La incidencia de hiperparatiroidismo entre las mujeres se observa de 2 a 3 veces más a menudo que entre los hombres. El hiperparatiroidismo afecta principalmente a mujeres de 25 a 50 años.
Clasificación y causas del hiperparatiroidismo.
El hiperparatiroidismo es primario, secundario y terciario. Formas clínicas el hiperparatiroidismo primario puede variar.
Hiperparatiroidismo primario
El hiperparatiroidismo primario se clasifica en tres tipos:
I. Hiperparatiroidismo primario subclínico.
- etapa bioquímica;
- estadio asintomático (forma "silenciosa").
II. Hiperparatiroidismo primario clínico... Dependiendo de la naturaleza de la mayoría síntomas severos asignar:
- forma ósea (osteodistrofia paratiroidea o enfermedad de Reckglinghausen). Se manifiesta como una deformación de las extremidades que conduce a una discapacidad posterior. Las fracturas aparecen "por sí mismas", sin lesiones, curan por mucho tiempo y son difíciles, una disminución de la densidad ósea conduce al desarrollo de osteoporosis.
- forma visceropática:
- renal: con predominio de urolitiasis grave, con frecuentes ataques de cólico renal, desarrollo de insuficiencia renal;
- forma gastrointestinal: con manifestaciones de úlceras gástricas y duodenales, colecistitis, pancreatitis;
- forma mixta.
III. Hiperparatiroidismo primario agudo (o crisis hipercalcémica).
El hiperparatiroidismo primario se desarrolla cuando las glándulas paratiroides están presentes:
- uno o más adenomas (formaciones benignas de tipo tumoral);
- hiperplasia difusa (agrandamiento de la glándula);
- cáncer hormonalmente activo (raramente, en 1-1,5% de los casos).
En el 10% de los pacientes, el hiperparatiroidismo se combina con diversos tumores hormonales (tumores pituitarios, cáncer de tiroides, feocromocitoma). El hiperparatiroidismo primario también incluye el hiperparatiroidismo hereditario, que se acompaña de otras endocrinopatías hereditarias.
Hiperparatiroidismo secundario
El hiperparatiroidismo secundario sirve como respuesta compensadora a los niveles bajos de Ca en sangre a largo plazo. En este caso, el aumento de la síntesis de hormona paratiroidea se asocia con una violación del metabolismo calcio-fósforo en insuficiencia renal crónica, deficiencia de vitamina D, síndrome de malabsorción (absorción deficiente de Ca en intestino delgado). El hiperparatiroidismo terciario se desarrolla en el caso de hiperparatiroidismo secundario a largo plazo no tratado y se asocia con el desarrollo de un adenoma paratiroideo de funcionamiento autónomo.
El pseudohiperparatiroidismo (o hiperparatiroidismo ectópico) ocurre con tumores malignos de diversa localización (cáncer de mama, cáncer broncogénico), capaces de producir una sustancia parecida a la hormona paratiroidea, con adenomatosis endocrina múltiple tipos I y II.
El hiperparatiroidismo se manifiesta por un exceso de hormona paratiroidea, que promueve la eliminación de calcio y fósforo del tejido óseo. Los huesos se vuelven frágiles, se ablandan, pueden doblarse y aumenta el riesgo de fracturas. La hipercalcemia (nivel excesivo de Ca en la sangre) conduce al desarrollo de debilidad muscular, la liberación de un exceso de Ca en la orina. La micción aumenta, aparece sed constante, se desarrolla enfermedad de cálculos renales (nefrolitiasis), depósito de sales de calcio en el parénquima renal (nefrocalcinosis). Hipertensión arterial en el hiperparatiroidismo debido al efecto del exceso de Ca sobre el tono de los vasos sanguíneos.
Síntomas de hiperparatiroidismo
El hiperparatiroidismo puede ser asintomático y diagnosticado por casualidad, durante el examen. Con el hiperparatiroidismo, el paciente desarrolla simultáneamente síntomas de daño en varios órganos y sistemas: úlcera de estómago, osteoporosis, urolitiasis, enfermedad de cálculos biliares, etc.
Las primeras manifestaciones del hiperparatiroidismo incluyen fatiga durante el esfuerzo, debilidad muscular, dolor de cabeza, dificultad para caminar (especialmente al levantar objetos, superar largas distancias) y es característico caminar como un pato. La mayoría de los pacientes informan deterioro de la memoria, desequilibrio emocional, ansiedad, depresión. Las personas mayores pueden tener graves desordenes mentales... Con el hiperparatiroidismo prolongado, la piel se vuelve gris terrosa.
En la etapa tardía del hiperparatiroidismo óseo, se producen ablandamiento, curvatura, fracturas patológicas (con movimientos normales, en la cama) de los huesos, se producen dolores dispersos en los huesos de los brazos y piernas y la columna vertebral. Como resultado de la osteoporosis, las mandíbulas se aflojan y los dientes sanos se caen. Debido a la deformación del esqueleto, el paciente puede acortarse. Las fracturas patológicas no son dolorosas, pero curan muy lentamente, a menudo con deformidades de las extremidades y formación de articulaciones falsas. Se encuentran calcificaciones periarticulares en brazos y piernas. En el cuello, en la región de las glándulas paratiroides, se puede palpar un adenoma grande.
El hiperparatiroidismo visceropático se caracteriza por síntomas inespecíficos y un comienzo gradual. Con el desarrollo de hiperparatiroidismo, se producen náuseas, dolores de estómago, vómitos, flatulencia, se altera el apetito y se reduce drásticamente el peso. Los pacientes tienen úlceras pépticas con hemorragia de diversas localizaciones, propensas a exacerbaciones frecuentes, recaídas y signos de daño en la vesícula biliar y el páncreas. Se desarrolla poliuria, la densidad de la orina disminuye, aparece una sed insaciable. En las etapas posteriores, se detecta nefrocalcinosis, se desarrollan síntomas de insuficiencia renal, que progresan con el tiempo, uremia.
La hipercalciuria y la hipercalcemia, el desarrollo de calcificación vascular y esclerosis, conduce a la desnutrición de tejidos y órganos. Una alta concentración de Ca en la sangre contribuye al daño de los vasos del corazón y a un aumento de la presión arterial, la aparición de ataques de angina. Con la calcificación de la conjuntiva y la córnea de los ojos, se observa el síndrome de ojos rojos.
Complicaciones del hiperparatiroidismo
La crisis hipercalcémica se refiere a las complicaciones graves del hiperparatiroidismo que amenazan la vida del paciente. Los factores de riesgo son reposo en cama a largo plazo, ingesta incontrolada de preparados de Ca y vitamina D, diuréticos tiazídicos (reducen la excreción urinaria de Ca). La crisis ocurre repentinamente con hipercalcemia aguda (el Ca en la sangre es de 3,5 a 5 mmol / l, a una tasa de 2,15 a 2,50 mmol / l) y se manifiesta por una exacerbación aguda de todos síntomas clínicos... Esta condición se caracteriza por: temperatura corporal alta (hasta 39 - 40 ° C), dolor epigástrico agudo, vómitos, somnolencia, alteración de la conciencia, coma. La debilidad aumenta bruscamente, se produce la deshidratación del cuerpo, una complicación particularmente grave es el desarrollo de miopatía (atrofia muscular) de los músculos intercostales y el diafragma, partes proximales del tronco. También puede ocurrir edema pulmonar, trombosis, sangrado, perforación de úlceras pépticas.
Diagnóstico de hiperparatiroidismo
El hiperparatiroidismo primario no tiene manifestaciones específicas, por lo tanto, es bastante difícil de diagnosticar por el cuadro clínico. Es necesario consultar a un endocrinólogo, examinar al paciente e interpretar los resultados obtenidos:
- análisis de orina general
La orina adquiere una reacción alcalina, se determina la excreción de calcio en la orina (hipercalciuria) y un aumento en el contenido de P en ella (hiperfosfaturia). La densidad relativa desciende a 1000 y, a menudo, hay proteínas en la orina (proteinuria). En el sedimento se encuentran cilindros granulares e hialinos.
- análisis de sangre bioquímico (calcio, fósforo, hormona paratiroidea)
La concentración de Ca total e ionizado en el plasma sanguíneo aumenta, el contenido de P está por debajo de lo normal y la actividad de la fosfatasa alcalina aumenta. Más indicativo en el hiperparatiroidismo es la determinación de la concentración de hormona paratiroidea en la sangre (5-8 ng / ml y más alta a una tasa de 0.15-1 ng / ml).
- examen de ultrasonido
La ecografía de la glándula tiroides es informativa solo cuando los adenomas paratiroideos se encuentran en lugares típicos, en la región de la glándula tiroides.
- examen de rayos X, CT y MRI
Los rayos X pueden detectar osteoporosis, cambios quísticos en los huesos, fracturas patológicas. Para evaluar la densidad ósea, se realiza una densitometría. Con la ayuda de un examen de rayos X con un agente de contraste, se diagnostican úlceras pépticas en el tracto gastrointestinal que surgen del hiperparatiroidismo. La tomografía computarizada de los riñones y el tracto urinario detecta cálculos. La tomografía de rayos X del espacio retroesternal con contraste esofágico con suspensión de bario permite identificar el adenoma paratiroideo y su ubicación. La resonancia magnética supera a la TC y la ecografía en contenido informativo, visualiza cualquier localización de las glándulas paratiroides.
- gammagrafía paratiroidea
Le permite identificar la localización de glándulas ubicadas habitualmente y anormalmente. En el caso de hiperparatiroidismo secundario, se diagnostica la enfermedad definitoria.
Tratamiento del hiperparatiroidismo
El tratamiento complejo del hiperparatiroidismo combina cirugía quirúrgica y farmacoterapia conservadora. El principal tratamiento del hiperparatiroidismo primario es la cirugía, que consiste en extirpar el adenoma paratiroideo o las glándulas paratiroides hiperplásicas. Hoy en día, la endocrinología quirúrgica tiene métodos mínimamente invasivos de intervenciones quirúrgicas realizadas para el hiperparatiroidismo, incluidos aquellos con el uso de equipo endoscópico.
Si el paciente ha sido diagnosticado con una crisis hipercalcémica, es necesaria una operación de emergencia. Antes de la operación, es imperativo prescribir un tratamiento conservador destinado a reducir el Ca en la sangre: bebiendo mucha agua, intravenoso - isotónico solución de NaCl, en ausencia de insuficiencia renal: furosemida con KCl y glucosa al 5%, un extracto de las glándulas tiroides del ganado (bajo el control del nivel de Ca en la sangre), bifosfonatos (ácido pamidrónico y etidronato de sodio), glucocorticoides.
Después de la cirugía de tumores malignos de las glándulas paratiroides, se realiza radioterapia y también se usa un antibiótico antitumoral, plikamicina. Después del tratamiento quirúrgico, la mayoría de los pacientes tienen una disminución en la cantidad de Ca en la sangre, por lo que se les prescriben preparaciones de vitamina D (en casos más graves, sales de Ca por vía intravenosa).
Pronóstico y prevención del hiperparatiroidismo
El pronóstico del hiperparatiroidismo es favorable solo en el caso de un diagnóstico temprano y un tratamiento quirúrgico oportuno. La restauración de la capacidad de trabajo normal del paciente después del tratamiento quirúrgico del hiperparatiroidismo óseo depende del grado de daño del tejido óseo. Con un curso leve de la enfermedad, la capacidad de trabajo se restaura después del tratamiento quirúrgico dentro de aproximadamente 3-4 meses, en casos graves, dentro de los primeros 2 años. En casos avanzados, pueden permanecer deformidades óseas que limitan la capacidad de trabajo.
En la forma renal de hiperparatiroidismo, el pronóstico de recuperación es menos favorable y depende de la gravedad del daño renal en la etapa preoperatoria. Sin cirugía, los pacientes generalmente quedan discapacitados y mueren de caquexia progresiva e insuficiencia renal crónica. Con el desarrollo de una crisis hipercalcémica, el pronóstico está determinado por la puntualidad y la adecuación del tratamiento, la tasa de mortalidad por esta complicación del hiperparatiroidismo es del 32%.
Con la insuficiencia renal crónica existente, la prevención farmacológica del hiperparatiroidismo secundario es importante.
Si su nivel está elevado, se observa hipercalcemia. Es por eso que el hiperparatiroidismo, incluso a una edad temprana, puede provocar osteoporosis, fracturas óseas, debilidad muscular e insuficiencia renal. Hoy describiremos los síntomas y el tratamiento. esta enfermedad.
Algunas palabras sobre la glándula paratiroidea (paratiroides). Es un órgano emparejado ubicado en las inmediaciones de la glándula tiroides. El cuerpo humano tiene 4 glándulas paratiroides, 2 a cada lado. La hormona paratiroidea (PTH), sintetizada por este órgano, junto con la calcitonina y el calcitriol, es responsable del equilibrio de calcio y fósforo en la sangre. Si estos elementos no son suficientes, la glándula paratiroidea comienza a funcionar de manera más activa. Pero a veces sucede que la concentración de calcio es normal, pero la hormona paratiroidea se secreta en exceso. La medicina tradicional probada ayudará a hacer frente a esta enfermedad endocrina.
Causas y tipos de dolencias.
Distinguir entre hiperparatiroidismo primario y secundario.
El hiperparatiroidismo primario es una enfermedad que se basa en un problema de la propia glándula paratiroidea. Puede ser:
- tumores benignos múltiples o únicos (adenomas);
- hiperplasia de las glándulas paratiroides;
- neoplasia maligna (cáncer).
El hiperparatiroidismo primario en el 90 por ciento de los casos es adquirido y en el 10% es congénito (debido a una mutación en el gen que codifica los receptores de superficie que son sensibles a los niveles de calcio).
El hiperparatiroidismo secundario, o sobreestimulación prolongada de las glándulas paratiroides, es una complicación de enfermedades que provocan una disminución de los niveles de calcio en sangre. Cuando cae la concentración de este elemento en la sangre, las glándulas paratiroideas reciben una señal para trabajar más activamente y secretar más hormona paratiroidea. Terminan produciendo demasiada hormona y los niveles de calcio se elevan a niveles peligrosos. Este proceso se suele observar en la insuficiencia renal crónica, especialmente en pacientes sometidos a diálisis durante un tiempo prolongado. La forma secundaria de hiperparatiroidismo también puede deberse a una absorción deficiente de calcio en el intestino.
Síntomas
Como resultado de la hipersecreción de PTH, se desarrolla hipercalcemia, es decir, nivel elevado calcio en la sangre. Este calcio se obtiene principalmente de los depósitos que se almacenan en los huesos. Por lo tanto, el hiperparatiroidismo tarde o temprano conduce al desarrollo de osteoporosis, dolor en los huesos y articulaciones y fracturas frecuentes. Los dientes del paciente se están deteriorando.
El hiperparatiroidismo también tiene otros síntomas:
- trastornos gastrointestinales: pérdida del apetito, aumento de la sed, dolor abdominal, náuseas y estreñimiento, úlcera de estómago (la hormona paratiroidea aumenta indirectamente la secreción de ácido clorhídrico), pancreatitis aguda o crónica;
- debilidad, fatiga, depresión, dolores de cabeza, apatía, concentración alterada, desorientación, somnolencia, coma;
- debilidad muscular y dolor muscular;
- insuficiencia renal aguda o crónica (el hiperparatiroidismo causa problemas renales y viceversa; los problemas renales pueden causar hiperparatiroidismo), cálculos renales recurrentes, cálculos en la vesícula biliar y los conductos biliares, aumento de la micción de hasta 3-4 litros por día;
- hipertensión, arritmia, anemia.
Además, una de las complicaciones del hiperparatiroidismo puede ser la catarata.
Tratamiento
El tratamiento del hiperparatiroidismo se basa en la eliminación de las causas que llevaron a esta afección. Si hay un tumor, debe eliminarse o, mejor aún, tratarse con remedios caseros seguros. Además, el hiperparatiroidismo primario requiere una dieta específica baja en calcio. Para ello, los pacientes deben abandonar la leche y los productos lácteos. Es muy importante beber muchos líquidos para prevenir la formación de cálculos renales. Los platos picantes y ahumados están contraindicados porque irritan el estómago y contribuyen a la formación de úlceras.
A continuación, ofreceremos recetas que ayudarán a establecer el trabajo de la glándula paratiroidea.
Compresa curativa
En el verano, recolecta hierba de cicuta y haz una tintura curativa con ella. Para hacer esto, vierta una cucharada de planta fresca finamente picada en un frasco de vidrio de medio litro. Agrega vodka para que la lata esté completamente llena. Cúbralo con una tapa y déjelo en un lugar oscuro durante 2 semanas. La tintura está lista, queda colarla. Entonces puedes comenzar un curso de compresas. Humedezca un trozo de tela natural en esta tintura, péguelo a la glándula tiroides y envuélvalo con hule. Mantenga la compresa durante al menos una hora. Repite el procedimiento todas las noches y muy pronto notarás cambios positivos. Esta receta es especialmente útil para aquellos con hiperplasia o hinchazón de las paratiroides.
Hojas de nuez
La tintura de nuez ayuda bien, pero debe tomarse con precaución, ya que en algunos pacientes puede causar efectos secundarios.
Es mejor usar una planta fresca. Picarlo y llenar un frasco de vidrio hasta la mitad con las hojas. Rellene con vodka o licor de luna. El frasco debe estar lleno. Cúbralo con una tapa y déjelo en un lugar cálido durante 2 semanas. Luego cuele y puede comenzar el tratamiento. Inicialmente, la dosis es de 10 gotas 2 veces al día, luego aumente gradualmente a 1 cucharadita. Cuando se agote la tintura en el frasco, detenga el tratamiento. La pausa debe ser de al menos 2 meses.
Un cóctel para todos los días
Si tiene hiperparatiroidismo primario, debe trabajar en la función de la glándula paratiroidea. Para ello, se recomienda tomar el siguiente cóctel en el desayuno todas las mañanas:
- 1 vaso de kéfir natural;
- 2 peras maduras (picarlas finamente);
- 1 cucharada de ajonjolí
- 1 cucharada de hojuelas de almendras
- 1 cucharada de avena
- 2 orejones, cortados en tiras.
Mezcle bien todos los ingredientes. Puede pensar que esta receta es muy simple, pero de hecho tiene un efecto significativo en el órgano enfermo. Cuanto más lo beba, mejor será el resultado.
Decocción de raíz de girasol
Una decocción de raíces de girasol tiene un excelente efecto terapéutico. Ayudará con todo tipo de hiperparatiroidismo, restaurará el cuerpo en su totalidad y protegerá los riñones y los huesos de los niveles excesivos de calcio.
Necesitarás raíces secas y trituradas. Hervir una cucharada de materias primas en 3 vasos de agua durante 10 minutos, luego esperar, dejar enfriar la mezcla. Tome 200 ml tres veces al día.
Caldo de gayuba
La gayuba no afecta directamente a la glándula paratiroidea, sin embargo, tiene un efecto diurético que ayuda a eliminar el exceso de calcio. Por lo tanto, utilícelo como complemento en terapias complejas.
Hervir una cucharada de postre de gayuba seca en 600 ml de agua (hervir durante 5-7 minutos), colar y beber en pequeñas porciones durante todo el día.
Tintura de tabiques de nuez y clavo.
Si tiene hiperparatiroidismo, pruebe esta tintura. Normaliza los niveles de calcio en sangre y previene la destrucción ósea.
Entonces, llene un vaso de particiones de nueces con 500 ml de vodka, agregue 50 ramitas de clavo. Insistir toda esta mezcla en un lugar oscuro durante 2 semanas, agitando de vez en cuando. Colar la tintura cuando sea el momento adecuado. Tómelo en una cucharadita con el estómago vacío por la mañana y por la noche con abundante agua fría.
Limpiador de paratiroides
Esta receta es adecuada para quienes son diagnosticados con hiperparatiroidismo primario (en la forma secundaria, está contraindicada, especialmente si el paciente padece insuficiencia renal). La conclusión es que una vez a la semana debe organizar un día de ayuno y limpieza. Coma solo la mezcla medicinal, beba agua o té.
Entonces, combine un vaso de nueces picadas, linaza y miel de trigo sarraceno natural. Guarde este elixir en el refrigerador. Esta será tu comida el día de ayuno.
Tónico general de apoyo
El hiperparatiroidismo no es tan terrible como sus consecuencias. Tome el siguiente remedio para proteger sus órganos internos y el sistema musculoesquelético. Tome 200 g de hojas de aloe, corte, saque la pulpa con una cuchara. Mezclar con un vaso de miel, el jugo de 3 limones y 100 ml de buen coñac. Guarde el medicamento en el refrigerador. Consume 1 cucharada al día.
Flores lilas
Las flores de color lila son una planta única que se puede utilizar tanto en interiores como en exteriores. En ambos casos, ayudará a reducir la actividad de las glándulas paratiroides.
Entonces, para uso externo, deberá preparar una tintura. Para hacer esto, remoje un puñado de flores lilas secas en 2 vasos de vodka durante 2 semanas y luego cuele. Agrega un vaso de miel allí y revuelve bien. Por la noche antes de acostarse, empape un paño limpio en esta tintura y colóquelo en el área de la tiroides. Cubre la parte superior con hule y una bufanda caliente. La compresa debe mantenerse durante al menos una hora, luego retirar y enjuagar la piel agua tibia... Repita este procedimiento todos los días hasta que vea una mejora significativa.
Además, use flores de color lila en el interior. Para hacer esto, deberá hervir el almíbar. Mezclar un kilogramo de azúcar con 2 litros de agua y llevar a ebullición. Pon 3 tazas de pétalos frescos de color lila en el almíbar hirviendo y cocínalos a fuego lento durante 2 horas, revolviendo constantemente. Luego colar el almíbar y verterlo jarras de vidrio... Tomar una cucharada por la mañana y por la noche con el estómago vacío.
Preparaciones a base de hierbas
La recolección de hierbas es buena porque actúan en varias direcciones a la vez, lo que significa que ayudan a tratar de manera integral cualquier dolencia. Con hiperparatiroidismo, los curanderos recomiendan la siguiente colección:
- Raíz de regaliz - 1 parte;
- Flores de girasol - 1 parte;
- Hojas de nuez - 1 parte;
- Hierba de madriguera - 1 parte;
- Raíz de valeriana - 1 parte;
- Hojas de ortiga - 2 partes.
Picar las plantas secas y mezclar bien. Para preparar una porción diaria del medicamento, vierta 2 cucharadas de postre de esta mezcla en una cacerola, agregue 0.5 litros de agua, hierva y cocine a fuego lento durante 5-7 minutos. A continuación, deje reposar el caldo durante 12 horas. Está claro que debe cocinarse por la noche para recibir el medicamento terminado por la mañana. Beba 100 ml 4-5 veces al día una hora después de las comidas. Es aconsejable continuar el curso del tratamiento durante 3-4 meses.
Aquí hay otro buen remedio:
- Escaramujos secos - 2 partes;
- Nuez de Adán seca y triturada - 2 partes;
- Hierba de cola de caballo - 1 parte;
- Liquen islandés - 1 parte;
- Raíces de girasol - 1 parte.
Por la mañana inmediatamente después de despertarse, hierva 3 vasos de agua, agregue una cucharada de esta colección y hierva literalmente por un minuto. El paciente debe beber este medicamento durante todo el día en pequeñas porciones.
Con hiperparatiroidismo muy pronunciado, una vez cada seis meses, se somete a tratamiento con la siguiente colección:
- Hierba de celidonia - 1 parte;
- Hierba de adonis de primavera - 2 partes;
- Hojas de membrillo - 2 partes;
- Flores de color lila - 2 partes;
- Hierba de cola de caballo - 2 partes.
Prepare una cucharadita de esta colección en una taza con agua hirviendo, después de 10 minutos el medicamento estará listo para su uso. Beba 2-3 porciones al día. Esta colección es muy fuerte, por lo que no se puede tomar más de una vez cada seis meses, en un curso de 1 mes.
Entonces, ahora sabes qué es el hiperparatiroidismo, cuáles son sus síntomas y cómo tratarlo. Tu salud está en tus manos. Si sigue todas las recomendaciones, la enfermedad retrocederá. Solo recuerde que a veces se necesitarán años de terapia para sanar por completo.
Escriba en los comentarios sobre su experiencia en el tratamiento de enfermedades, ¡ayude a otros lectores del sitio!
Hiperparatiroidismo: que es, causas y tratamiento
El hiperparatiroidismo es una enfermedad que se acompaña de un exceso de hormona paratiroidea, como consecuencia de la hiperplasia de las glándulas paratiroideas o formaciones tumorales. Durante el hiperparatiroidismo, la cantidad de Ca en la sangre aumenta, lo que resulta en patologías en la región de los riñones y el tejido óseo.
Esta dolencia se observa en la mayoría de los casos en mujeres, de dos a tres veces más que en la parte masculina de la población. El hiperparatiroidismo suele afectar a mujeres de entre veinticinco y cincuenta años. La enfermedad puede ser de naturaleza subclínica o mixta, visceropática, formas óseas y una forma aguda en forma de crisis hipercalcémica.
¿Lo que es?
El hiperparatiroidismo es una enfermedad del sistema endocrino causada por la producción excesiva de hormona paratiroidea debido a la hiperplasia de las glándulas paratiroideas (paratiroides) o su daño tumoral y se caracteriza por una violación pronunciada del metabolismo del calcio y el fósforo.
Patogénesis
El mecanismo de formación de hiperparatiroidismo es la producción excesiva de hormona paratiroidea, la violación de la homeostasis calcio-fósforo.
Un exceso de hormona paratiroidea aumenta la resorción ósea y la movilización de calcio y fósforo de ellos, reduce la reabsorción de fosfato en los riñones, lo que conduce a hipercalcemia (un aumento en la concentración de calcio en sangre por encima de 2,57 mmol / l), hipofosfatemia, hipercalciuria y fosfaturia. La secreción excesiva de hormona paratiroidea provoca la liberación de calcio del depósito al torrente sanguíneo, lo que conduce a la hipercalcemia.
Estos cambios contribuyen al deterioro de la función renal, la formación de cálculos y calcificaciones en el parénquima renal. El hiperparatiroidismo provoca un aumento de la formación de 1, 25 (OH) 2D3, que mejora la absorción de calcio en la luz intestinal, agravando la hipercalcemia, es propicio para el desarrollo de úlcera gástrica y 12 úlcera duodenal, pancreatitis.
Estadísticas
Actualmente, el hiperparatiroidismo primario es una de las endocrinopatías más comunes, ocupando el tercer lugar después diabetes mellitus y enfermedades de la tiroides. El hiperparatiroidismo primario afecta aproximadamente al 1% de la población adulta. El riesgo de que ocurra supera el 2% a partir de los 55 años, las mujeres padecen esta enfermedad 2-3 veces más a menudo que los hombres (hombres 1: 2000, mujeres posmenopáusicas 1: 500). La incidencia de hiperparatiroidismo primario es de 20 a 200 nuevas observaciones por población.
En los Estados Unidos, se registran alrededor de 15,4 incidentes anualmente, y entre los ancianos, 150 casos por persona. En Europa, esta cifra es mayor, con una media de 300 casos por persona. El envejecimiento de la población es prácticamente irreversible, según un informe de 2001 de la División de Población de las Naciones Unidas. La proporción de personas mayores en 1950 era del 8%, en 2000 del 10% y, según las previsiones, para 2050 alcanzará el 21%. Por lo tanto, a medida que la población envejece, la incidencia de hiperparatiroidismo primario aumentará de manera constante.
Hiperparatiroidismo primario
Esta enfermedad es polietiológica (tiene varias causas diferentes).
La causa más común (80-85% de los casos) es el desarrollo de un adenoma solitario en el tejido de las glándulas paratiroides. El adenoma es un tumor benigno del epitelio glandular y puede aparecer en cualquier glándula del cuerpo. Su aparición en la mayoría de los casos no tiene nada que ver con factores externos, sino que se asocia con diversas condiciones internas del cuerpo (estrés, medicación, reducción de la presión y otros).
Otras causas de hiperparatiroidismo primario incluyen adenoma múltiple (2-4%), hiperplasia (aumento del tamaño de las células - 7-12%) y cáncer de paratiroides (1-2%).
Hiperparatiroidismo secundario
El desarrollo de hiperparatiroidismo secundario es causado por un intento del cuerpo de compensar la hipocalcemia (deficiencia de calcio en el cuerpo) o la hiperfosfatemia (exceso de fosfatos).
Las principales causas del hiperparatiroidismo secundario son las enfermedades de los riñones y el tracto gastrointestinal. Por ejemplo:
- raquitismo renal,
- falla renal cronica,
- tubulopatía primaria (transporte deficiente de sustancias en las membranas del canal renal),
- síndrome de malabsorción (mala absorción del intestino delgado).
Las patologías óseas y las fermentopatías también pueden conducir a hiperparatiroidismo secundario con factores genéticos o sistémicos. enfermedades autoinmunes... Otro posible provocador del hiperparatiroidismo secundario son las neoplasias malignas en la médula ósea (mieloma).
Hiperparatiroidismo terciario
Este tipo de enfermedad se caracteriza por un aumento en el nivel de hormona paratiroidea en la sangre a la vez con un contenido normal de calcio. Este diagnóstico se realiza cuando el hiperparatiroidismo secundario es resistente al tratamiento conservador y la aparición de hipercalcemia.
Clasificación
Dado que un aumento en la concentración de paratomona en la sangre conduce a la interrupción del trabajo de varios órganos y sistemas, se distinguen las siguientes formas de hiperparatiroidismo primario, en las que dominan las manifestaciones de uno de los sistemas, a saber:
- Forma ósea (la hipercalcemia y la hipofosfatemia conducen a una disminución de la masa ósea);
- Forma renal (predominan los trastornos renales debidos a hipercalciuria);
- Forma gastrointestinal (la forma más rara; un aumento en el contenido de calcio en la sangre estimula las células glandulares del estómago para producir más gastrina, y su exceso puede llevar a la aparición de úlceras y al desarrollo de úlcera gástrica y duodenal; además, el calcio puede depositarse en los tejidos del páncreas, reduciendo por tanto, la cantidad de hormonas que produce es pancreatocalcinosis).
Síntomas de hiperparatiroidismo, foto
El cuadro clínico del hiperparatiroidismo primario suele ser brillante. En las mujeres, los síntomas son especialmente pronunciados en su curso severo, que también se caracteriza por la aparición de una serie de signos de hipercalcemia. Las principales manifestaciones son trastornos de los huesos y riñones, pero también hay signos de patología de otros órganos y sistemas.
Síntomas del sistema musculoesquelético:
- deformidades óseas, dolor en ellos, frecuentes fracturas, gota y pseudogota;
- debilidad muscular, atrofia;
- quistes en el área de los huesos;
- en formas graves: sensación de hormigueo, ardor, entumecimiento de ciertas partes del cuerpo (signos de radiculopatía), parálisis de los músculos pélvicos;
- si el hiperparatiroidismo se forma a una edad temprana - quilla caja torácica, longitud corta de los huesos tubulares, deformidades de la columna y las costillas, aflojamiento de los dientes.
2. Por parte de los riñones, hay una violación de su función, nefrolitiasis recurrente ( enfermedad de urolitiasis), calcificación de la nefrona.
3. Daño a los vasos sanguíneos (calcificaciones en el área de las válvulas cardíacas, vasos coronarios, vasos de los ojos y el cerebro).
4. Del lado de la psique: trastornos depresivos, irritabilidad, somnolencia, deterioro de la memoria.
5. Por parte del tracto digestivo, pueden ocurrir las siguientes violaciones:
- síntomas de úlcera gástrica y úlcera duodenal, sus frecuentes recaídas;
- pancreatitis crónica;
- calcificación de células pancreáticas;
- formación de cálculos en los conductos del páncreas;
- síntomas de dispepsia (náuseas, vómitos, disminución del apetito, trastornos de las heces (estreñimiento)) y pérdida de peso.
6. Hipertensión arterial, alteraciones del ritmo cardíaco.
7. Desde el lado de las articulaciones: signos de gota, depósito de calcio en el cartílago articular.
8. Sed intensa, gran volumen de orina, micción frecuente durante la noche.
Los síntomas del hiperparatiroidismo secundario en las mujeres varían según la enfermedad subyacente. El hiperparatiroidismo terciario es consistente en términos de manifestaciones clínicas hiperparatiroidismo secundario que lo precede, una forma grave de esta patología. La diferencia es que la concentración de hormona paratiroidea en la sangre está mucho más allá de los valores normales: los supera en 10 o incluso 20 veces.
Diagnóstico
El diagnóstico de hiperparatiroidismo se establece mediante:
- la presencia de síntomas característicos de esta enfermedad;
- radiografía de la glándula paratiroidea: para detectar la presencia de un tumor en la glándula;
- datos de análisis de sangre: se detectará un aumento en la concentración de calcio en la sangre (norma 2.25-2.75 mmol / l), un aumento en su excreción en la orina (norma 200-400 mg por día). El contenido de fósforo en la sangre se reduce en comparación con la norma, en la orina aumenta.
- La ecografía de la glándula tiroides revela un aumento de las glándulas paratiroides.
Tratamiento del hiperparatiroidismo
Con hiperparatiroidismo, se necesitará tratamiento con urgencia. La intervención quirúrgica será la principal; en caso de crisis hipercalcémica, la intervención se realiza de forma urgente. La mayor parte del tiempo se dedica a buscar tumores cuando se realiza la cirugía. Si se detecta una forma visceropática de la enfermedad, que se confirma mediante un examen (alta concentración de hormona paratiroidea), en este caso la operación se realiza incluso sin un diagnóstico tópico.
La cirugía es uno de los principales métodos para salvar a un paciente si el diagnóstico es hiperparatiroidismo o su forma primaria.
Si los pacientes tienen más de cincuenta años, se realiza la operación:
- si la tasa de creatinina de la norma de edad es inferior al treinta por ciento;
- tras la detección de osteoporosis progresiva;
- si hay complicaciones por hiperparatiroidismo primario;
- si la composición de Ca es superior a 3 mmol / l, si hay síntomas agudos de hipercalcemia.
Al decidir no realizar la operación, los pacientes deben consumir la tasa de líquido que necesitan, moverse más para que no se produzca hipodinámica. Los glucósidos cardíacos y los diuréticos tiazídicos están contraindicados en el tratamiento. También debe controlar la presión arterial si se prescriben estrógenos en pacientes posmenopáusicas. Seis meses después, debe someterse a un examen. Es esto lo que determinará la composición de creatinina plasmática, calcio, aclaramiento de creatinina. Realice una ecografía del abdomen cada año.
Crisis hipercalcémica
Si no trata y no mantiene un nivel constante de control del calcio y la hormona paratiroidea en el cuerpo, se desarrolla una rara crisis hipercalcémica. La actividad nerviosa se interrumpe por completo, aumenta la coagulación sanguínea, lo cual es mortal, se pueden formar coágulos de sangre o el corazón puede detenerse. El estado general de una persona se está deteriorando drásticamente.
Una crisis hipercalcémica a menudo se confunde con pancreatitis debido a síntomas similares:
- se desarrollan úlceras y hemorragia intracavitaria;
- aparece fiebre;
- preocupado por la picazón;
- la temperatura corporal sube por encima de los 40 grados.
El paciente no entiende lo que está sucediendo, comienza la psicosis y luego el shock. El resultado fatal ocurre cuando el sistema respiratorio se paraliza o el órgano principal, el corazón, se detiene.
Pronóstico
Con el diagnóstico oportuno de hiperparatiroidismo primario y la extirpación exitosa del tumor productor de hormona paratiroidea, el pronóstico es favorable. La restauración de la estructura del tejido óseo ocurre, por regla general, dentro de los primeros dos años después de la operación. Síntomas patológicos del hiperparatiroidismo desde el exterior. sistema nervioso y los órganos internos desaparecen en unas pocas semanas.
En casos avanzados, las deformidades óseas pueden permanecer en los sitios de las fracturas, lo que dificulta el trabajo adicional. El pronóstico es significativamente peor con daño renal, ya que la nefrocalcinosis es una condición irreversible y la insuficiencia renal que se desarrolla después de la cirugía puede progresar.
En cuanto al pronóstico del hiperparatiroidismo secundario, depende del curso de la enfermedad subyacente, así como de la prevención oportuna de cambios en los órganos.
Enfermedad de Itsenko-Cushing
Pie diabético
Hirsutismo
Tiroiditis autoinmune
Hipertiroidismo
sin comentarios
Haga clic aquí para cancelar la respuesta.
Cálculo del índice de masa corporal en línea
Seleccione una categoría
Enfermedades comunes
Tormentas magnéticas
Cita del día
Definitivamente debes sacudirte físicamente para estar moralmente sano.
Dieta para el hiperparatiroidismo
El hiperparatiroidismo es una enfermedad provocada por un exceso de calcio en el sistema circulatorio debido a la hiperactividad de una de las cuatro glándulas paratiroides ubicadas en el cuello.
Normalmente, se supone que regulan los niveles de calcio en el sistema circulatorio y los tejidos corporales. Muy a menudo, la enfermedad es causada por un tumor o crecimiento canceroso en una de las glándulas.
Una glándula agrandada también puede ser la causa. Los síntomas del hiperparatiroidismo incluyen osteoporosis, cálculos renales, micción excesiva, fatiga, depresión, olvido, dolor y náuseas. Durante el tratamiento, su médico puede recomendarle que ajuste su ingesta dietética de calcio y vitamina D para retrasar la enfermedad.
Seguimiento de la ingesta de calcio y vitamina D
Lleve un registro de la cantidad de estas sustancias en los alimentos que consume. Cuando los niveles de calcio son insuficientes, la glándula paratiroidea aumenta la producción de hormona paratiroidea. El calcio faltante se elimina de los huesos y es absorbido por los riñones y los intestinos.
Una vez que los niveles de calcio vuelven a la normalidad, la producción de hormona paratiroidea se ralentiza. Debe mantener su ingesta diaria de calcio en el rango de mg y su ingesta de vitamina D en unidades internacionales por día para el apoyo óseo e inmunológico.
Consuma alimentos ricos en calcio, incluidos vegetales de hojas verdes (espinacas, col rizada), frijoles y almendras. Elija carnes magras, pescado de agua fría y legumbres en su dieta para proporcionar la proteína que necesita para su salud en general.
Pídale a su médico una prueba de sensibilidad a los alimentos para ayudar a eliminar los alérgenos potenciales de su dieta. Estos alimentos a menudo incluyen: trigo (gluten), productos lácteos, maíz, soja, aditivos alimentarios y conservantes. Todos los productos procesados \u200b\u200btecnológicamente como pasta, azúcar y pan blancotambién están prohibidos.
Limite su consumo de carnes rojas, así como de ácidos grasos trans, que se encuentran comúnmente en alimentos cocidos disponibles comercialmente, como galletas, pasteles, rosquillas, galletas saladas, papas fritas y margarina.
Beba al menos 6-8 vasos de agua filtrada al día para mantener su cuerpo hidratado y reducir el riesgo de cálculos renales. La leche de soja promoverá una buena salud ósea. Abstenerse de bebidas alcohólicas, café y otros estimulantes.
Limite las bebidas carbonatadas. Contienen muchos fosfatos, que extraen calcio de los huesos.
Copyright © STYLE-FRESH, Todos los derechos reservados.
TODO SOBRE MEDICINA
Hiperparatiroidismo
El hiperparatiroidismo es una enfermedad en la que se observa un aumento del contenido de hormona paratiroidea o, como también se le llama, hormona paratiroidea en la sangre del paciente. Esta hormona es producida por la paratiroides, ubicada en la parte anterior del cuello. Su función es regular el intercambio de calcio y fósforo.
El hiperparatiroidismo puede ser de varios tipos:
- Forma primaria. En este caso, el aumento de la producción de hormona paratiroidea por las glándulas paratiroides se produce en el contexto de su hiperplasia o degeneración maligna. La enfermedad afecta con mayor frecuencia a mujeres posmenopáusicas.
- Forma secundaria. Surge como complicación de algunas enfermedades, en las que también sufre el metabolismo fósforo-calcio. Por ejemplo, el hiperparatiroidismo secundario se observa a menudo en el síndrome de malabsorción que conduce a hipocalcemia o en presencia de insuficiencia renal crónica, acompañado de hiperfosfatemia y deficiencia de vitamina D.
- Forma terciaria. Ocurre en el contexto de hiperparatiroidismo primario a largo plazo y es causado por un adenoma de la glándula paratiroidea.
- Pseudohiperparatiroidismo. Ocurre con una serie de neoplasias malignas, por ejemplo, con cáncer de mama o broncogénico. cáncer de pulmón... El mecanismo patológico del desarrollo de esta forma de la enfermedad está asociado con el hecho de que las células malignas de algunos tipos de tumores tienen la capacidad de secretar de forma independiente hormona paratiroidea.
Síntomas de hiperparatiroidismo
Los síntomas más comunes del hiperparatiroidismo son:
- Enfermedad de la urolitiasis;
- Mayor fragilidad del tejido óseo;
- Micción frecuente;
- Mayor fatiga;
- Dolor abdominal
- Deterioro de la memoria;
- Estados depresivos;
- Dolor de articulaciones y huesos;
- Pérdida de apetito, náuseas, a veces vómitos.
Complicaciones del hiperparatiroidismo
Una enfermedad a largo plazo provoca graves trastornos del metabolismo fósforo-calcio en el organismo, que es la principal causa de complicaciones. Éstos incluyen:
- Osteoporosis. Los huesos pierden el calcio que contienen, por lo que se vuelven demasiado frágiles y pueden producirse fracturas bajo la influencia de un esfuerzo físico mínimo.
- Enfermedad de urolitiasis. El cuerpo busca eliminar el exceso de calcio en el suero sanguíneo a través de los riñones. Esto contribuye a la deposición en ellos. sistema pielocaliceal sales de calcio, que forman cálculos bastante densos.
- Hipertensión arterial.
Diagnóstico de hiperparatiroidismo
Si un día se descubre que tiene niveles altos de calcio en la sangre, esto aún no es una señal precisa de que tenga hiperparatiroidismo. Solo se puede hacer un diagnóstico preciso cuando la hipercalcemia se combina con una mayor concentración de hormona paratiroidea. Como métodos para el diagnóstico adicional de hiperparatiroidismo, se llevan a cabo los siguientes estudios:
- Análisis de orina (general, Nechiporenko, Zimnitsky). Le permiten evaluar la capacidad excretora de los riñones e identificar posibles enfermedades concomitantes;
- Osteodensitometría. Este método El diagnóstico de hiperparatiroidismo le permite evaluar la densidad ósea.
- Urografía excretora. Le permite detectar cálculos renales, evaluar su tamaño y ubicación.
- Ecografía de las glándulas paratiroideas.
- Gammagrafía de las glándulas paratiroides.
Tratamiento del hiperparatiroidismo
La terapia para el hiperparatiroidismo no se realiza en todos los casos. Si el paciente ha conservado la función renal, la densidad ósea se reduce ligeramente y el nivel de hipercalcemia es bajo, solo se puede recomendar la observación por parte de un endocrinólogo. En este caso, deberá donar sangre por calcio cada seis meses, y se utilizan otros métodos para diagnosticar el hiperparatiroidismo según las indicaciones.
En caso de daño tumoral en las glándulas paratiroides, puede ser necesaria una intervención quirúrgica. La operación se puede realizar de forma ambulatoria y con anestesia local. Sus complicaciones son extremadamente raras.
Dieta para el hiperparatiroidismo
Todos los pacientes que padecen hiperparatiroidismo no solo deben ser observados por un médico y, si es necesario, recibir tratamiento, sino también adherirse a un estilo de vida correcto y, por supuesto, a la nutrición.
Dado que la sangre de los pacientes con esta patología tiene un mayor contenido de calcio, la dieta para el hiperparatiroidismo debe incluir un mínimo de alimentos ricos en calcio. Por lo tanto, en primer lugar, la leche y los productos lácteos deben excluirse.
Teniendo en cuenta que el cuerpo excreta el exceso de calcio en la orina y esto crea las condiciones previas para la nefrolitiasis, la dieta para el hiperparatiroidismo también implica que los pacientes consuman al menos 6 a 8 vasos de líquido al día.
Pronóstico del hiperparatiroidismo
El pronóstico de esta enfermedad está determinado principalmente por la duración de su curso y el régimen de tratamiento. Con el tratamiento quirúrgico, la capacidad de trabajo de los pacientes generalmente se restablece en tres meses y los cambios en los huesos desaparecen después de uno o dos años. En las formas renales de la enfermedad, el pronóstico del hiperparatiroidismo es menos favorable.
Otras enfermedades
Estamos en Vkontakte
Revista de internet
Base de datos
© Proyecto Promedicinu.ru, 2013. Todos los derechos reservados.
Reproducción total o parcial de materiales
permitido solo si está activo
Certificado de registro de medios de comunicación: El No. FS
Dieta para el hiperparatiroidismo
Con el hiperparatiroidismo, se prescribe una dieta con una restricción de alimentos ricos en calcio y un mayor contenido de fósforo, diuréticos (excepto los diuréticos tiazídicos, que, por el contrario, no excretan, sino que acumulan calcio).
Para la salud de las glándulas paratiroides, se deben seguir las siguientes recomendaciones: aire fresco, participar en el endurecimiento y ejercicio físico, evite el estrés, tome baños de sol y aire, proporcione al cuerpo una nutrición adecuada.
En situaciones en las que el hipoparatiroidismo es leve o solo existe una amenaza de que ocurra, se puede probar la terapia dietética. Sus principios fundamentales en tal situación son: comer más alimentos con alto contenido de calcio (leche, productos lácteos, frutas, verduras, especialmente repollo fresco); comer menos alimentos que contengan fósforo (carne, pescado) y la introducción de alimentos que contengan ergocalciferol (vitamina D2) en la dieta - grasa de pescado, hígado, arenque, yema de huevo.
Cabe señalar que las preparaciones de calcio actualmente existentes, tomadas por vía oral, se absorben extremadamente mal en el estómago. Y para compensar la deficiencia de calcio en el cuerpo, debe tomar la dosis de león de tales medicamentos todos los días e incluso beberlos con algo agrio.
Sin embargo, existe una receta popular maravillosa que hace que el calcio esté más disponible.
Colocar crudo en un vaso huevo y se vierte con una mezcla de buen coñac con jugo puro de limón recién exprimido. Dejar actuar durante 2 semanas. Luego, el huevo se retira con cuidado. Su caparazón, que ha perdido las sales de calcio activas, se ablanda. La infusión opalescente restante se consume dos veces al día por una cucharadita.
Es mucho más fácil comer un cuarto de cucharadita de polvo de cáscara de huevo triturado tres veces al día.
Productos nocivos para las glándulas paratiroides.
Productos almacenamiento a largo plazo... Contienen una gran cantidad de conservantes y otros compuestos nocivos.
Café. Es la causa de una violación de la síntesis de hormona paratiroidea y calcitonina.
Alcohol. Debido al vasoespasmo, es la causa del desequilibrio de calcio.
El artículo utiliza materiales de fuentes abiertas: maruxroot.ucoz.ua, medkarta.com
Lea también:
LLC "Centro de Evaluación de Riesgos Sociales y Ambientales" + ©
¡Queridos lectores! Los materiales publicados en el portal de información de salud lo beneficiarán, le permitirán saber todo sobre la salud, pero no reemplazarán una visita a un médico. Nos gustaría señalar que la administración no siempre comparte la opinión de los autores de los artículos publicados en el sitio. No podremos realizar un diagnóstico preciso de forma remota, por lo que no puede confiar plenamente en nuestras publicaciones. Toda la responsabilidad por la información, direcciones y números de teléfono proporcionados en los anuncios recae en los anunciantes.
Hiperparatiroidismo en mujeres
Lea sobre el hiperparatiroidismo, los síntomas y el tratamiento de esta patología, que depende de la forma de la enfermedad.
Ocurre debido a la producción excesiva de hormona paratiroidea por parte de las glándulas paratiroides. Ocurre en mujeres.
Hiperparatiroidismo en mujeres: síntomas y tratamiento
Los principales síntomas de la patología.
Esta enfermedad se debe al hecho de que en el cuerpo, debido a alteraciones en el trabajo de las glándulas paratiroides, hay una falla en el intercambio de calcio y fósforo.
Estos elementos pierden el corsé óseo y se liberan a la sangre en grandes cantidades, lo que conduce a trastornos graves en el cuerpo.
Hay formas especiales de esta enfermedad:
Estas manifestaciones incluyen:
- Los huesos se vuelven frágiles, esto puede llevar a frecuentes fracturas que normalmente podrían evitarse o se desarrolla osteoporosis;
- Aparecen cálculos renales;
- Necesidad frecuente de orinar
- Cortes y dolor en la región abdominal;
- Debilidad constante y sin fatiga;
- Depresión;
- Deterioro de la memoria;
- Las articulaciones y los huesos duelen constantemente;
- Pérdida de apetito, náuseas y vómitos;
- El peso se pierde muy rápidamente;
- Hay un paso de "pato" debido al dolor en los pies;
- Problemas con los dientes, incluida su pérdida;
- La sed es frecuente.
Los síntomas de una condición de salud más compleja, cuando el nivel de calcio en la sangre es excesivo, pero en el corsé óseo categóricamente no es suficiente, incluyen:
- Corazón - enfermedades vascularesincluida la hipertensión;
- Hiperparatiroidismo neonatal en embarazadas, que genera problemas de salud en el bebé.
Para hacer un diagnóstico, a menudo se prescribe un examen de todo el cuerpo.
Cómo tratar el hiperparatiroidismo
Los cursos de tratamiento para el hiperparatiroidismo primario y secundario varían significativamente. El cirujano asume la responsabilidad de la primera forma de la enfermedad, ya que la mayoría de las veces es imposible prescindir de una operación.
Con la cirugía, se elimina la formación de un tumor en las glándulas paratiroides, que es la causa de la enfermedad. Solo una operación puede llamarse una forma ideal de tratar esta patología. En la segunda forma, se puede utilizar tanto tratamiento quirúrgico como conservador.
El tratamiento de la enfermedad consiste en el uso de medicamentos que reducen el calcio en sangre y tienen un efecto diurético. Todo esto se inyecta con un gotero.
Tipos de enfermedades graves
El hiperparatiroidismo se divide en:
- primario;
- secundario;
- terciario;
- alimenticio.
- El hiperparateidismo primario es principalmente una manifestación de una enfermedad como el adenoma de las glándulas paratiroides.
Con esta forma de la enfermedad, se puede observar un exceso de hormonas paratiroideas en la sangre, que comienzan a acelerar la absorción de calcio, mientras que los fosfatos, por el contrario, se excretan muy rápidamente.
Todo esto puede conducir a alteraciones en el proceso metabólico óseo, que afectarán enormemente a la salud.
Muy a menudo, la forma secundaria se observa en personas que padecen enfermedades del tracto digestivo e insuficiencia renal de forma crónica.
- El hiperparatiroidismo terciario ocurre cuando se producen neoplasias benignas en las glándulas paratiroides, si la forma secundaria no se diagnostica y trata durante mucho tiempo.
- Hiperparatiroidismo alimentario, esta enfermedad se puede encontrar con mayor frecuencia en la medicina veterinaria, cuando la falta de calcio en el cuerpo se manifiesta en los animales, debido a una nutrición inadecuada.
Diagnósticos y análisis necesarios
El diagnóstico de hiperparatiroidismo es bastante difícil debido a la variedad de formas de manifestación de la enfermedad.
Para hacer esto, use los siguientes métodos:
- Pruebas funcionales;
- Recopilación de datos anamnésicos;
- Biopsia de hueso;
- Fibrogastroscopia, si es necesario;
- Examen de ultrasonido, que permitirá determinar qué complicaciones dio la enfermedad;
- Tomografía computarizada de cuello y mediastino;
- Análisis de sangre, que incluyen: bioquímica, niveles hormonales;
Para hacer un diagnóstico correcto, es imperativo excluir enfermedades similares, como:
- Falta de vitamina D;
- Tumores que son malignos;
- Tirotoxicosis;
- La enfermedad de Addison.
Información importante sobre el hiperparatiroidismo en video
Dieta médica para enfermedades
Para hacer esto, tendrá que seguir una dieta baja en calcio y alta en flúor.
Es decir, debe excluir los lácteos y los productos lácteos ácidos de su dieta y aumentar la cantidad de carne y pescado.
Lista de productos para eliminar del menú:
Además, en combinación con una nutrición adecuada, puede mejorar su estado general:
- Caminar al aire libre con más frecuencia;
- Aplicar endurecimiento;
- Hacer deporte;
- Evite la tensión nerviosa y el estrés.
¿Qué es una crisis hipercalcémica?
Con complicaciones muy raras del hiperparatiroidismo, puede desarrollarse una crisis hipercalcémica. Esto sucede cuando el nivel de calcio en la sangre es alto durante mucho tiempo.
En este estado, más de la mitad de los pacientes mueren, ya que un exceso de calcio está plagado de mala permeabilidad nerviosa y trombosis vascular. Posible parada cardíaca por insuficiencia cardiovascular aguda.
Una crisis puede ocurrir por las siguientes razones provocadoras:
- Infección;
- El embarazo;
- El uso de ciertos medicamentos, por ejemplo, diuréticos, vitamina D, medicamentos que incluyen calcio;
- Alimentos de la dieta con alto contenido de calcio.
Que predicciones pueden ser
El pronóstico de la enfermedad es favorable si la enfermedad se detecta en etapas tempranas y, si es necesario, se realizará una intervención quirúrgica.
Si el paciente se niega a someterse a una cirugía, debe recordar que esto puede provocar una discapacidad o la muerte por agotamiento. Si la enfermedad es leve, luego del tratamiento, los pacientes regresan rápidamente a la normalidad y recuperan completamente su salud y rendimiento.
Dado que la enfermedad puede provocar la muerte, debe controlar su salud y ante los primeros signos de la enfermedad debe consultar urgentemente a un especialista.
Encontré esta enfermedad a los 25 años por otra etapa inicialComo dijo el médico, tuve mucha suerte de que la forma inicial y el tratamiento serán bastante simples y, como resultado, el resultado llegará más rápido. Ahora estoy sano, me siento muy bien y me alegro de haberme encontrado con un médico tan bueno que me recetó el tratamiento adecuado.
En el hiperparatiroidismo, los síntomas y el tratamiento en las mujeres están estrechamente relacionados.
Después de todo, hay varias opciones para el curso de la enfermedad, de acuerdo con las cuales se lleva a cabo la elección del esquema terapéutico necesario.
Dependiendo de la causa del inicio de la enfermedad, existen 3 formas principales de la enfermedad: primaria, secundaria y terciaria.
Hiperparatiroidismo primario se desarrolla en relación con la aparición de tumores de diversas etiologías en la glándula paratiroidea y la proliferación de tejidos (hiperplasia).
La mayoría de las veces, esta afección es consecuencia de un adenoma. Al mismo tiempo, hay una violación rápida. procesos metabólicos en los huesos, que se asocia con la excreción activa de fosfatos del cuerpo humano y la absorción acelerada de calcio en el tracto gastrointestinal.
Junto con esto, el calcio no se absorbe en los huesos, sino que se libera en la sangre, como resultado de lo cual ocurre mucho más rápido que su formación, que se manifiesta en forma de adelgazamiento de los huesos, desarrollo de osteoporosis y osteodistrofia.
El hiperparatiroidismo primario a menudo da lugar a daños en los túbulos renales y a la formación de cálculos en la pelvis. El funcionamiento del sistema urinario se ve afectado.
- el nivel de calcio en la sangre es más de 3 mmol / l;
- antecedentes de crisis hipercalcémica;
- alteración de la función renal, formación de cálculos en la pelvis, excreción de calcio en la orina;
- osteoporosis de huesos.
Después de la extirpación quirúrgica del tumor, asegúrese de hacer examen histológico la muestra para identificar su buena calidad. Si se encuentra cáncer, el paciente debe someterse a radioterapiapara evitar que vuelva a ocurrir.
Si existen contraindicaciones para la cirugía, el hiperparatiroidismo se trata con medicamentos que reducen el nivel de calcio en la sangre.
Para esto, se usa goteo intravenoso. solución isotónica con el uso posterior de diuréticos.
Se muestra abundante bebida. En algunos casos se aconseja el uso de bifosfonatos y glucocorticoides.
Terapia de enfermedades secundarias
El tratamiento del hiperparatiroidismo secundario implica, en primer lugar, el nombramiento de medicamentos para normalizar el nivel de la hormona de la glándula endocrina en la sangre.
La terapia conservadora de la enfermedad tiene como objetivo eliminar la causa que provocó el desarrollo de la enfermedad, especialmente si se trata de una patología del tracto gastrointestinal, en particular, el síndrome de malabsorción.
De hecho, al mismo tiempo, hay un deterioro en la absorción de nutrientes necesarios para la formación de tejido óseo.
Las principales direcciones de tratamiento:
- La dieta juega un papel clave en el hiperparatiroidismo. Con la ayuda de un menú correctamente seleccionado, puede limitar la ingesta de calcio con los alimentos y aumentar la ingesta de fósforo. El hiperparatiroidismo nutricional es más fácil de corregir si el paciente bebe muchos líquidos. Esto ayudará a eliminar del cuerpo junto con la orina algunos oligoelementos que provocan un aumento en el nivel de la hormona en la sangre.
- Aglutinantes de fosfato. Se utiliza para tratar trastornos minerales y óseos en pacientes que padecen enfermedades renales crónicas. Estos incluyen: carbonato de calcio, citrato de calcio, acetato de calcio, etc.
- Vitamina D. Afecta favorablemente el trabajo de los osteoblastos, los componentes básicos de los huesos. Promueve un aumento de los indicadores de calcio en el tejido óseo con su falta, no permite la liberación a la sangre.
- Calcimiméticos. Suprime la producción de hormona paratiroidea, normalizando el calcio y el fósforo en los huesos.
- Un análogo de la vitamina D. Utilizado en presencia de contraindicaciones para el uso de este último.

En ausencia de una dinámica positiva de la terapia conservadora en curso, está indicado el uso de intervención quirúrgica.
La principal indicación de la cirugía es la progresión de la enfermedad, acompañada de un deterioro en el funcionamiento de otros órganos y sistemas.
Las patologías de las glándulas endocrinas pueden desarrollarse a cualquier edad. En algunos casos, el hiperparatiroidismo se registra en niños.
La enfermedad puede provocar un grave deterioro de la salud del niño. Por lo tanto, si el bebé está enfermo, no es necesario que se automedique.
Debe comunicarse con un especialista lo antes posible para el diagnóstico oportuno de la enfermedad.
Cuanto antes comience el tratamiento, más posibilidades tendrá de recuperarse más rápido y prevenir el desarrollo de complicaciones.