En este artículo, descubrirá por qué un paro cardíaco se considera el equivalente a una muerte cercana a la muerte. ¿Qué causas y factores pueden causar un paro cardíaco? Signos característicos, algoritmo de primeros auxilios, pronóstico.
Fecha de publicación del artículo: 22/05/2017
Fecha de actualización del artículo: 29/05/2019
En todo el mundo, los médicos consideran unánimemente el paro cardíaco repentino como uno de los primeros y más evidentes signos de muerte clínica (un breve período de tiempo durante el cual la víctima puede volver a la vida). En el momento en que el órgano deja de contraerse, la tasa de circulación sanguínea cae rápidamente, comienzan cambios irreversibles en el cuerpo en el contexto de trastornos del intercambio de gases, metabolismo, estancamiento que conducen a la muerte biológica (es imposible devolver la vida a la víctima) .
Para restaurar la función del corazón, lo hacen, como resultado de lo cual a veces es posible salvar la vida de una persona. Después de 7 minutos después del paro cardíaco, las medidas de reanimación pierden su significado, ya que el daño cerebral alcanza un nivel crítico y la persona puede quedar permanentemente discapacitada. Aunque siempre hay excepciones a la regla: con hipotermia, la duración del período de tiempo durante el cual puede devolver a una persona a la vida aumenta varias veces.
El porcentaje de supervivientes depende de lo competentes y rápidos que hayan sido los primeros auxilios; para brindarlos se llama a un equipo de ambulancia y se hospitaliza urgentemente a una persona en un hospital. Antes de la llegada de los médicos, es necesario realizar un masaje cardíaco directo y ventilación de los pulmones. Al mismo tiempo, incluso las medidas de emergencia oportunas en condiciones de reanimación no garantizan un resultado favorable, ya que la terminación de la actividad contráctil podría provocar condiciones incompatibles con la vida (patologías cardíacas graves, hemorragia aguda, cáncer).
Entonces, el paro cardíaco es completamente equivalente a la muerte clínica y biológica posterior. ¿Qué tan peligroso es? Es imposible curarlo, es bastante difícil predecir el inicio exacto, es posible restaurar el trabajo del corazón en el 30% de los casos, con un resultado favorable para el paciente (restauración completa de la actividad cerebral) solo en 5 % de los casos.
Proporcionando emergencia en tales casos, intervienen médicos de cuidados intensivos, cardiólogos y cirujanos.
Causas
El paro cardíaco puede ser causado por lo siguiente:
- en el 90% de los casos: fibrilación ventricular (contracción caótica, irregular y descoordinada de haces individuales de fibras musculares);
- en el 5% de los casos - asistolia (cese completo de la actividad bioeléctrica y las contracciones);
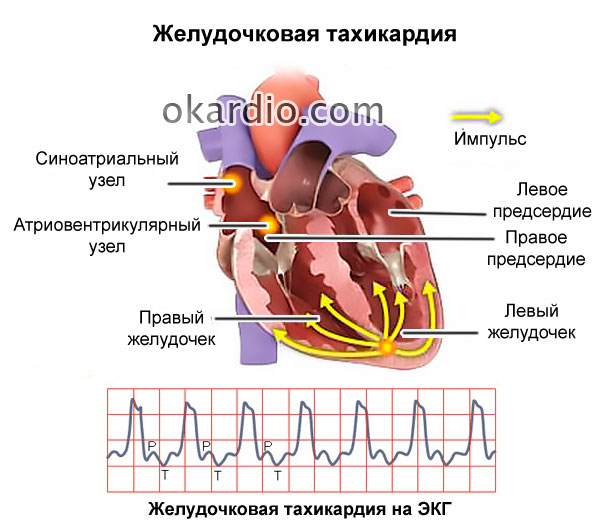
- con menos frecuencia: taquicardia paroxística ventricular (sin pulso en combinación con una mayor frecuencia de contracciones);
- disociación electromecánica (preservación de la actividad bioeléctrica del miocardio en combinación con la ausencia de contracciones ventriculares).
El cese de la actividad cardíaca se puede predecir con un alto grado de probabilidad en pacientes con patologías cardíacas graves (fibrilación), con pérdida aguda de sangre, con lesiones incompatibles con la vida, en pacientes oncológicos y en algunos otros casos. En todos los demás casos, la parada es más "repentina".
Factores de riesgo
Las principales causas del paro cardíaco son los trastornos funcionales (mal funcionamiento del órgano), que en la mayoría de los casos no aparecen por sí mismos, sino que se forman bajo la influencia de numerosos factores. La mayoría de las veces se trata de enfermedades y patologías del corazón, el cerebro y los órganos internos, a veces por causas naturales o un accidente.
Enfermedades que pueden provocar un paro cardíaco:
Condiciones que pueden provocar un paro cardíaco:
| Estado | Descripción |
|---|---|
| Pérdida de sangre fatal | Pérdida de más del 50% de la sangre, desarrollo del síndrome DIC (trastorno de la coagulación sanguínea). |
| Asfixia | Neumotórax (compresión del pulmón), insuficiencia pulmonar aguda, cuerpo extraño en las vías respiratorias, reacción alérgica. |
| Choque | Traumático, hipovolémico (pérdida de líquidos), bacteriano, quemado, anafiláctico, hemorrágico (pérdida de sangre). |
| Intoxicación | Alcohol, drogas, drogas (psicotrópicos, antiarrítmicos, una combinación de drogas incompatibles). |
| Hipotermia, hipertermia |
Hipotermia o sobrecalentamiento del cuerpo. |
| Trauma | Heridas penetrantes, golpes, lesiones eléctricas. |
| Cargas | Actividad física excesiva, mucho estrés. |
| Causas naturales | Edad avanzada. |
 El efecto de la temperatura baja sobre la temperatura corporal y el desarrollo de hipertermia.
El efecto de la temperatura baja sobre la temperatura corporal y el desarrollo de hipertermia. El cese de la actividad cardíaca puede desencadenarse por una combinación de varios factores. Por ejemplo, las personas con enfermedades cardiovasculares, sobrepeso y adicción al alcohol o al tabaco corren un riesgo grave.
El grupo de riesgo generalmente incluye mujeres mayores de 60 años y hombres mayores de 50 años. En casos raros, el paro cardíaco puede ser causado por enfermedad genética, un síndrome poco común de fibrilación ventricular hereditaria (Romano-Ward).
Complicaciones
Según el protocolo, las medidas de reanimación se llevan a cabo dentro de los 30 minutos, si durante este tiempo no es posible restaurar la actividad del corazón, se registra oficialmente la muerte biológica.
Idealmente, es deseable iniciar el corazón antes de la expiración de 7 minutos después de la parada, pero no siempre es posible hacerlo en esos momentos, por lo tanto, el estado de muerte clínica a menudo conduce al desarrollo de las siguientes complicaciones:
- diversos trastornos de la actividad cerebral;
- focos de isquemia (trastornos circulatorios) en los riñones, cerebro, hígado.

En los pacientes que han experimentado la muerte clínica, en la mayoría de los casos, la memoria, la audición y la visión no se recuperan y dificulta el desempeño de las habilidades básicas de la vida diaria. La formación de focos de isquemia puede conducir a insuficiencia renal y hepática y al desarrollo de otras patologías. Debido a trastornos graves de la circulación cerebral, algunos pacientes entran en coma y no recuperan el conocimiento incluso después de que el corazón comienza a funcionar.
Signos característicos
El estado de muerte clínica puede juzgarse por las siguientes manifestaciones:
- Dentro de los 10 o 20 segundos posteriores al paro cardíaco, la persona pierde el conocimiento.
- Puede tener convulsiones a corto plazo.
- La respiración se acompaña de sibilancias breves y convulsivas o no se siente en absoluto.
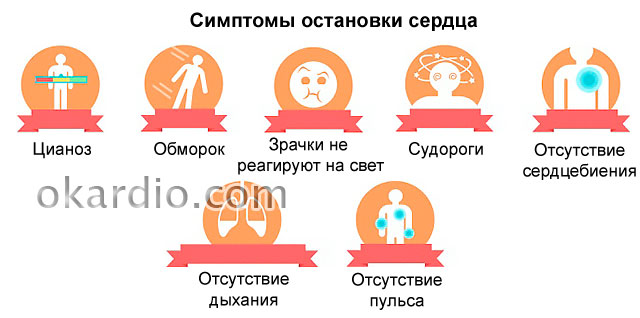
- En el contexto de una palidez aguda de la piel, aparece la cianosis (azul) de los labios, los lóbulos de las orejas, la punta de la nariz y los dedos.
- Es imposible sentir el pulso incluso en vasos grandes (arteria carótida, vena femoral en la ingle).
- No se sienten palpitaciones debajo del pezón derecho.
- El pecho no sube (no respira).
- A los 2 minutos de un paro cardíaco, las pupilas se dilatan y no pueden responder a la luz.
Para restaurar la actividad del corazón, a otros se les permitió solo 7 minutos, después de la expiración de este período, las posibilidades de salvación del paciente disminuyen con una velocidad catastrófica: se producen demasiados cambios irreversibles en el cuerpo.
Por lo tanto, es necesario evaluar el estado de la persona inconsciente muy rápidamente:
- golpéalo en ambas mejillas, sacúdelo, grita;
- si una persona no recupera la conciencia, coloque su mano sobre el pecho, esto le permitirá establecer si hay respiración;
- Coloque dos dedos (índice y medio) doblados juntos en cualquier vaso sanguíneo si no hay pulso, es necesario proporcionar primeros auxilios de emergencia.
Durante el período en el que se evalúa el estado del paciente, es necesario llamar a una ambulancia.
Primeros auxilios
Dado que con mayor frecuencia el paro cardíaco ocurre fuera del hospital, es necesario brindar primeros auxilios a los demás, es de sus habilidades y capacidades de lo que depende la vida de una persona.
Algoritmo de primeros auxilios (relevante para quienes están cerca de la víctima)
- Coloque a la víctima boca arriba sobre una superficie plana y firme.
- Incline su cabeza ligeramente hacia atrás, extienda su mandíbula, use su dedo para tratar de despejar las vías respiratorias de un objeto extraño, vómito y lengua hundida.
- Ventile los pulmones usando el método “boca a boca”, para esto es necesario sujetar la nariz y soplar porciones de aire en la boca, evaluando cuánto sube el pecho. El propósito de la ventilación es estimular el trabajo. pecho, restaurar la circulación de aire en los pulmones, esto puede iniciar el corazón.
- Doble las manos una encima de la otra para que el pecho pueda presionarse con las palmas de los brazos extendidos. Colóquelos en el tercio inferior del esternón (dos dedos por encima del borde inferior), comience a aplicar presión rítmica.
- Cuente el número de clics en voz alta, cada 30, respire dos veces boca a boca.
- debe ser intenso pero no traumático para evitar daños cavidad torácica o costillas rotas.
 Haga clic en la foto para ampliar
Haga clic en la foto para ampliar En ningún caso se debe arrancar el corazón con un golpe del codo al esternón, este método solo lo pueden realizar especialistas y es aconsejable dentro de los primeros 30 segundos después de la parada.
Al mismo tiempo, si es posible, intente evaluar el estado de la víctima: pulso, respiración, signos de vida.
Importante: trate de no ventilar los pulmones sin un pañuelo, una servilleta o un trozo de tejido que cubra la boca de la víctima, ya que el contacto con la saliva y otros fluidos corporales puede provocar una infección (tuberculosis).
Se pueden proporcionar primeros auxilios antes de la llegada de los médicos, pero no más de 30 minutos. Si durante este tiempo la reanimación no da resultados, el paro cardíaco repentino conduce a la muerte biológica.
Brindar asistencia profesional
Tras la llegada del equipo de ambulancia, se llevan a cabo medidas de reanimación in situ o de camino al hospital.
Entre las actividades para brindar urgente atención médica:
- masaje cardíaco indirecto;
- desfibrilación con electrodos especiales;
- ventilación de los pulmones con una bolsa Ambu o conexión a un aparato de respiración artificial;
- suministro de oxígeno mediante una máscara o un tubo que se inserta en la tráquea;
- terapia con medicamentos (administración de atropina, epinefrina, adrenalina).
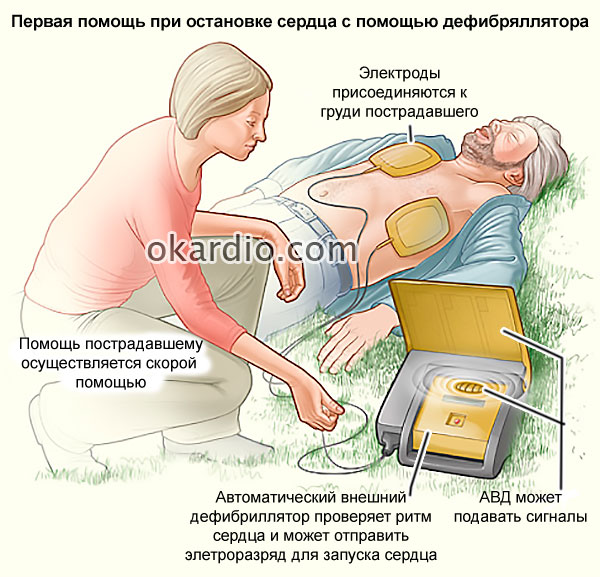 AED - desfibrilador externo automático
AED - desfibrilador externo automático Al mismo tiempo, se lleva a cabo la monitorización del estado por hardware.
Si el corazón comienza a funcionar, la recuperación adicional del paciente se lleva a cabo en cuidados intensivos, donde se identifican las razones que llevaron al paro. Con patologías cardiovasculares, el paciente se "recupera" en cardiología, con patologías pulmonares - en terapia, etc.
A menudo, después del masaje de reanimación, las víctimas presentan fracturas de las costillas, daño en los pulmones (neumotórax), hemorragias pequeñas y grandes, hematomas, que deben eliminarse mediante métodos quirúrgicos.
Vida después de la muerte"
Los supervivientes de un paro cardíaco deben cambiar completamente sus actitudes hacia la salud, el estilo de vida, el régimen diario y la nutrición:
- dejar el alcohol, fumar, ingesta descontrolada medicamentos sin receta médica;
- cambiar la dieta, dando preferencia a alimentos con un contenido mínimo de carbohidratos rápidos (confitería, dulces, productos horneados) y colesterol (carnes grasas), sal (salchichas);
- evitar pesado actividad física y estrés;
- restablecer el sueño, adherirse al régimen y la rutina diaria.
Si la causa de la muerte clínica es una enfermedad aguda o crónica, se registra al paciente, se prescriben medicamentos y se controla periódicamente su salud.
Pronóstico
Después de un paro cardíaco, solo el 30% de los afectados sobreviven. Salvar la vida y la salud depende literalmente de la velocidad de los primeros auxilios: si se inicia el masaje directo dentro de los primeros 2-3 minutos, las posibilidades de supervivencia se duplican. Después de 10 minutos, caen casi un 99% por ciento (solo el 1% de éxito).
El paro cardíaco y el estado de muerte clínica dejan muchas consecuencias de carácter isquémico, cuanto más tarde se inician las medidas de reanimación, cuanto más empeora la falta de oxígeno, más rápido mueren las células cerebrales.
La actividad cerebral se restablece por completo solo en el 3.5-5% de los casos, el 14% vive con trastornos más o menos pronunciados del cerebro y los órganos internos, el resto de los sobrevivientes (del 30%) quedan completamente discapacitados o caen en coma.
Actualización: octubre de 2018
El paro cardíaco es equivalente a la muerte clínica. Tan pronto como el corazón deja de realizar sus funciones de bombeo y bombeo de sangre, comienzan los cambios en el cuerpo, llamados tanatogénesis o el inicio de la muerte. Afortunadamente muerte clínica reversibles, y en una serie de situaciones de paro respiratorio y cardíaco repentino, pueden reiniciarse.
En realidad, un paro cardíaco repentino es precisamente el cese de su trabajo efectivo. Dado que el miocardio es una comunidad de muchas fibras musculares que deben contraerse rítmica y sincrónicamente, su contracción caótica, que incluso quedará registrada en el cardiograma, también puede referirse a un paro cardíaco.
Causas del paro cardíaco
- Causa del 90% de todas las muertes clínicas- La fibrilación ventricular. En este caso, se producirá el mismo caos de las contracciones de las miofibrillas individuales, pero el bombeo de sangre se detendrá y los tejidos comenzarán a experimentar falta de oxígeno.
- Causa del 5% de paro cardíaco- cese completo de las contracciones cardíacas o asistolia.
- Disociación electromecánica- cuando el corazón no se contrae, pero su actividad eléctrica permanece.
- Taquicardia ventricular paroxística, en el que un ataque de latidos cardíacos con una frecuencia de más de 180 por minuto se acompaña de una falta de pulso en los vasos grandes.
Los siguientes cambios y enfermedades pueden provocar todas estas afecciones:
Patologia cardiaca
- Cardiopatía isquémica () -, falta de oxígeno aguda del miocardio (isquemia) o su necrosis, por ejemplo, con
- inflamación del músculo cardíaco ()
- miocardiopatía
- daño de la válvula cardíaca
- tromboembolismo arteria pulmonar
- taponamiento cardíaco, como presión arterial del saco bursal
- disección de aneurisma aórtico
- trombosis coronaria aguda
Otras razones
- sobredosis de droga
- envenenamiento quimicos(intoxicación)
- sobredosis drogas, alcohol
- obstrucción de las vías respiratorias (cuerpo extraño en los bronquios, boca, tráquea), insuficiencia respiratoria aguda
- accidentes: descargas eléctricas (uso de armas para la defensa propia, pistolas paralizantes), disparos, heridas de arma blanca, caídas, golpes
- estado de shock - shock doloroso, alérgico, con sangrado
- Falta aguda de oxígeno en todo el cuerpo durante asfixia o paro respiratorio.
- deshidratación, una caída en el volumen de sangre circulante
- un aumento brusco de los niveles de calcio en sangre
- enfriamiento
- ahogo
Factores predisponentes en patologías cardíacas
- de fumar
- predisposición hereditaria
- sobrecarga del corazón (estrés, actividad física intensa, comer en exceso, etc.).
Medicamentos que causan un paro cardíaco.
Varios fármacos pueden provocar una catástrofe cardíaca y provocar la muerte clínica. Como regla general, estos son casos de interacción farmacológica o sobredosis:
- Productos de anestesia
- Fármacos antiarrítmicos
- Drogas psicotropicas
- Combinaciones: antagonistas del calcio y antiarrítmicos de tercera clase, antagonistas del calcio y betabloqueantes, algunos antihistamínicos y antifúngico, etc.
Signos de paro cardíaco
La apariencia del paciente, por regla general, no deja dudas de que algo anda mal aquí. Como regla general, se observan las siguientes manifestaciones del cese de la actividad cardíaca:
- Falta de conciencia, que se desarrolla después de 10-20 segundos desde el inicio de una situación aguda. En los primeros segundos, una persona aún puede realizar movimientos simples. Después de 20 a 30 segundos, también pueden desarrollarse convulsiones.
- Palidez y cianosis de la piel., en primer lugar, labios, punta de la nariz, lóbulos de las orejas.
- Respiración rara que se detiene después de 2 minutos de un paro cardíaco.
- Falta de pulso en los grandes vasos del cuello y las muñecas.
- Falta de palpitaciones en el área debajo del pezón izquierdo.
- Las pupilas se dilatan y dejan de responder a la luz.- 2 minutos después de parar.
Por tanto, la muerte clínica se produce después de un paro cardíaco. Sin medidas de reanimación, se desarrollará en cambios hipóxicos irreversibles en órganos y tejidos, llamados muerte biológica.
- El cerebro vive de 6 a 10 minutos después de un paro cardíaco.
- A modo de casuística se describen casos de preservación de la corteza cerebral después de 20 minutos de muerte clínica por caída en agua muy fría.
- A partir del séptimo minuto, las células cerebrales comienzan a morir progresivamente.
Y aunque se supone que las medidas de reanimación se llevan a cabo durante al menos 20 minutos, la víctima y sus rescatadores tienen solo 5-6 minutos de reserva, garantizando la posterior vida plena de la víctima de un paro cardíaco.
Primeros auxilios para un paro cardíaco.
Dados los altos riesgos de muerte por fibrilación ventricular súbita, los países civilizados están equipando lugares públicos desfibriladores que pueden ser utilizados por casi cualquier ciudadano. El dispositivo tiene instrucciones detalladas o guía de voz en varios idiomas. Rusia y los países de la CEI no se ven perjudicados por tales excesos, por lo tanto, en caso de muerte súbita cardíaca (sospecha de ello), tendrá que actuar de forma independiente.
Cada vez más, la legislación restringe incluso a un médico que pasa por un caído en la calle en las posibilidades de realizar primaria. reanimación cardiopulmonar... Después de todo, ahora un médico puede hacer su trabajo solo durante las horas asignadas a él en el territorio de su institución médica o territorio subordinado y solo de acuerdo con su especialización.
Es decir, un obstetra-ginecólogo, resucitando a una persona con un paro cardíaco repentino en la calle, puede llegar mucho más allá de lo que se merece. Afortunadamente, tales castigos no se aplican al personal no médico, por lo que la asistencia mutua sigue siendo la principal posibilidad de salvación de la víctima.
Para no parecer indiferente o analfabeto en una situación crítica, vale la pena recordar un simple algoritmo de acciones que puede salvar la vida de un caído o tirado en la calle y preservar su calidad.
Para que sea más fácil recordar el orden de las acciones, llamémoslas por las primeras letras y números: OP 112 SODA.
- O- evaluar el peligro
Al acercarnos a la persona que yace no demasiado cerca, le preguntamos en voz alta si nos escucha. Las personas en estado de intoxicación por alcohol o drogas, por regla general, tararean algo. Si es posible, sacamos el cuerpo de la calzada / pasarela, retiramos el cable eléctrico de la víctima (si hubo una descarga eléctrica), soltamos
- NS- comprobar la reacción
Desde una posición de pie, preparándose si algo sucede para saltar hacia atrás y escapar rápidamente, pellizque el lóbulo de la oreja que está detrás y espere una respuesta. Si no siguieron gemidos o maldiciones, y el cuerpo está sin aliento, vaya al párrafo 112.
- 112 - llamada telefónica
Este es un número de teléfono de emergencia general que se puede marcar desde teléfonos móviles en la Federación de Rusia, países de la CEI y muchos países europeos. Como no hay tiempo que perder, alguien más se hará cargo del teléfono, que debes elegir entre la multitud, habiéndose dirigido personalmente a la persona para que no tenga dudas sobre el caso asignado.
- CON- masaje cardíaco
Al colocar a la víctima sobre una superficie plana y dura, debe comenzar un masaje cardíaco indirecto. Olvídese de inmediato de todo lo que ha visto sobre este tema en las películas. Empujando desde el esternón con los brazos doblados, es imposible poner en marcha un corazón. Mantenga los brazos rectos en todo momento durante la reanimación. En el tercio inferior del esternón, se colocará la palma recta de la mano más débil. Una palma más fuerte se coloca perpendicularmente encima de ella. A esto le siguen cinco movimientos de presión no infantiles con todo el peso sobre los brazos extendidos. En este caso, el cofre debe desplazarse al menos cinco centímetros. Tendrás que trabajar como en el gimnasio, sin prestar atención al crujido y rechinando debajo de tus manos (las costillas luego sanarán y la pleura se coserá). Debe haber 100 golpes por minuto.
- O- asegurar la permeabilidad de las vías respiratorias
Para hacer esto, la cabeza de una persona está con cuidado, para no dañar el cuello, algunos se tiran, con los dedos envueltos en un pañuelo o servilleta, rápidamente sacan las dentaduras postizas y los objetos extraños de la boca, empujan mandíbula inferior hacia adelante. El punto, en principio, se puede omitir, lo principal es no dejar de bombear el corazón. Por lo tanto, puede poner a alguien más en este punto.
- D- Respiración artificial
Para treinta golpes de esternón, hay 2 respiraciones de boca a boca, previamente cubiertas con una gasa o un pañuelo. Estas dos respiraciones no deben durar más de 2 segundos, especialmente si la reanimación la realiza una sola persona.
- A Es adies
Al llegar al lugar de una ambulancia o de los servicios de rescate, es necesario partir de manera prudente y oportuna a su casa, a menos que la víctima sea su amigo cercano o familiar. Este es un seguro contra complicaciones innecesarias de la vida personal.
Primeros auxilios para un niño
Un niño no es un adulto pequeño. Este es un organismo completamente original, cuyos enfoques son diferentes. La reanimación cardiopulmonar sigue siendo especialmente relevante para los niños en los primeros tres años de vida. Al mismo tiempo, no ceda al pánico y actúe lo más rápido posible (después de todo, solo quedan cinco minutos).
- Se coloca al niño sobre la mesa, sin ropa o sin ropa, y la boca se libera de objetos extraños o impurezas.
- Luego, con las yemas del segundo y tercer dedo de la mano, ubicadas en el tercio inferior del esternón, presione con una frecuencia de 120 impulsos por minuto.
- Las sacudidas deben ser suaves, pero intensas (el esternón se desplaza a la profundidad del dedo).
- Después de 15 compresiones, se toman dos respiraciones por la boca y la nariz, cubiertas con un pañuelo de papel.
- Paralelamente a la reanimación, se llama a una ambulancia.
Primeros auxilios para un paro cardíaco.
El tratamiento médico depende de la causa del paro cardíaco. El desfibrilador más utilizado. La eficiencia de la manipulación disminuye aproximadamente un 7% cada minuto, por lo que el desfibrilador es relevante durante los primeros quince minutos desde el desastre.
Para los equipos de emergencia, se han desarrollado los siguientes algoritmos para ayudar con un paro cardíaco repentino.
- Si la muerte clínica ocurre en presencia de un equipo, se aplica un golpe precordial. Si la actividad cardíaca se restablece después, se inyecta solución salina por vía intravenosa, se toma un ECG, si el ritmo cardíaco es normal, se lleva a cabo la ventilación artificial de los pulmones y se lleva al paciente al hospital.
- Si no hay palpitaciones después de un latido precordial, la permeabilidad de la vía aérea se restablece mediante una vía aérea, intubación traqueal, una bolsa Ambu o ventilación mecánica. Luego, se realiza secuencialmente un masaje cardíaco cerrado y desfibrilación ventricular, luego de la restauración del ritmo, el paciente es trasladado al hospital.
- Para la taquicardia ventricular o la fibrilación ventricular, utilizo descargas de desfibrilador de 200, 300 y 360 J en serie o 120, 150 y 200 J con un desfibrilador bifásico.
- Si el ritmo no se restablece, se usa amiodarona, procainamida por vía intravenosa con una descarga de 360 J después de cada administración de fármaco. Tras el éxito, el paciente es hospitalizado.
- En el caso de asistolia, confirmada por ECG, se traslada al paciente a ventilación mecánica, se administra atropina y epinefrina. El ECG se vuelve a registrar. A continuación, buscan una causa que pueda eliminarse (hipoglucemia, acidosis) y trabajan con ella. Si el resultado es fibrilación, proceda al algoritmo para su eliminación. Con la estabilización del ritmo - hospitalización. Si persiste la asistolia, se confirma la muerte.
- Con disociación electromecánica, intubación traqueal. Acceso venoso, búsqueda causa posible y su eliminación. Epinefrina, atropina. En caso de asistolia como resultado de las medidas, actuar según el algoritmo de asistolia. Si el resultado es fibrilación, vaya al algoritmo para su eliminación.
Por lo tanto, si se ha producido un paro cardíaco repentino, el primer y principal criterio a considerar es el tiempo. La supervivencia del paciente y la calidad de su vida futura dependen del inicio rápido de la atención.
Razones por las que una persona comienza a desarrollar un paro cardíaco pueden ser suficientes un gran número de... Uno de estos puede ser obstructivo apnea del sueño... Por alguna razón, la literatura médica no se proporciona de gran importancia este desorden. Esta enfermedad provoca un paro respiratorio durante el sueño. Esto se debe a una disminución a corto plazo de la carga en el tracto respiratorio superior mientras la persona duerme. Esto evitará que entre suficiente aire a los pulmones. Por lo tanto, la persona que duerme tendrá una dificultad temporal o una interrupción completa de la respiración. Este síndrome de apnea del sueño puede resultar de los ronquidos y se convertirá en una forma compleja.
¿Qué sucede en el cuerpo cuando la respiración se detiene durante el sueño?
En el síndrome de apnea del sueño, la arritmia cardíaca se produce debido al hecho de que el cuerpo se encuentra en un estado hipóxico, que ocurre durante períodos de paradas y problemas respiratorios. Es decir, el corazón comienza a trabajar de forma más intensa en condiciones de falta de oxígeno del miocardio. La mayoría de las veces, las arritmias se registran durante los períodos de sueño nocturno. Su frecuencia puede comenzar a aumentar desde el momento en que aumenta la carga del síndrome de apnea.Por lo general, la aparición de arritmias cardíacas coincide con un paro respiratorio. Estos trastornos respiratorios frecuentes y persistentes durante el sueño pueden conducir a la atrofia del músculo cardíaco, así como a la exacerbación de situaciones con enfermedades cardíacas preexistentes.
Pausas frecuentes en la respiración.
Con un paro respiratorio frecuente y prolongado, así como si una persona ya tiene una forma grave de enfermedad cardíaca, esto puede conducir a una enfermedad como un bloqueo cardíaco. Esto ocurre en más del 10% de los pacientes que padecen apnea. Paro cardíaco a corto plazo durante el sueño puede alcanzar una duración de 2 segundos a un minuto. Este síntoma aparece con mayor frecuencia en personas que padecen enfermedad coronaria y algunas enfermedades pulmonares.
Si la apnea no se diagnostica y trata a tiempo, puede provocar la muerte súbita durante el sueño.
El paro cardíaco y la interrupción de la respiración se encuentran entre las causas inmediatas de muerte. Para el cuerpo humano, el paro cardíaco tiene las consecuencias más nefastas. La muerte cerebral ocurre en unos pocos minutos (de 6 a 10). Por lo tanto, cuanto antes se inicie la reanimación cardiopulmonar, más posibilidades tiene una persona de volver a la vida. Esto es especialmente importante si no hay trabajadores médicos cerca: en este caso, debe comenzar acciones de reanimación sin esperar a que llegue una ambulancia.
- Básico. Conducen a un paro cardíaco por influencia directa.
- Adicional. No pueden conducir directamente a un paro cardíaco, pero pueden desencadenar este mecanismo.
- Indirecto. Crean condiciones favorables para los factores de los dos primeros grupos.
- Disociación de cardiomiocitos e impulsos nerviosos. Este mecanismo se activa en caso de lesión eléctrica. La corriente, que pasa por las vías del corazón en el área de las terminaciones neuromusculares, destruye las membranas, por lo que el impulso no puede actuar sobre la célula muscular. Y esta es la base de la contracción del corazón.
- Interrupción del trabajo de los propios cardiomiocitos. Aquí, la conducción del impulso se conserva, pero las células musculares por sí mismas no pueden hacer su trabajo debido a varias razones. Muy a menudo, esto es una interrupción completa de las conexiones intracelulares o el cese del paso de electrolitos a través de la membrana. De acuerdo con este mecanismo, se desarrollan la mayoría de las patologías, que se atribuyen a los factores principales: fibrilación auricular, disociación electromecánica (insensibilidad completa a un impulso eléctrico debido a la pérdida de la capacidad de transportar iones a través de las membranas en diferentes direcciones), asistolia (cese de el corazón debido a la falta de capacidad para contraerse células musculares).
- isquemia cardiaca;
- miocarditis;
- hipovolemia (disminución del volumen sanguíneo circulante) y alteraciones de los electrolitos del agua.
- de fumar;
- abuso de alcohol;
- Enfermedades genéticas;
- cargas en el músculo cardíaco en exceso de sus reservas.
- Asistólico. Ocurre cuando cualquier actividad mecánica de los cardiomiocitos (células musculares) se detiene repentinamente. En este caso, se conserva la conducción del impulso a lo largo de las fibras nerviosas conductoras. Este tipo ocurre en 7-10 pacientes por cada 100 casos de paro cardíaco repentino.
- Detención por fibrilación (contracción asincrónica y caótica frecuente de cardiomiocitos). El trabajo del corazón se detiene debido a una violación completa de la conducción de los impulsos nerviosos a través del sistema de conducción. Ocurre en el 90% de los casos.
Mostrar todo
Causas del paro cardíaco
La estructura anatómica y fisiológica del corazón prácticamente excluye su detención independiente. Siempre es causado por algunos factores, que se basan en una violación de la coherencia entre los impulsos nerviosos y el trabajo de los cardiomiocitos (células del músculo cardíaco).
Hay varios grupos de tales factores:
El principal
El mecanismo del paro cardíaco durante su acción procede de dos formas:

Adicional
Actúan sobre las estructuras moleculares de las células. Las conexiones entre ellos se rompen gradualmente, lo que conduce a una disminución en la eficiencia de las células. No detienen completamente su trabajo, ya que los sistemas de restauración y respaldo comienzan a funcionar simultáneamente con la destrucción. Esto continúa durante mucho tiempo debido al logro de un equilibrio entre destrucción y restauración. Solo la acción de un factor directo puede llevar a detener el trabajo de las células. La fuerza de la influencia del factor en este caso casi no juega un papel, la duración de su influencia en el cuerpo es importante.
Un ejemplo es el paro cardíaco debido a una lesión eléctrica. La tensión media suficiente para detener su funcionamiento es de 40 a 50 voltios sin tener en cuenta la pérdida de energía durante el paso de la corriente por los tejidos. Por lo tanto, en realidad, esta cifra es 2-3 veces mayor. Si una persona ya tiene cambios (bajo la influencia de factores adicionales), para él puede ser fatal el efecto de 20 voltios.
El traumatismo eléctrico es un factor principal en el paro cardíaco en los jóvenes. Lo mismo se aplica a todas las categorías de personas sanas menores de 45 años.
Otras razones adicionales incluyen:
Cuanto más tiempo actúen las causas adicionales sobre el cuerpo, mayor será la probabilidad de un paro cardíaco repentino.

Indirecto
Aún no se han revelado los mecanismos de su efecto sobre el miocardio. Muchos estudios han encontrado que su presencia aumenta el riesgo de paro ventricular e incluso cardíaco. Pero desde el punto de vista de la patogenia, no existen datos sobre su efecto directo sobre el miocardio. Por tanto, estos factores solo crean condiciones para el desarrollo de las causas principales.
Los factores indirectos incluyen:
Se ha demostrado que los fumadores y los que abusan del alcohol tienen un mayor riesgo de sufrir un paro cardíaco durante el sueño que las personas sanas. Pero mientras despierto una tensión mortal corriente eléctrica para ellos será lo mismo que para las personas sanas.
Algunas personas (con síndrome de Down y síndrome de Marfan) pueden provocar un paro cardíaco al estornudar. Pero una descarga eléctrica de hasta 45 voltios se tolera mejor que muchas personas sanas. Para niños parálisis cerebral existe el riesgo de que el corazón se detenga durante el sueño. Esto es especialmente cierto para los niños del primer año de vida. Estos mismos pacientes toleran varias alteraciones del ritmo con relativa facilidad, que en muchos casos conducen a un paro cardíaco.
Tipos de paro cardíaco
Hay dos tipos de paro cardíaco:
Signos clínicos
Las señales de alto son visibles solo después de unos segundos. El momento de la interrupción no lo puede sentir más del 10% de todos los pacientes.
Durante una parada, la liberación de sangre hacia la aorta gira. Pero el flujo sanguíneo regional (en los tejidos) durante algún tiempo (aproximadamente 0,5-2,5 minutos) continúa debido a las contracciones de los vasos de tipo arterial. Esto no se aplica a los grandes buques. El pulso en ellos se detiene simultáneamente con un paro cardíaco. Los tipos de alteraciones del ritmo cardíaco son importantes. Con el aleteo ventricular, el pulso en los vasos grandes se detiene incluso antes de que el corazón se detenga.
El cerebro es el primero en reaccionar ante la parada. Ya al final del décimo-duodécimo segundo, se produce la pérdida del conocimiento. Esto se debe a que las neuronas son muy sensibles a los cambios en el flujo sanguíneo. Anatómicamente, la estructura de la cabeza es tal que sistema vascular antes de que otras áreas comiencen a experimentar las consecuencias del cese de la actividad cardíaca. La reacción de las neuronas a esto siempre es inequívoca. Incluso una leve disminución de la circulación sanguínea provoca una cascada de reacciones dirigidas a su protección. En primer lugar, es necesario deshabilitar todas las funciones externas, ya que gastan hasta el 90% de los recursos de la celda.
Los siguientes en la fila son los músculos esqueléticos. Quince o incluso 30 segundos después del paro cardíaco, se producen convulsiones tónico-clónicas. El paciente estira las extremidades, dobla el cuello, después de lo cual todo el cuerpo comienza a vibrar en diferentes direcciones. Esto no dura más de 20 segundos. Entonces la persona se congela y los músculos se relajan por completo.
La piel y las membranas mucosas reaccionan a un ataque casi simultáneamente con el desmayo. A menudo, los testigos informan que los pacientes se vuelven cianóticos después de perder el conocimiento. Pero las membranas mucosas de los labios siempre se ponen pálidas.
La respiración cambia el ritmo inmediatamente después de la pérdida del conocimiento, pero continúa durante aproximadamente 1,5 a 2 minutos desde el momento en que se detiene la actividad cardíaca. La única diferencia con lo normal es la alteración del ritmo. La inhalación y la exhalación se suceden con la misma amplitud creciente, que, alcanzando un pico en el quinto - séptimo ciclo, disminuye hasta casi cero, después de lo cual todo se repite nuevamente.
Primeros auxilios
Independientemente del motivo de la interrupción, los primeros auxilios al paciente consisten en el inicio inmediato de la reanimación cardiopulmonar. Para hacer esto, colóquelo sobre una superficie plana y dura.
La reanimación comienza con la compresión (presión) en el pecho. Según las recomendaciones de 2015, debería haber 30 de ellos. Pero desde 2017, se ha modificado que su número debería llegar a 100 por minuto en ausencia de respiración artificial o si el paciente está conectado a un ventilador (ventilación pulmonar artificial). .

Posicionamiento de las manos para reanimación cardíaca
Con las habilidades, después de cada 30 compresiones, es necesario realizar dos respiraciones por la boca, sosteniendo las alas de la nariz del paciente con la mano libre. Cada respiración no debe durar más de 1 a 2 segundos. Inhala con fuerza moderada. La pausa entre respiraciones es de 2 segundos. Durante este tiempo, el paciente exhala pasivamente debido a la elasticidad del tórax.
Después de una serie de respiraciones, las compresiones continúan en la misma proporción: 30: 2. Se permite 1 respiración por cada 15 presiones, solo si el resucitador lo hace una vez.
Se permite una pausa para verificar la efectividad de las medidas cada 2-3 minutos. Pero solo durante unos segundos (unos 15). Si hay signos de palpitaciones, no se realizan más compresiones. En su ausencia, todo vuelve a continuar.
Las últimas recomendaciones y protocolos de 2017 han determinado la duración de la reanimación si es ineficaz. Para especialistas con educación médica en un entorno hospitalario, un automóvil de ambulancia, durante una operación para el equipo operativo, es igual a 30 minutos. Para todos los demás, continúa hasta la llegada de personal calificado y certificado.
Consecuencias a largo plazo
Todas las personas que han sufrido un paro cardíaco tienen ciertos trastornos de varios órganos internos. Su gravedad depende del momento en que se detuvo la circulación sanguínea. Las consecuencias se desarrollan incluso cuando se detiene durante unos segundos.
El cerebro se ve afectado con mayor frecuencia por otros órganos durante un paro cardíaco. Después de la restauración de la circulación sanguínea, siempre hay un pequeño grupo de células neuronales, cuyo trabajo se interrumpe. La recuperación puede llevar varios años. Durante todo este tiempo, los pacientes tienen un trabajo insuficiente de ciertas funciones cerebrales. Muy a menudo, la atención, la memoria y el pensamiento se ven afectados.
El resto de los órganos también tienen varias derrotas... El desarrollo de procesos irreversibles es posible a nivel molecular. Por ejemplo, los tejidos que reciben abundante sangre pueden desarrollar cicatrices. Se ha comprobado que en el hígado y el bazo de los pacientes que han sufrido un paro cardíaco existen focos locales de fibrosis (tejido cicatricial).
Causas
Síntomas de insuficiencia cardíaca
Cómo saber si su corazón se ha detenido
PRIMEROS AUXILIOS
Medidas posteriores a la reanimación
Complicaciones y pronóstico
El paro cardíaco es un cese completo de la actividad cardíaca, causado por varios factores y que conduce a la muerte clínica (posiblemente reversible) y luego biológica (irreversible) de una persona. Como resultado del cese de la función de bombeo del corazón, se detiene la circulación sanguínea en todo el cuerpo y se produce la falta de oxígeno en todos los órganos humanos, especialmente el cerebro. Para "poner en marcha" el corazón de nuevo, el cuidador no tiene más de siete minutos, porque después de este tiempo, se produce la muerte cerebral irreversible por paro cardíaco.
Causas del paro cardíaco
Una condición tan peligrosa puede ocurrir debido a una enfermedad cardíaca, y luego se llama muerte cardíaca repentina o enfermedades de otros órganos.
1. Enfermedades cardíacas (corazón) que pueden conducir a un paro cardíaco, en el 90% de todos los casos son su causa. Éstos incluyen:
- alteraciones del ritmo cardíaco potencialmente mortales - taquicardia ventricular paroxística, frecuente latidos ventriculares prematuros, asistolia (ausencia de contracciones) de los ventrículos, disociación electromecánica de los ventrículos (contracciones únicas improductivas),
- síndrome de Brugada,
- enfermedad coronaria - aproximadamente la mitad de los pacientes con enfermedad de las arterias coronarias desarrollan muerte cardíaca súbita,
- infarto agudo de miocardio, especialmente con el bloqueo completo desarrollado de la rama izquierda del haz,
- embolia pulmonar,
- rotura del aneurisma aórtico,
- insuficiencia cardiaca aguda,
- Choque cardiogénico y arritmogénico.
2. Factores de riesgo que aumentan la probabilidad de desarrollar un paro cardíaco repentino en personas con enfermedades preexistentes del sistema cardiovascular:
- mayores de 50 años, aunque también puede producirse un paro cardíaco en personas jóvenes,
- fumar,
- abuso de alcohol,
- exceso de peso,
- actividad física excesiva,
- exceso de trabajo,
- fuertes experiencias emocionales,
- hipertensión arterial,
— diabetes,
- colesterol alto en sangre.
3. Enfermedades extracardíacas (no cardíacas):
- pesado enfermedades crónicas en las últimas etapas (procesos oncológicos, enfermedades respiratorias, etc.), vejez natural,
- asfixia, asfixia como resultado de la entrada de un cuerpo extraño en el tracto respiratorio superior,
- shock traumático, anafiláctico, quemaduras y de otro tipo,
- intoxicación por drogas, drogas y sustitutos del alcohol,
- ahogamiento, causas violentas de muerte, lesiones, quemaduras graves, etc.
4. Atención especial merece el síndrome de muerte súbita del lactante (SMSL), o la muerte de un bebé "en la cuna". Se trata de la muerte de un niño menor de un año, más a menudo alrededor de los 2 a 4 meses, debido a un paro cardíaco y respirar por la noche durante el sueño, sin ningún precedente. problemas graves con una salud que podría conducir a la muerte. Los factores que aumentan el riesgo de desarrollar muerte súbita del lactante incluyen:
- posición durante una noche de sueño boca abajo,
- dormir en una cama demasiado blanda, en ropa interior mullida,
- dormir en una habitación calurosa y congestionada,
- madre fumadora,
- prematuridad, nacimiento prematuro con bajo peso fetal,
- embarazo múltiple,
- hipoxia intrauterina y retraso del crecimiento fetal,
- predisposición familiar en caso de que otros niños de la misma familia murieran por el mismo motivo,
- Infecciones transferidas en los primeros meses de vida.
Síntomas de insuficiencia cardíaca
La muerte cardíaca súbita se desarrolla en un contexto de bienestar general o malestar subjetivo leve. La persona puede dormir, comer o ir a trabajar. De repente se enferma, agarra su mano por el pecho de la izquierda, pierde el conocimiento y cae. El paro cardíaco se distingue de la pérdida ordinaria del conocimiento por los siguientes síntomas:
— sin pulso en las arterias carótidas en el cuello o en las arterias femorales en la ingle,
— falta de respiración o tipo agónico de movimientos respiratorios durante varios segundos después de un paro cardíaco (no más de dos minutos) - suspiros raros, breves, convulsivos, sibilantes,
— falta de respuesta de la pupila a la luz, normalmente la constricción de la pupila ocurre cuando la luz entra en ella,
— palidez aguda de la piel con apariencia de decoloración azulada en los labios, cara, orejas, extremidades o en todo el cuerpo.
Se ve así: una persona cayó inconsciente, no respondió a los gritos ni al frenar, se puso pálida y azul, jadeó y dejó de respirar. La muerte biológica se desarrollará en 6 a 7 minutos. Si el corazón de una persona se detiene durante el sueño, entonces se ve tranquilamente dormido hasta que descubre que es imposible despertarlo.
La segunda opción es más desagradable, ya que otros pueden creer erróneamente que una persona solo está durmiendo y, en consecuencia, no consideran necesario tomar ninguna medida para salvar la vida de una persona. También ocurre con los niños pequeños, cuyas madres ven que el niño está durmiendo plácidamente en su cuna, mientras que ya se ha producido la muerte biológica.
Diagnósticos
Aproximadamente 2/3 de todos los casos de paro cardíaco ocurren fuera de las paredes de las instituciones médicas, es decir, en la vida cotidiana. Por lo tanto, en la mayoría de los casos, las personas comunes que no están directamente relacionadas con la medicina son testigos de una condición tan peligrosa. Sin embargo, cualquier persona debería saber cómo reconocer un paro cardíaco y qué hacer. Al hacer esto, puede salvar la vida no solo de su familiar, sino también de un extraño en la calle.
Si ve que una persona ha perdido el conocimiento, debe realizar un examen rápido:
- Golpéelo levemente en las mejillas, grítelo en voz alta, sacúdalo del hombro y evalúe si reacciona a esto. Es posible que la persona simplemente se haya desmayado.
- Se debe valorar si existe respiración normal espontánea, para ello basta con acercar la oreja al pecho y escuchar si está respirando, o acercar la mejilla a las fosas nasales del paciente, habiendo previamente echado la cabeza hacia atrás y extendió su mandíbula para sentir u oír su respiración, o ver el movimiento del pecho. No se debe perder un tiempo precioso buscando un espejo, para llevárselo a los labios de la víctima y ver si se empaña por el aire exhalado por la boca del paciente, como se indica en algunos manuales de asistencia. primeros auxilios.
- Palpe la arteria carótida en el cuello entre el ángulo de la mandíbula, la laringe y el músculo del cuello, o la arteria femoral en la ingle. Si no hay pulso, inicie las compresiones torácicas. No debe perder el tiempo buscando arterias periféricas en la muñeca; un criterio confiable para un paro cardíaco es la ausencia de pulso solo en las arterias grandes.
Todas las acciones deben llevarse a cabo de forma clara, fluida y rápida. La evaluación de la gravedad de la afección y el comienzo de las medidas de reanimación deben realizarse dentro de 15-20 segundos... Paralelamente, es necesario pedir ayuda y pedir a las personas presentes cercanas que llamen ambulancia por teléfono "03".
Primeros auxilios y tratamiento.
Proporcionar primeros auxilios de emergencia en caso de paro cardíaco
La víctima se coloca sobre una superficie dura. Después de establecer el hecho de un paro cardíaco, debe comenzar inmediatamente las medidas de reanimación de acuerdo con el algoritmo ABC:
 — A (aire abre el camino)- restauración de la permeabilidad de las vías respiratorias. Para ello, el cuidador necesita envolver su dedo con un trozo de tejido, empujar hacia adelante la mandíbula inferior de la víctima, echar la cabeza hacia atrás y tratar de eliminar posibles cuerpos extraños en la cavidad bucal (vómito, mucosidad, sacar la lengua hundida, etc. .).
— A (aire abre el camino)- restauración de la permeabilidad de las vías respiratorias. Para ello, el cuidador necesita envolver su dedo con un trozo de tejido, empujar hacia adelante la mandíbula inferior de la víctima, echar la cabeza hacia atrás y tratar de eliminar posibles cuerpos extraños en la cavidad bucal (vómito, mucosidad, sacar la lengua hundida, etc. .).
— B (soporte respiratorio)- ventilación artificial de los pulmones mediante el método "boca a boca" o "boca a nariz". En la primera técnica, debe pellizcar la nariz del paciente con dos dedos y comenzar a soplar aire en su cavidad bucal, controlando la eficiencia de los movimientos del pecho: levantando las costillas cuando se llena de aire y bajando al paciente cuando "exhala" pasivamente. Está permitido usar una servilleta fina o un pañuelo aplicado a los labios de la víctima para excluir el contacto directo con su saliva. Según las últimas recomendaciones, el cuidador tiene derecho a no entrar en contacto con los fluidos corporales de la víctima, como saliva, sangre en la boca, con el fin de evitar daños a la salud del cuidador, por ejemplo, la amenaza. de contraer tuberculosis, infección por VIH en presencia de sangre en la boca, etc. Además, es más importante que el cerebro proporcione rápidamente acceso de sangre a sus vasos con la ayuda de un masaje cardíaco que iniciar la ventilación de los pulmones.
- C (apoyo a la circulación)- Masaje de corazón cerrado. Antes de comenzar un masaje cardíaco, los especialistas aplican un golpe precordial en el esternón desde una distancia de 20-30 cm. Sin embargo, es efectivo solo durante los primeros 30 segundos desde el momento del paro cardíaco y es peligroso para una fractura de las costillas y esternón. Por tanto, es mejor no infligir un golpe precordial a una persona que no sea médico. Además, los médicos occidentales, los resucitadores creen que un golpe es útil solo para la fibrilación ventricular, y con la asistolia puede ser peligroso.

Masaje de corazon se lleva a cabo de la siguiente manera. Es necesario determinar visualmente el tercio inferior del esternón, midiendo la distancia dos dedos transversales por encima de su borde inferior, entrelazar los dedos de las manos en un candado, colocando una mano sobre la otra, colocar las manos de los brazos estirados sobre el encuentra un tercio del esternón y comienza la compresión rítmica del tórax con una frecuencia de 100 por minuto. En presencia de un resucitador, la frecuencia de presionar el esternón y la frecuencia de soplar aire hacia los pulmones es de 15: 2, y en presencia de dos resucitadores - 5: 1. En el último caso, el reanimador que presiona el esternón debe contar el número de clics en voz alta; después de cada quinto reanimador, el primer reanimador realiza un soplo de aire.

Importante: los brazos deben mantenerse en posición recta y la compresión debe realizarse de tal manera que se evite la fractura accidental de las costillas, ya que esto afecta negativamente la presión intratorácica, que tiene un papel decisivo en la efectividad del masaje cardíaco. Para aumentar el flujo pasivo al corazón, doblado en la ingle miembros inferiores se puede elevar 30 - 40 ° por encima de la superficie.
Las actividades descritas continúan hasta que aparece un pulso en las arterias carótidas, aparece la respiración espontánea o hasta que el paciente recupera la cordura. Si esto no sucede, continúe resucitando a la víctima antes de la llegada de una ambulancia o dentro de los 30 minutos, ya que después de este tiempo ocurre la muerte biológica.
Atención médica por paro cardíaco
A la llegada del equipo de atención médica, se administran medicamentos (adrenalina, norepinefrina, atropina, etc.), se toma un electrocardiograma o se realiza un diagnóstico de frecuencia cardíaca mediante un monitor cuando se aplican los electrodos del desfibrilador y se realiza la desfibrilación - una descarga eléctrica para comenzar y restaurar el ritmo cardíaco. Las actividades que se realizan son en ambulancia camino a la unidad de cuidados intensivos del hospital.
Más forma de vida
Un paciente que ha sufrido un paro cardíaco y ha sobrevivido debe estar en cuidados intensivos durante algún tiempo y luego ser examinado cuidadosamente en el departamento de cardiología del hospital. En este momento se establece el motivo que provocó el paro cardíaco, se selecciona el tratamiento óptimo para prevenir la recurrencia de esta afección y se resuelve el tema de la necesidad e implantación de un marcapasos artificial en presencia de arritmias cardíacas.
Después del alta del hospital, el paciente debe tener cuidado en la vida cotidiana: negarse malos hábitos, coma bien, evite el estrés y el esfuerzo físico excesivo, tome constantemente los medicamentos recetados por su médico.
Para la prevención del síndrome de muerte súbita del lactante, los padres infantil Debe seguir estas recomendaciones: ponga al bebé a dormir en una habitación bien ventilada, en una cama con un colchón firme, sin almohadas, edredones y juguetes en la cuna. No debe envolver a su bebé con fuerza por la noche, ya que esto restringe sus movimientos, le impide tomar una posición cómoda durante el sueño y evita que se despierte cuando la respiración se detiene durante el sueño (apnea del sueño). No debe poner a su bebé a dormir boca abajo. Algunos expertos están seguros de que dormir juntos reduce significativamente el riesgo de muerte en la cuna, ya que el niño siente cerca a la madre y las sensaciones táctiles en la piel tienen un efecto beneficioso sobre su centro respiratorio y cardiovascular en el cerebro. Por supuesto, los padres no deben fumar, consumir alcohol o drogas, para no perder el estado de alerta y la sensibilidad durante el sueño nocturno del bebé.
Complicaciones del paro cardíaco
La posibilidad de desarrollar consecuencias después de un paro cardíaco depende del tiempo durante el cual el cerebro estuvo en un estado de falta aguda de oxígeno. Por lo tanto, si la restauración de las funciones vitales se llevó a cabo dentro de los primeros 3,5 minutos, lo más probable es que las funciones y la actividad posterior del cerebro no se vean afectadas. En el caso de un tiempo prolongado de hipoxia cerebral (6-7 minutos o más), pueden desarrollarse síntomas neurológicos, desde daño cerebral leve a severo durante la enfermedad posresucitación.
PARA trastornos de leve y medio incluyen pérdida de memoria, disminución de la visión y la audición, dolores de cabeza persistentes, síndrome convulsivo, alucinaciones.
La enfermedad posterior a la reanimación se desarrolla en 75 a 80% de los casos de reanimación exitosa después de un paro cardíaco. En el 70% de los pacientes con esta enfermedad, hay una falta de conciencia durante no más de 3 horas, y luego una recuperación completa de la conciencia y las funciones mentales. En algunos pacientes, se observa daño cerebral severo, coma y estado vegetativo subsiguiente.
Pronóstico
El pronóstico del paro cardíaco es desfavorable, ya que alrededor del 30% de los pacientes sobreviven, y solo en el 10% es posible la recuperación completa de las funciones corporales sin consecuencias adversas.
Las posibilidades de supervivencia del paciente aumentan significativamente si los primeros auxilios se brindan de manera oportuna y la actividad cardíaca se restablece dentro de los primeros tres minutos después del paro cardíaco.
Médico terapeuta Sazykina O.Yu.
www.medicalj.ru

El paro cardíaco puede ocurrir debido a la falta de contracción del músculo cardíaco o debido a la contracción de solo unas pocas fibras musculares. En estos casos, la circulación sanguínea es insuficiente. La ausencia de contracciones del músculo cardíaco puede ser primaria o secundaria. La ausencia primaria de contracciones cardíacas ocurre inesperadamente y la secundaria se desarrolla después de los movimientos contráctiles de los ventrículos cardíacos.
Después de las causas principales de paro cardíaco, el músculo todavía tiene fuerzas de reserva para restaurar la función normal. Después causas secundarias no existen tales oportunidades de paro cardíaco y, por lo tanto, las medidas de reanimación pueden no conducir al resultado deseado.
Las causas del paro cardíaco pueden ser cardíacas o extracardíacas.
Causas cardíacas de paro cardíaco:
- isquemia del corazón, incluido el infarto súbito del músculo de miocardio;
- espasmos vasculares y angina de pecho;
- todo tipo de arritmias;
- desequilibrio electrolítico;
- patología de las válvulas cardíacas;
- lesiones del músculo cardíaco de naturaleza infecciosa;
- insuficiencia cardíaca aguda, que se desarrolló debido a la acumulación de líquido en la bolsa cardíaca;
- tromboembolismo de la arteria pulmonar;
— procesos patologicos Aneurisma aortico.
Causas extracardíacas de paro cardíaco:
- la aparición de una obstrucción en el tracto respiratorio;
- insuficiencia respiratoria aguda;
- todo tipo de estados de choque;
- paro cardíaco de naturaleza refleja;
- todo tipo de embolia;
- el uso de una dosis excesivamente grande de medicamentos;
- descarga eléctrica;
- lesión cardíaca;
- asfixia.
El paro cardíaco debe diagnosticarse durante un máximo de doce horas, por lo que las medidas habituales, como la toma de lecturas presión arterial, calcular los ritmos cardíacos, sondear el pulso, no ayudan a detener esta condición. Si existe una sospecha de paro cardíaco, es necesario sentir el pulso en Arteria carótida ubicado en el cuello entre los músculos cervicales y la laringe.
Manifestaciones clínicas del paro cardíaco: 
- la ausencia de pulso en la arteria carótida al sondear;
- respiración extremadamente rara y difícil o cese de la actividad respiratoria durante más de treinta segundos;
- dilatación notable de las pupilas sin respuesta a la exposición a la luz;
- un cambio brusco de sombra piel- decoloración azul, la adquisición de palidez por la piel;
- la aparición de convulsiones y espasmos medio minuto después de perder el conocimiento debido a un paro cardíaco.
El paro cardíaco es una situación urgente que requiere medidas de reanimación inmediatas.
Para diagnosticar un paro cardíaco, se utilizan los siguientes:
- métodos de electrocardiograma;
- se tienen en cuenta las fluctuaciones de la fibrilación ventricular o una línea plana en el monitor del cardiógrafo;
- La inhibición del proceso de circulación sanguínea se observa en el contexto de la actividad eléctrica aún presente y el trabajo de los ventrículos cardíacos. Muy a menudo, el paro cardíaco ocurre después de una ruptura externa del músculo cardíaco, acompañado por la acumulación de líquido en la cavidad pericárdica;
- la ausencia de contracción del corazón se demuestra mediante la realización repetida del procedimiento de electrocardiograma;
- contracciones parciales de los músculos de los ventrículos del corazón;
- taquicardia de los ventrículos cardíacos de naturaleza paroxística, siempre que el pulso no sea palpable en los vasos sanguíneos principales.
Artículos útiles:
- Columpio
- Fenómenos dispépticos
- Cdbyu
- Herida que llora debajo del lóbulo de la oreja
- Bulto de pulmón
www.megamedportal.ru

Bajo "muerte súbita por paro cardíaco" se entiende, en ausencia de otras opciones, la muerte de una persona que se encontraba en un estado estable en la siguiente hora. Lamentablemente, el paro cardíaco no es infrecuente. Según el Ministerio de Salud, solo en Rusia cada año de 8 a 16 personas mueren por un paro cardíaco repentino por cada 10 mil de la población, y esto es 0.1-2% de todos los rusos adultos. En el país en su conjunto, 300 mil personas mueren así en un año. El 89% de ellos son hombres.
En el 70% de los casos, el paro cardíaco repentino ocurre fuera del hospital. 13% - en el lugar de trabajo, 32% - en un sueño. En Rusia, las posibilidades de supervivencia son bajas: solo una persona de cada 20. En los Estados Unidos, la probabilidad de que una persona sobreviva es casi 2 veces mayor.
La principal causa de muerte suele ser la falta de asistencia oportuna.

- Miocardiopatía hipertrófica.
Una de las razones más famosas por las que una persona que no se queja de su salud puede morir. Muy a menudo, el nombre de esta enfermedad aparece en los medios de comunicación en relación con la muerte repentina de atletas famosos y escolares poco conocidos. Entonces, en 2003, el futbolista Mark-Vivier Foe murió de miocardiopatía hipertrófica justo durante el juego, el futbolista Miklos Feher en 2004, el hombre fuerte Jesse Marunde en 2007, el jugador de hockey ruso Alexei Cherepanov en 2008, el futbolista Fabrice Muamba en 2012, enero de este año - un colegial de 16 años de Chelyabinsk ... La lista continúa.
La enfermedad a menudo afecta a jóvenes menores de 30 años. Al mismo tiempo, a pesar de la historia "deportiva" de la enfermedad, La mayoría de las muertes ocurren en el momento de cargas menores. Solo el 13% de las muertes ocurrieron durante períodos de mayor actividad física.
En 2013, los científicos encontraron una mutación genética en la que el miocardio se engrosa (la mayoría de las veces estamos hablando de la pared del ventrículo izquierdo). En presencia de tal mutación, las fibras musculares no están dispuestas de forma ordenada, sino caótica. Como resultado, se desarrolla una violación de la actividad contráctil del corazón.
Otras causas de paro cardíaco repentino incluyen:
- La fibrilación ventricular.
La contracción caótica y, por lo tanto, hemodinámicamente ineficaz de partes individuales del músculo cardíaco es una de las variedades de arritmia. Este es el tipo más común de paro cardíaco repentino (90% de los casos).
- Asistolia ventricular.
El corazón simplemente deja de funcionar, su actividad bioeléctrica ya no se registra. Esta condición es responsable del 5% de los paros cardíacos repentinos.
- Disociación electromecánica.
La actividad bioeléctrica del corazón se conserva, pero prácticamente no hay actividad mecánica, es decir, los impulsos se van, pero el miocardio no se contrae. Los médicos señalan que esta condición prácticamente no ocurre fuera del hospital.
Los científicos señalan que la mayoría de las personas que han tenido un paro cardíaco repentino también tienen las siguientes afecciones:
- trastornos mentales (45%);
- asma (16%);
- enfermedad cardíaca (11%);
- gastritis o enfermedad por reflujo gastroesofágico (ERGE) (8%).

Literalmente en unos pocos segundos desde su inicio, se desarrolla lo siguiente:
- debilidad y mareos;
- después de 10-20 segundos - pérdida del conocimiento;
- después de otros 15-30 segundos, se desarrollan las llamadas convulsiones tónico-clónicas,
- la respiración es rara y agónica;
- la muerte clínica ocurre a los 2 minutos;
- las pupilas se dilatan y dejan de responder a la luz;
- la piel se vuelve pálida o azulada (cianosis).
Las posibilidades de supervivencia son escasas. Si el paciente tiene suerte y hay una persona cerca que puede realizar compresiones torácicas, aumenta la probabilidad de sobrevivir a un paro cardíaco repentino. Pero para esto es necesario "arrancar" el corazón a más tardar 5-7 minutos después de que se detuvo.

Los científicos daneses analizaron casos de muerte súbita por paro cardíaco. Y resultó que el corazón incluso antes de dejar de dejar saber que algo andaba mal con él.
En el 35% de los pacientes con síndrome de muerte súbita por arritmia, había al menos un síntoma que habla de enfermedad cardíaca:
- desmayos o mareos: en el 17% de los casos, y este fue el síntoma más común;
- Dolor de pecho;
- disnea
- el paciente ya se ha sometido con éxito a la reanimación por paro cardíaco.
Así como el 55% de las personas que murieron por miocardiopatía hipertrófica, más de 1 hora antes de su muerte súbita, experimentaron:
- desmayos (34%);
- dolor de pecho (34%);
- dificultad para respirar (29%).
Los investigadores estadounidenses también señalan que una de cada dos personas que fueron superadas por un paro cardíaco repentino, enfrentó manifestaciones de disfunción cardíaca, y no una o dos horas, sino en algunos casos varias semanas antes del momento crítico.
Entonces, el 50% de los hombres y el 53% de las mujeres notaron dolor en el pecho y dificultad para respirar 4 semanas antes del ataque, y en casi todos (93%), ambos síntomas ocurrieron 1 día antes del paro cardíaco repentino. Solo una de cada cinco de estas personas consultó a un médico. Solo un tercio de ellos logró caer (32%). Pero del grupo que no buscó ayuda en absoluto, sobrevivieron incluso menos: solo el 6% de los pacientes.
La dificultad de predecir el síndrome de muerte súbita radica en el hecho de que no todos estos síntomas aparecen al mismo tiempo, por lo que es imposible rastrear con precisión un deterioro crítico de la salud. El 74% de las personas tenía un síntoma, el 24% tenía dos y solo el 21% de los casos tenía los tres.
Entonces, podemos hablar de los siguientes signos principales que pueden preceder a un paro cardíaco repentino:
- Dolor de pecho: 1 hora a 4 semanas antes del ataque.
- Dificultad para respirar, falta de aire: 1 a 4 semanas antes del ataque.
- Desmayo: poco antes del ataque.
Si estos signos están presentes, es necesario consultar a un cardiólogo y someterse a un examen.
medaboutme.ru
Entre razones la aparición de un paro cardíaco se distingue por varios.
- Fibrilación ventricular: contracciones multidireccionales y dispersas de haces individuales de fibras miocárdicas (capa muscular del corazón) de los ventrículos del corazón, aproximadamente el 90% de todos los casos de muerte súbita.
- Asistolia ventricular. Cese de la actividad eléctrica del corazón (aproximadamente el 5% de todos los casos de paro cardíaco).
- Taquicardia ventricular paroxística (un ataque repentino y final repentino de un aumento de las contracciones ventriculares de hasta 150-180 latidos por minuto) sin pulso en los vasos grandes.
- Disociación electromecánica. Falta de actividad mecánica del corazón en presencia de electricidad.
Factores de riesgo .
- Enfermedad de las arterias coronarias (una enfermedad causada por un suministro insuficiente de sangre al miocardio (capa muscular del corazón)).
- Infarto de miocardio (muerte del tejido del músculo cardíaco debido a un suministro sanguíneo insuficiente).
- Consumo de alcohol por parte de un paciente con enfermedad de las arterias coronarias (15-30% de los casos de paro cardíaco).
- Hipertensión arterial (aumento persistente de la presión arterial por encima de 140/90 mm Hg).
- Edad avanzada.
- Hipertrofia (aumento de volumen) del ventrículo izquierdo.
- De fumar.
- Sobredosis de algunos medicamentos:
- barbitúricos (pastillas para dormir de gran eficacia);
- medicamentos para anestesia, analgésicos narcóticos;
- b - bloqueadores adrenérgicos (medicamentos que reducen la presión arterial);
- derivados de la fenotiazina (medicamentos utilizados en psiquiatría que tienen un efecto sedante);
- glucósidos cardíacos (medicamentos que aumentan y disminuyen (se vuelven raras) las contracciones cardíacas).
- Choque: anafiláctico (que se desarrolla en un objeto, alérgico), hemorrágico (resultante de una pérdida masiva de sangre aguda).
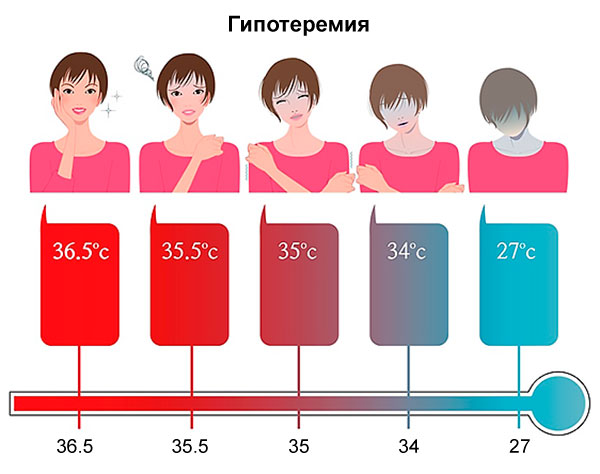
- Hipotermia (disminución de la temperatura corporal por debajo de 28 ° C).
- La embolia pulmonar (EP) es un bloqueo de una arteria pulmonar por un coágulo de sangre.
- Taponamiento cardíaco (una afección en la que se acumula líquido entre las capas del pericardio (saco pericárdico), lo que conduce a la imposibilidad de contracciones cardíacas completas debido a la compresión de las cavidades cardíacas).
- Neumotórax (la entrada de aire en la cavidad pleural (una cavidad formada por dos membranas que recubren los pulmones y la pared torácica)).
- Lesión eléctrica (descarga eléctrica, rayo).
- Asfixia (trastorno respiratorio).


