Inzulín Lantus je hypoglykemický typ prípravku, ktorého použitie je menovaný ľuďmi závislými od inzulínu - pacientom, ktorý je potrebné nevyhnutne prejsť všetkým potrebným výskumom na stanovenie špecifickej diagnózy. Tento liek s účinnou látkou glargin môže byť použitý nielen na dospelú osobu, ale aj dieťa od 6 rokov.
Čo je inzulín
Ak váš účastník lekára predpísal taký prostriedok ako injekčná tyčinka Lantus, potom pre začiatok by bolo pekné vedieť, čo je všeobecne inzulín. Konzulín je teda peptidový hormón, tvorený pankreasom, má veľký vplyv na výmenu v takmer všetkých tkanivách ľudského tela. Hlavnou úlohou je však znížiť koncentráciu glukózy v krvi.
Vzhľadom na pomalú absorpciu po zavedení Lantus pod kožu sa tento liek môže používať raz denne (niekedy sa nazýva predĺžená). Hlavnou funkciou je regulovať metabolizmus sacharidov, t.j. Metabolizmus glukózy. Glargia, ktorá je súčasťou liečiva, v porovnaní s NPH inzulínu, sa absorbuje pomalšie, v dôsledku čoho nie je vytvorený vrchol aktivity, ktorý by mal byť spravidla okamžite za injekciou.
Formulár uvoľnenia inzulínu
Inzulín predĺženého pôsobenia je vyrobený v takej forme ako gombík Lantusovej injekčnej striekačky. Roztok určený na vstrekovacie kroky sa dodáva v špeciálnej kazete, ktorá obsahuje 3 ml tohto nástroja. Jedno blistrové balenie obsahuje 5 takýchto kaziet. 1 ml roztoku obsahuje 3 6378 mg (indikátor 100 jednotiek.) Obec, obulát očnej gule a niekoľkých ďalších zložiek.
Skladujte Liečivo nie viac ako 3 roky po výrobe. Pre normálny obsah Lantus je potrebný chladnička s teplotou v rozsahu 2-8 stupňov. Životnosť teplotný režim Od 15 do 25 stupňov klesá na 4 týždne. Zmrazenie riešenia je prísne zakázané! Kúpa liek, nenechajte sa skontrolovať aktuálnu životnosť, aby ste nepoškodili svoje vlastné zdravie.
Lantus - Návod na použitie
Liečivo je určené výlučne na podávanie pod kožu, v súvislosti s ktorým je zakázané vstupovať do nej intravenózne. Dlhé (predĺžené) Doba platnosti je spôsobená tým, že inzulín Lantus sa zavádza do podkožného tukovej tkaniny. Pre každú injekciu sa odporúča zmeniť miesto v odporúčaných lokálnych oblastiach. Intravenózne podávanie môže viesť k rôznym poškodením a vývojom ťažkej hypoglykémie. Počas liečby Lantus musí pacient viesť určitý životný štýl.
Pred zavedením by ste mali starostlivo prečítať inštrukciu, ktorá je pripojená k gombíku injekčnej striekačky, aby sa jasne dodržiavali odporúčania spoločnosti výrobcu. Ak je gombík striekačky alebo jej ihla v chybnom stave, potom musíte použiť nový produkt. Pred upevnením kazety v gombíku injekčnej striekačky musí pacient niekoľko hodín odolať roztoku pri teplote miestnosti. Zásoby musia používať iba tie, roztok liečiva, v ktorom nemajú turbiditu, zmeny farieb a zrazeniny.
Pred použitím kazety je potrebné odstrániť všetky vzduchové bubliny - je to jasne uvedené v pokynoch. Nemali by sme zabúdať, že opätovné naplnenie použitých kaziet je zakázané a prostriedky na predaj výlučne lekársky predpis. Niektoré Analógy obyčajné Lantus (Latin - Lantus) účinná látka a terapeutický účinok:
- Leewemir Penfill;
- Apida;
- Depliament;
- Detech;
- Humalog mix 25;
- Protafan et al.
Ako si vybrať dávku Lantus
Liek sa zadá len 1 krát za deň. Dávkovanie Lantus je vybrané striktne individuálny poriadok. Je možné predpísať liek s pacientmi, ktorí majú diabetes mellitus, s kombináciou perorálnych liekov antidiabetického typu. Jednotky pôsobenia Lantusu v porovnaní s jednotkami pôsobenia iných inzulínov sú odlišné - je potrebné vziať do úvahy pred pokračovaním.
Môžu byť potrebné prostriedky na korekciu dávok, ak pacient použije lieky na súčasne ovplyvniť glukózovú výmenu. Napríklad Lantus môže potencovať niektoré inhibítory, fibráty, sulfónamidy, salicyláty atď. Ale beta-adrenaloclars a klonidín môžu prispieť k zníženiu a potenciácii (zvýšenie) účinnosti tohto fondu.
Lantus počas tehotenstva
Klinické výskumy farmakologický účinok Liek pre tehotné ženy sa neuskutočnilo. Napriek tomu stanovisko pacientov to naznačuje negatívny vplyv Nemá rozvoj plodu a priebeh tehotenstva. Ale vymenovať Lantus počas tehotenstva je nevyhnutný s extrémnou opatrnosťou a podliehajú dôkladnej kontrolu aplikovanej dávky.
Vedľajšie účinky
Lantus, ako každý iný liek, má svoje vlastné negatívne strany. Pri použití pacientov sa často stretáva s takýmto účinkom ako hypoglykémia. Tento efekt Je to znamenie, že zavedenie inzulínu sa uskutočňuje v dávke, ktorá presahuje potrebu pacienta. Iní vedľajšie účinky Lantus je vyjadrený v:
- vzhľad lipoatrofie, lipogyperrofiu z podkožného vlákna a pokožky;
- rozvoj retinopatie, nechutnej a redukčnej vízie;
- poruchy z zmyslov a nervový systém;
- metabolické poruchy vo forme hypoglykémie;
- alergické reakcie v mieste vpichu injekcie, edém;
- anafylaktický šok;
- bronchospazmus;
- oneskorenie sodíka v tele;
- mALGIA.
Kontraindikácie
Napriek tomu, že Lantus, posudzovanie mnohými recenziami, je schopný rozšíriť Účinná liečba Má niekoľko kontraindikácií, s ktorými je potrebné zoznámiť. Po prvé, liek nemožno použiť na pacientov s neznášanlivosťou účinná látka liečiva alebo jeho pomocné zložky. Ostatné kontraindikácie inzulínu tento typ:
- hypoglykémia;
- terapia diabetickej ketoacidázy;
- menej ako 6 rokov.
Okrem toho je Lantus potrebný so špeciálnou starostlivosťou, aby sa ľudia, ktorí majú veľké zdravotné riziká v epizódach hypoglykemických ochorení. To môže tiež zahŕňať pacientov s proliferatívnou retinopatiou, zužujúcimi sa mozgovými a koronárnymi cievami. Zároveň je potrebné vyhnúť sa činnostiam, ktoré si vyžadujú zvýšenú pozornosť, pretože S hyper-alebo hypoglykémiou, niekedy znižuje zrakovú ostrosť a schopnosť sústrediť sa pozornosti.

Cena inzulín Lantus
Koľko stojí droga dnes? Jednoznačná odpoveď na túto otázku je nemožná, pretože Náklady na inzulín Lantus, v závislosti od lekárne a mesta, sa môžu značne líšiť. Priemerná cena lieku tohto typu je od 3 do 3,5 tisíc rubľov. Ale existujú miesta, kde 3 ml injekčného roztoku stojí až 4 tisíc rubľov. Preto by sa pred nákupom pacienta malo urobiť porovnanie cien, aby si vybrali najekonomickú možnosť.
Video
Inzulín (z lat. insula. - Ostrov) je proteín-peptidový hormón, produkovaný β-buniek ostrovov Langerhans pankreasu. Vo fyziologických podmienkach v β-bunkách je inzulín vytvorený z jednoreťazcového proteínu predchodcu, pozostávajúci z 110 aminokyselinových zvyškov. Po prenesení membrány hrubého endoplazmatického retikula z preproinsulínu sa rozštiepený signálny peptid 24 aminokyselín a tvorí sa procesulín. Dlhý drezový obvod v prístroji golges je zabalený do granúl, kde sa v dôsledku hydrolýzy, štyri hlavné aminokyselinové zvyšky sa štiepia tvorbou inzulínu a C-koncového peptidu (fyziologická funkcia C-peptidu nie je známa) .
Molekula inzulínu pozostáva z dvoch polypeptidových reťazcov. Jeden z nich obsahuje 21 aminokyselinových zvyškov (reťazec A), druhý aminokyselinový zvyšok (reťazec B). Reťaze sú spojené s dvoma disulfidovými mostu. Tretí disulfidový most je vytvorený vo vnútri reťazca A. Celková molekulová hmotnosť molekuly inzulínu je približne 5700. Aminokyselinová sekvencia inzulínu sa považuje za konzervatívnu. Väčšina druhov má jeden inzulínový gén kódujúci jeden proteín. Výnimkami sú potkany a myši (existujú dva inzulínové gény), vytvorili sa dva inzulín, charakterizované dvoma aminokyselinovými zvyškami v reťazcoch.
Primárna inzulínová štruktúra v rôznych biologických druhoch, vrátane. A u rôznych cicavcov sa trochu líši. Najviac blízko k inzulínovej štruktúre osoby - bravčového inzulínu, ktorý sa líši od ľudskej jednej aminokyseliny (v jeho reťazci, namiesto zvyšku zvyšku treonínu aminokyseliny, obsahuje zvyšok alanínu). Bull inzulín sa líši od ľudských troch aminokyselinových zvyškov.
Historický odkaz. V roku 1921, Frederick G. Banting a Charles G. Najlepšie, pracujúci v laboratóriu Johna Jána Jána Jána Jána MakLood na Univerzite v Toronte, bol izolovaný z pankreasu extraktu (ako neskôr ukázal, obsahujúci amorfný inzulín), ktorý znížil hladinu glukózy v krvi Úrovne u psov s experimentálnym diabetom. V roku 1922 bol extrakt pankreasu predstavený na prvý pacient - 14-ročný Leonard Thompson, pacient s diabetom, a tak zachránil svoj život. V roku 1923, James B. Kolip vyvinul metodiku čistenia extraktu prideleného z pankreasu, čo ďalej umožnilo získať aktívne extrakty z pankreasu a hovädzieho dobytka, čím sa reprodukovalo výsledky z pankreasu. V roku 1923, BANTING a MACLEODES NA OTVORIŤ INZULÍNU NÁPOJE Nobelovu cenu vo fyziológii a medicíne. V roku 1926 získal J. Abel a V. Du-Vino inzulín v kryštalickej forme. V roku 1939 bol inzulín najprv schválený FDA (Food and Log Administration). Frederick Sanger plne rozlúšil aminokyselinovú sekvenciu inzulínu (1949-1954) v roku 1958 Sanger bol udelený nobelová cena Pre prácu na dešifrovaní štruktúry proteínov, najmä inzulínu. V roku 1963 sa syntetizoval umelý inzulín. Prvý rekombinantný ľudský inzulín bol schválený FDA v roku 1982. Analóg inzulínu ultrasortovej akcie (inzulín LysPrO) bol schválený FDA v roku 1996.
Mechanizmus akcie. Pri implementácii účinkov inzulínu, jej interakciu so špecifickými receptormi plazmatická membrána Bunky a tvorba komplexu inzulínového receptora. V komplexe s inzulínovým receptorom inzulín preniká do bunky, kde ovplyvňuje procesy fosforylácie bunkové proteíny a spúšťa množstvo intracelulárnych reakcií.
U cicavcov sú inzulínové receptory takmer na všetkých bunkách - ako na klasických cieľových bunkách inzulínu (hepatocyty, myocyty, lipocyty) a krvinkách, mozgu a pohlavných žliaz. Počet receptorov na rôznych bunkách sa pohybuje od 40 (erytrocyty) do 300 tisíc (hepatocyty a lipocyty). Inzulínový receptor sa neustále syntetizuje a rozpadne, jeho polčas je 7-12 hodín.
Inzulínový receptor je veľký transmembránový glykoproteín pozostávajúci z dvoch a-podjednotiek s molekulovou hmotnosťou 135 kDa (každý obsahuje 719 alebo 731 aminokyselinových zvyškov v závislosti od spájania mRNA) a dvoch p-podjednotiek s molekulovou hmotnosťou 95 kDa (620 amino Kyselinové zvyšky). Podjednotky sú prepojené disulfidovými väzbami a tvoria heterotexerálnu štruktúru p-a-a-p. Alfa podjednotky sú umiestnené extracelulárne a obsahujú grafy, ktoré viažu inzulín, ktorý rozpozná časť receptora. Beta podjednotky tvoria transmembránovú doménu, majú aktivitu tyrozínkinázy a vykonajte funkciu konverzie signálu. Väzba inzulínu s a-podjednotkami inzulínového receptora vedie k stimulácii aktivity tyrozínkinázy p-podjednotiek autoposporyláciou ich tyrozínových zvyškov, agregácia a, p-heterodimérov a rýchla internalizácia komplexov hormonálnych receptorov. Aktivovaný inzulínový receptor spustí kaskádu biochemických reakcií, vr. Fosforylácia iných proteínov vo vnútri bunky. Prvá z týchto reakcií je fosforylácia štyroch proteínov, nazývaných inzulínové receptorové substráty (substrát inzulínu receptor) - IRS-1, IRS-2, IRS-3 a IRS-4.
Farmakologických účinkov inzulínu.Inzulín ovplyvňuje takmer všetky orgány a tkanivá. Jeho hlavné ciele však slúžia ako pečeňové, svalové a tukové tkanivo.
Endogénny inzulín je základným regulátorom výmeny sacharidov, exogénny špecifický cukor-liek. Účinok inzulínu na výmenu sacharidov je spôsobený tým, že zvyšuje transport glukózy bunková membrána A jeho využitie tkanív, prispieva k transformácii glukózy do glykogénu v pečeni. Inzulín, okrem toho, okrem endogénnych produktov glukózy v dôsledku potlačenia glykogénnej látky (glykogénové štiepenie na glukózu) a glukoneogenezeze (syntéza glukózy z ne-extenzívnych zdrojov - napríklad z aminokyselín, mastných kyselín). Okrem hypoglykemického inzulínu poskytuje množstvo ďalších účinkov.
Účinok inzulínu na výmenu tukov sa prejavuje v inhibícii lipolýzy, čo vedie k zníženiu prijatia voľných mastných kyselín v krvnom obehu. Inzulín zabraňuje tvorbe ketónových telies v tele. Inzulín zvyšuje syntézu mastných kyselín a ich následnú esterifikáciu.
Inzulín sa podieľa na metabolizme bielkovín: zvyšuje transport aminokyselín cez bunkovú membránu, stimuluje syntézu peptidov, znižuje spotrebu proteínových tkanív, inhibuje transformáciu aminokyselín v ketokislotes.
Účinok inzulínu je sprevádzaný aktiváciou alebo inhibíciou radu enzýmov: glykogencia, pyruvát dehydrogenázy, hexochinázy, inhibuje lipázy (a hydrolyzujúce lipidy tukového tkaniva a lipoproteín-lipázy, ktorá znižuje "zakalenie" séra po užívaní potravy s bohatými potravinami).
Vo fyziologickej regulácii biosyntézy a sekrécie inzulínu podľa pankreasu, hlavná úloha hrá koncentráciu glukózy v krvi: so zvýšením jej obsahu, sekrécia inzulínu je zvýšená, pričom zníženie spomaľuje. Sekrécia inzulínu, okrem glukózy, je ovplyvnená elektrolytami (najmä CA2 + iónmi), aminokyselinami (vrátane leucínu a arginínu), glukagónu, somatostatínu.
Farmakokinetika. Inzulínové prípravky sa podávajú P / K, V / M alebo V / B (v / v krátkodobých inzulínoch a len počas diabetickej prednosti a kómy). Nie je možné vstúpiť do / v suspenzii inzulínu. Teplota vstrekovaného inzulínu sa musí zhodovať s miestnosťou, pretože Studený inzulín je pomalší. Najviac optimálnym spôsobom konštantnej terapie inzulínu v klinickej praxi je podávanie p / k.
Plnosť odsávania a začiatok inzulínového účinku závisí od miesta podávania (zvyčajne inzulín sa vstrekne do brucha, bokov, zadku, hornej časti rúk), dávky (objem inzulínu zastrašuje), koncentrácie inzulínu v príprava atď.
Rýchlosť sania inzulínu do krvi z miesta podávania P / K závisí od množstva faktorov - typu inzulínu, miesta vpichu, rýchlosť lokálneho prietoku krvi, miestne svalová aktivita, množstvo inzulínu (v Jedno miesto sa odporúča zaviesť maximálne 12-16 liekov lieku). Rýchlejšie zo všetkého inzulínu vstupuje do krvi podkožného vlákna prednej časti brušnej steny, pomalšie - z oblasti ramena, predného povrchu bedra a dokonca pomalšie - z oblasti a zadku. Je to spôsobené stupňom vaskularizácie subkutálnej mastnej vlákna uvedených oblastí. Inzulínový akčný profil podlieha významným výkyvom iný ľudiaa tá istá osoba.
V krvi sa inzulín viaže na alfa a beta-globulíny, normálne 5-25%, ale väzba sa môže zvýšiť v liečbe v dôsledku vzhľadu sérových protilátok (produkcia protilátok proti exogénnemu inzulínu vedie k inzulínovej rezistencii; pri používaní moderných vysoko purifikované liečivá, inzulínová rezistencia sa zriedka vyskytuje). T 1/2 krvi je menej ako 10 minút. Väčšina Inzulín zadaný v prietoku krvi sa podrobí proteolytickému rozpadu v pečeni a obličkách. Rýchlo vylučované z telesných obličiek (60%) a pečene (40%); Menej ako 1,5% sa zobrazuje s nezmeneným močom.
Prípravy inzulínu, ktoré sa v súčasnosti používajú, sa líšia z hľadiska značiek, vrátane. Podľa zdroja pôvodu, trvanie účinku, pH roztoku (kyslé a neutrálne), prítomnosť konzervačných látok (fenol, krezol, fenol-krezol, metylparabén), koncentrácia inzulínu - 40, 80, 100, 200, 500, / ml.
Klasifikácia. Inzulíny sú zvyčajne klasifikované podľa pôvodu (vzostupné, bravčové, ľudské, ako aj analógy ľudského inzulínu) a trvanie účinku.
V závislosti od zdrojov výroby sa rozlišujú živočíšne inzulíny (najmä bravčové inzulínové prípravky), ľudské inzulínové prípravky sú polosyntetické (získané z bravčového inzulínu enzymatickou transformáciou), ľudskými inzulínu inžinierskych inzulínov (DNA rekombinantné, získané genetickým inžinierstvom ).
Pre lekárska aplikácia Inzulín bol predtým získaný hlavne z pankreasu hovädzieho dobytka, potom z pankreasových žliaz ošípaných, vzhľadom na to, že bravčový inzulín je bližšie k inzulínu osoby. Vzhľadom k tomu, vzostupný inzulín, odlišujúci sa od ľudských troch aminokyselín, často spôsobuje alergické reakcieDnes sa prakticky nepoužíva. Bravčový inzulín, odlišujúci sa od ľudskej jednej aminokyseliny, je menej bežne spôsobuje alergické reakcie. V inzulínových liekoch, keď nedostatočné čistenie môžu byť prítomné nečistoty (pro-inzulín, glukagón, somatostatín, proteíny, polypeptidy, schopné volať rôzne nežiaduce reakcie. Moderné technológie Povolené získanie purifikované (monopiové - chromatograficky purifikované uvoľňovaním "píku" inzulínu), vysoko purifikované (monokomponent) a kryštalizované inzulínové prípravky. Z liekov liečiva inzulínu sa uprednostňuje monopi inzulín získaný z pankreasu ošípaných. Inzulín, získaný metód génového genetického inžinierstva, úplne zodpovedá aminokyselinovému zloženiu ľudského inzulínu.
Inzulínová aktivita je určená biologickou metódou (schopnosťou znížiť obsah glukózy v krvi u králikov) alebo fyzikálno-chemickým spôsobom (elektroforézou na papieri alebo chromatografiou na papieri). Pre jednu jednotku akcie alebo medzinárodnej jednotky sa užíva aktivita 0,04082 mg kryštalického inzulínu. Človek pankreasu obsahuje až 8 mg inzulínu (približne 200 jednotiek).
Prípravky na inzulín v dĺžke účinku sú rozdelené na krátke a ultrasortové účinky - napodobňujú normálnu fyziologickú sekréciu inzulínu pomocou pankreasu v reakcii na stimuláciu, trvanie lieku a dlhodobo pôsobiace lieky - mimický bazálny (pozadia) sekrécie inzulínu Ako kombinované liečivá (kombinujú obe akcie).
Nasledujúce skupiny rozlišujú:
(Hypoglykemický účinok sa vyvíja za 10-20 minút po podaní p / k, vrchol účinku sa dosiahne v priemere po 1-3 hodinách, trvanie účinku je 3-5 hodín):
Inzulín Lizpro (Humalog);
Inzulín aspart (Novorad Bolesness, Novoad Flexpan);
Depliance inzulínu (APIDA).
Krátke akčné inzulíny (Začiatok akcie je zvyčajne 30-60 minút; maximálne kroky po 2-4 hodinách; trvanie účinku do 6-8 hodín):
Inzulín rozpustný [ľudský geneticky inžinierstvo] (HM Actrapid, generalulín P, Rensultul R, Humulínový pravidelný);
Inzulín rozpustný [ľudský polosyntetický] (biohulín p, chumodar p);
Inzulín rozpustný [bravčový monokomponent] (MS AcTrapid, Montardar, Monosuinsulin MK).
Dlhodobé inzulínové prípravky - zahŕňajú drogy priemernej dĺžky trvania a dlhodobých prípravkov.
(Začiatok po 1,5-2 hodinách; vrchol po 3-12 hodinách; trvanie 8-12 h):
Inzulín-izofán [ľudský geneticky inžinierstvo] (biosulín H, hansulín H, všeobecný H, insul bazálny GT, poisan NPH, ProTAFAN NM, Rensult NPH, Humulín NPH);
Inzulín-izofán [ľudský polosyntetický] (biogulín H, chumodar b);
Inzulín izofan [bravčový monokomponent] (Monodar B, ProTAFAN MS);
Suspenzia suspenzie inzulín-zinku (MONOTD MS).
Dlhodobé inzulíny (Začiatok po 4-8 hodinách; vrchol po 8-18 hodinách; celkové trvanie 20-30 h):
Inzulínový glargin (Lantus);
Inzulín Detech (Leewemir Penfill, Levelier Flexpan).
Kombinované inzulínové prípravky(Bifázové prípravky) (hypoglykemický účinok začína 30 minút po podaní p / k, dosiahne maximálne po 2-8 hodinách a pokračuje až 18-20 hodín):
Inzulínová dvojfázová [ľudská semi-syntetika] (biohulín 70/30, Humodar K25);
Inzulínová dvojfázová [ľudská geneticky inžinierstva] (Hanselín 30R, všeobecné M 30, insun hrebeň 25 gt, Mikstard 30 nm, Humulín M3);
Inzulín asspart Dual-fáza (NovoMix 30 Penfill, NovoMix 30 Flexpan).
Inzulíny ultrasortovej akcie- Analógy ľudského inzulínu. Je známe, že endogénny inzulín v p-bunkách pankreasu, ako aj molekuly hormónov v produkovaných inzulínových roztokoch krátkeho účinku polymerized a sú hexamery. S p / k zavedeniu hexamekálnych foriem, pomaly a špičkovej koncentrácie hormónu v krvi sa absorbuje, podobne ako zdravého človeka po jedle, nie je možné vytvoriť. Prvý krátko aktívny analóg inzulínu, ktorý sa absorbuje zo subkutánneho vlákna 3-krát rýchlejšie ako ľudský inzulín, bol inzulín Lizpro. Inzulín Lizpro - odvodený ľudským inzulínom, získaným usporiadaním dvoch aminokyselinových zvyškov v molekule inzulínu (lyzín a prolín v polohách 28 a 29 V-reťazcov). Modifikácia molekuly inzulínu narúša tvorbu hexamérov a poskytuje rýchly tok liečiva do krvi. Takmer okamžite po podaní p / k v tkanivách je inzulínová molekula Lezpro vo forme hexamérov rýchlo disociovaná do monomérov a ísť do krvi. Ďalším analógom inzulínu - inzulín Aspart - bol vytvorený nahradením prolínu v polohe B28 na negatívne nabitej asparágovej kyseline. Podobne ako inzulín Lizpro, po p / k úvodu, sa tiež rýchlo rozpadá na monoméry. V inzulíne skúmania, výmena aminokyselín asparagínu ľudského inzulínu v polohe B3 na lyzínu a lyzínu v polohe B29 na kyseline glutámovej tiež prispieva k rýchlejšej absorpcii. Analógy pôsobenia inzulínu Ultrashort Action môžu byť podávané bezprostredne pred jedlom alebo po jedle.
Krátke akčné inzulíny (Sú tiež nazývané rozpustné) - to sú roztoky v pufri s neutrálnymi hodnotami pH (6,6-8,0). Sú určené na subkutánne, menej často - intramuskulárne podávanie. V prípade potreby sú tiež injekčne intravenózne. Majú rýchly a relatívne krátky hypoglykemický účinok. Účinok po subkutánnej injekcii dochádza po 15-20 minútach, dosiahne maximálne po 2 hodinách; Celkové trvanie účinku je približne 6 hodín. Sú to hlavne v nemocnici v priebehu stanovenia dávky inzulínu potrebnej pre pacienta, ako aj keď je potrebný rýchly (urgentný) účinok - s diabetickou kómou a predlom. Keď je v / v podávaní t 1/2 5 minút, preto s diabetickou ketocidotickou kómou sa inzulín zavedie do / v kvapkách. Pevne účinné inzulínové prípravky tiež platia ako anabolické činidlo a predpísané, spravidla v malých dávkach (4-8 bunkách 1-2 krát denne).
Inzulín priemerného trvania akcie Horšie ako rozpustné, pomaly absorbované z subkutánneho vlákna, v dôsledku čoho majú dlhší účinok. Dlhodobý účinok týchto liekov sa dosahuje prítomnosťou špeciálneho prolononongator - Protamina (izofán, pánafan, bazálny) alebo zinku. Spomalenie nasávania inzulínu v prípravkoch obsahujúcich inzulínové zinkové suspenzie je spôsobené prítomnosťou kryštálov zinku. NPH-inzulín (neutrálny Protamin Hagedorn alebo izofán) je suspenzia pozostávajúca z inzulínu a protamínu (protamin - proteín, izolovaný z rybného mlieka) v stechiometrickom pomere.
Pre dlhodobé hasiace Glargin inzulín patrí - analóg ľudského inzulínu získaného metódou rekombinantnej technológie DNA - prvý inzulínový prípravok, ktorý nemá výrazný vrchol účinku. Inzulínový glargin sa získa dvomi modifikáciami v molekule inzulínu: výmena v polohe 21 A-reťazcov (asparagín) na glycín a pridanie dvoch zvyškov arginínu na C-koniec B-obvodu. Liek je číry roztok s pH 4. Kyslé pH stabilizuje inzulín hexamera a poskytuje dlhú a predvídateľnú absorpciu liečiva z podkožného tkaniva. V dôsledku pH kyseliny sa však inzulínsky gargin nemôže kombinovať s krátkodobo pôsobiacim insulsom, ktoré majú neutrálne pH. Jediné zavedenie inzulínu glabiny poskytuje 24-hodinovú bezpilotnú glykemickú kontrolu. Väčšina inzulínových prípravkov má tzv. "Vrchol" akcie poznamenal, keď koncentrácia inzulínu v krvi dosiahne maximum. Inzulínový glargin nemá výrazný vrchol, pretože sa uvoľňuje do krvného obehu s relatívne konštantnou rýchlosťou.
Inzulínové prípravky predĺženého účinku sa vydávajú v rôznych dávkové formyPoskytovanie hypoglykemického účinku iného trvania (od 10 do 36 hodín). Dlhodobý účinok znižuje počet denných injekcií. Zvyčajne sa vyrábajú vo forme suspenzií podávaných len subkutánne alebo intramuskulárne. V diabetickej kóme a predkomutát sa neplatí predĺžené drogy.
Kombinované inzulínové prípravky Sú suspenzia skladajúci sa z neutrálnej inzulín krátkodobo pôsobiacich a inzulínu isofane (priemerné trvanie účinku) v určitých pomeroch. Takáto kombinácia inzulínov rôznych trvanie účinku v jednom prípravku vám umožňuje uložiť pacienta z dvoch injekcií pri použití prípravkov.
Indikácie. Hlavným indikáciou použitia inzulínu je diabetes mellitus typu 1, ale za určitých podmienok je predpísané s diabetesom mellitus typu 2, vr. Odolnosť voči orálnych hypoglykemických liekov, s ťažkým sprievodnými ochoreniami, v rámci prípravy na operačných zákrokov, diabetickej kóma, s cukrovkou u tehotných žien. Krátkodobé inzulíny sa používajú nielen s diabetes mellitus, ale aj na iných patologické procesy, Napríklad so všeobecným vyčerpaním (ako anabolickým činidlom), furulculese, tyreotoxikóza, v chorobách žalúdka (atómová, gastroptóza), chronická hepatitída, počiatočné formuláre pečeňová cirhóza, ako aj v niektorých duševné choroby (Zavedenie veľkých dávok inzulínu - tzv. hypoglykemická kóma); Niekedy sa používa ako zložka "polarizačných" roztokov používaných na liečbu akútneho zlyhania srdca.
Hlavnými špecifickými spôsobmi liečby je inzulín diabetes cukru. Liečba diabetes mellitus sa uskutočňuje podľa osobitne navrhnutých schém s použitím inzulínových liečiv rôzneho trvania účinku. Voľba lieku závisí od závažnosti a znakov priebehu ochorenia, celkového stavu pacienta a na rýchlosť urážky a trvanie účinku lieku na báze cukru.
Všetky lieky inzulín sú použité pod podmienkou povinného súlade s diétneho režimu s obmedzením energetickej hodnoty potravín (od 1700 do 3000 kcal).
Pri stanovení dávky inzulínu sa riadi na základe úrovne glykémie na lačno a v priebehu dňa, ako aj hladinu glukózy v priebehu dňa. Konečný výber dávky sa uskutočňuje pod kontrolou redukcie hyperglykémie, glukosúrie, ako aj celkového stavu pacienta.
Kontraindikácie. Inzulín je kontraindikované u ochorení a stavov úniku s hypoglykémie (napríklad inzulinom), akútne ochorenia pečeň, pankreas, obličky, žalúdok ulce duodenálny črevo, Dekompenzované srdcové chyby, s akútnou koronárnou nedostatočnosti a niektorých ďalších chorôb.
Aplikácia počas tehotenstva.Hlavným farmakologická liečba pre diabetes mellitus v tehotenstve je inzulínová terapia, ktorá je vykonávaná pod starostlivou kontrolou. S diabetom typu 1, inzulín pokračuje. Pri diabetes mellitus typu 2, zrušiť perorálne antidiabetiká a vykonávať dietherapy.
Gestačný diabetes (tehotná diabetes) je porušením výmeny sacharidov, ktorá najprv vznikla počas tehotenstva. Gestačný diabetes je sprevádzaný zvýšeným rizikom perinatálnej mortality, frekvencie vrodených deformitov, ako aj riziko liečby diabetu po 5-10 rokoch po dodaní. Liečba gestačného diabetu začína dieterapiou. V prípade neefektívnosti diéty a terapie sa používa inzulín.
U pacientov s predtým skúseným alebo gestačným diabetom je dôležité počas tehotenstva na udržanie primeranej regulácie metabolických procesov. Potreba inzulínu môže klesať v prvom trimestri gravidity a zvýšenie trimestri II-III. Počas pôrodu a bezprostredne po nich sa potreba inzulínu môže dramaticky znížiť (riziko hypoglykémie sa zvyšuje). Za týchto podmienok je nevyhnutná starostlivá kontrola obsahu glukózy v krvi.
Inzulín neprenikne placentárnou bariérou. Avšak, materské IgG protilátky proti inzulínu prechádzajú cez placentu a pravdepodobne môžu spôsobiť hyperglykémiu z plodu v dôsledku neutralizačného inzulínu vylučovaného. Na druhej strane, nežiaduce disociácia komplexov inzulín-protilátok môže viesť k hyperinininézii a hypoglykémii v plode alebo novorodenci. Je ukázané, že prechod z hovädzej / bravčové inzulínové prípravky jednozložkových liečiv je sprevádzané poklesom titra protilátok. V tomto ohľade sa počas tehotenstva odporúčajú len ľudské inzulínové prípravky.
Inzulínové analógy (podobne ako iné nedávno vyvinuté fondy) sú predpísané opatrne počas tehotenstva, hoci neexistujú žiadne spoľahlivé údaje o nepriaznivých účinkoch. V súlade so všeobecne uznávanými odporúčaniami FDA (potravinárska a lieková správa), ktorá určuje možnosť použitia liekov počas tehotenstva, liečivá inzulín liečiva sú kategória B (štúdia reprodukcie na zvieratách neodhalila nepriaznivé účinky na plod a primeraný a \\ t Prísne kontrolovaný výskum u tehotných žien Ženy neboli vykonané) alebo na kategóriu C (štúdia reprodukcie na zvieratách odhalila nepriaznivý vplyv na plod, a primerané a prísne kontrolované štúdie u gravidných žien neboli vykonané, ale potenciálne prínosy spojené s Použitie liekov u gravidných žien môže opraviť svoje použitie, napriek možnému riziku). Inzulínu Lizpro sa teda vzťahuje na triedu B a inzulín aspart a inzulínový glargin - do triedy C.
Komplikácie inzulínovej terapie. Hypoglykémia. Zavedenie príliš vysokých dávok, ako aj nedostatok vstupu s potravinami sacharidov môže spôsobiť nežiaduci hypoglykemický stav, hypoglykemická kóma sa bude rozvíjať so stratou vedomia, kŕčov a útlaku srdcovej aktivity. Hypoglykémia sa môže tiež vyvinúť v dôsledku pôsobenia ďalších faktorov, ktoré zvyšujú citlivosť na inzulín (napríklad insuficienciu nadobličiek, hypokituitarizmus) alebo zvyšujú tkanivá glukózy (fyzická námaha).
Na skoré príznaky Hypoglykémia, ktoré sú do značnej miery spojené s aktiváciou sympatického nervového systému (adrenergné príznaky) zahŕňajú tachykardiu, studený pot, s aktiváciou parasympatického systému - silný hlad, nevoľnosť, ako aj pocit brnenie v oblasti pery a jazyk. Pri prvých príznakoch hypoglykémie je potrebné vykonať naliehavé udalosti: pacient by mal mať sladký čaj alebo jesť niekoľko kusov cukru. V hypoglykemickej kóme, 40% roztok glukózy v množstve 20-40 ml a viac sa zavedie do žily a ďalšie, až kým pacient neopustí komatový stav (zvyčajne nie viac ako 100 ml). Môžete tiež odstrániť hypoglykémiu intramuskulárne alebo podkožné podávanie glukagónu.
Zvýšiť telesnú hmotnosť V inzulínovej terapii je spojené s elimináciou glukosurie, zvýšenie skutočného kalorického obsahu potravy, zvýšenie chuti a stimulácie lipogenézy pod pôsobením inzulínu. S výhradou zásad racionálnych potravín vedľajší Môžete sa vyhnúť.
Použitie moderných vysoko čistených liekov hormónu (najmä geneticky upravených liekov ľudského inzulínu) relatívne zriedka vedie k rozvoju rezistencia na inzulín a javy alergieTakéto prípady však nie sú vylúčené. Vývoj akútnej alergickej reakcie vyžaduje okamžitú desenzibilizujúcu terapiu a výmenu liečiva. Pri vývoji reakcie na liečbu hovädzích / bravčových inzulínových prípravkov by sa mali nahradiť ich ľudskými inzulínovými liekmi. Miestne a systémové reakcie (svrbenie, lokálna alebo systémová vyrážka, tvorba subkutánnych uzlín v mieste vpichu injekcie) sú spojené s nedostatočným čistením inzulínu z nečistôt alebo použitím hovädzieho alebo bravčového inzulínu, ktorý sa líši v aminokyselinovej sekvencii z človeka.
Najčastejšie alergické reakcie sú protilátky IgE sprostredkované na koži. Občas sa pozorovali systémové alergické reakcie, ako aj inzulínová rezistencia, sprostredkovaná IgG protilátkami.
Porušenie. Prechodné poruchy refrakcie oka vznikajú na samom začiatku terapie inzulínu a prechádzajú nezávisle po 2-3 týždňoch.
Edém. V prvých týždňoch liečby existujú aj prechodný edém nôh v dôsledku oneskorenia tekutiny v tele, tzv. Opuch inzulínu.
Atribút miestnym reakciám lipodystrofia V mieste opakovanej injekcie (vzácne komplikácie). Lipoatrofiu sa izoluje (vymiznutie podkožného tuku sedimentov) a lipohytherperphy (zvýšenie v podkožnej tukovej). Tieto dva štáty majú odlišnú povahu. Lipoatrofia - imunologická reakcia, vzhľadom na hlavne zavedením zle purifikovaných liekov živočíšneho pôvodu, sa v súčasnosti nepovažuje. Lipogiperfia sa vyvíja a pri použití vysoko čistených liekov ľudského inzulínu a môže sa vyskytnúť v rozpore so zavedením techniky (prípravok za studena, alkohol, ktorý vstupuje do pokožky), ako aj kvôli anabolickému miestnemu pôsobeniu samotného lieku. Lipogyperropha je vytvorená kozmetický defektAký je problém pre pacientov. Okrem toho, vzhľadom k tomuto defektu, absorpcia liečiva je narušená. Aby sa zabránilo vývoju lipogyperrofii, odporúča sa neustále meniť injekcie injekcie v rámci tej istej oblasti, pričom sa vzdialenosť medzi dvoma prepichnutím aspoň 1 cm.
Takéto lokálne reakcie sa môžu vyskytnúť ako bolesť v mieste vpichu injekcie.
Interakcia. Inzulínové prípravky môžu byť navzájom kombinované. Mnohé ls môže spôsobiť hypos alebo hyperglykémiu, alebo zmeniť reakciu pacienta s diabetom na liečbu. Interakcia by sa mala brať do úvahy, možná s simultánnym použitím inzulínu s ostatnými drogy. Alfa-a beta adrenoblockers adrethrements zvyšujú sekréciu endogénneho inzulínu a zvýšiť účinok lieku. Hypoglykemický účinok inzulínu posilniť perorálne antidiabetiká, salicyláty, inhibítory MAO (vrátane furazolidon, prokarbazín, selegilín), inhibítory ACE, bromokriptín, oktreotid, sulfónamidy, anabolické steroidy (najmä oxandrolone, methandienone) a androgénov (zvyšujú citlivosť tkanív na inzulín a zvýšenie tkaniva citlivosť glukagón, čo vedie k hypoglykémii, a to najmä v prípade inzulínovej rezistencie, môže byť potrebné dávku inzulínu), somatostatín dávka, guanetidín dyspeciramide, klofibrát, ketokonazol, drogy, furnacesol, pentamidín, pyridoxín, propoxyphen, phenylbutone, fluoxetín, teofilín, phenoxhemine, lítium, prípravky vápnika, tetracyklíny. Chlorochín, grófstvo, kinén znižuje degradáciu inzulínu a môže zvýšiť koncentráciu inzulínu v krvi a zvýšiť riziko hypoglykémie.
Inhibítory Carboangerase (najmä acetasolamid), stimulujúce pankreatické p-bunky, prispievajú k uvoľňovaniu inzulínu a zvyšujú citlivosť receptorov a tkanív na inzulín; Hoci súčasné použitie týchto liekov s inzulínom môže zvýšiť hypoglykemický účinok, účinok môže byť nepredvídateľný.
Počet LS spôsobuje hyperglykémiu zdravých ľudí a exacerbovať priebeh ochorenia u pacientov s diabetom. Hypoglykemický účinok inzulínu oslabujú: antiretrovírusové LS, asparagináza, orálne hormonálne antikoncepcie, glukokortikoidy, diuretiká (tiazid, štrajková kyselina), heparín, H2-receptorové antagonisty, sulfinpyrazón, tricyklické antidepresíva, dobutamín, izoniazid, kalcitonín, niacín, sympatomimetiká, danazol, klonidín, BKK, diazoxid, morfín, phenyotoin, somatropín, hormóny štítnej žľazy, fenotiazínové deriváty, nikotínu, etanol.
Glukokortikoidy a epinefrín majú účinok oproti inzulínu na periférnom tkanive. Dlhodobý príjem systémových glukokortikoidov môže teda spôsobiť hyperglykémiu, až do diabetes mellitus (steroidný diabetes), ktorý možno pozorovať približne 14% pacientov, ktorí dostávajú systémové kortikosteroidy niekoľko týždňov alebo s dlhodobým použitím topických kortikosteroidov. Niektoré LS inhibujú sekréciu inzulínu priamo (fenytoín, klonidín, diltiazem) alebo znížením zásob draselného (diuretiká). Hormóny štítnej žľazy urýchľujú metabolizmus inzulínu.
Najvýznamnejšie a často ovplyvňujú účinok inzulínu beta-adrenula, orálnych hypoglykemických liekov, glukokortikoidov, etanolu, salicylátov.
Etanol inhibuje glukegenosiku v pečeni. Tento účinok je pozorovaný u všetkých ľudí. V tejto súvislosti je potrebné mať na pamäti, že zneužívanie alkoholických nápojov na pozadí inzulínovej terapie môže viesť k rozvoju ťažkého hypoglykemického stavu. Malé množstvá alkoholu spolu s potravinami zvyčajne nespôsobujú problémy.
Beta-adrenalolasy môžu inhibovať sekréciu inzulínu, meniť metabolizmus sacharidov a zvyšuje periférnu rezistenciu na inzulín, ktorý vedie k hyperglykémii. Môžu však tiež inhibovať účinok katecholamínov na glukegeneze a glykogénolýzu, ktorá je spojená s rizikom závažných hypoglykemických reakcií u pacientov s diabetom. Okrem toho, ktorýkoľvek z beta-adrenaloclars môže maskovať adrenergné príznaky spôsobené znížením hladín glukózy v krvi (vrátane triaška, srdcového mäsa), čím sa pacientom hypoglykémie narúšajú včasné rozpoznávanie. Selektívne beta 1 -Adrenolokátori (vrátane Acebutololu, Atenololu, betaxololu, bisoprololu, metoprololu) ukazujú tieto účinky v menšej miere.
NSAID a salicyláty vo vysokých dávkach inhibujú syntézu prostaglandínu E (ktorá inhibuje sekréciu endogénneho inzulínu), a tým zvyšujú bazálnu sekréciu inzulínu, zvýšenie citlivosti p-buniek pankreasu na glukózu; Hypoglykemický účinok, zatiaľ čo súčasne používanie môže vyžadovať nastavenie dávky NSAID alebo salicyláty a / alebo inzulín, najmä s dlhodobým zdieľaním.
V súčasnosti sa vyrába významný počet inzulínových liekov, vrátane. Získané z pankreasu zvierat a syntetizovaných metód genetického inžinierstva. Prípravky na výber na inzulínovej terapie sú geneticky inžinierske vysoko purifikované ľudské inzulíny, ktoré majú minimálnu antigenziu (imunogénna aktivita), ako aj analógy ľudského inzulínu.
Inzulínové prípravky sú k dispozícii v sklenených fľaštičkách, hermeticky utesnených gumovými zátkami s hliníkovým valcovaním, v špeciálnom tzv. Inzulínové striekačky alebo injekčné gombíky. Pri použití injekčných rukoväte sú lieky v špeciálnych fľaštičkách kaziet (Penfillh).
Rozvíjajú sa inzulínové intranazálne formy a inzulínové prípravky na príjem vo vnútri. S kombináciou inzulínu s detergentom a podávanie vo forme aerosólu na sliznicu nosa, účinná hladina v plazme je dosiahnutá tak rýchlo, ako je, keď je v / v bolusu. Inzulínové prípravky na intranazálne a orálna aplikácia sú vo fáze vývoja alebo podstúpiť klinické skúšky.
Ak sa chcete zbaviť cukrovky v lekárskej praxi, je zvyčajné aplikovať analógy inzulínu.
Časom lieky sú čoraz obľúbenejšie u lekárov a ich pacientov.
Tento trend je možné vysvetliť:
- pomerne vysoká účinnosť inzulínu;
- vynikajúci vysoký bezpečnostný profil;
- jednoduchosť použitia;
- schopnosť synchronizovať injekciu lieku s vlastnou sekréciou hormónu.
Pacienti s diabetom druhého typu po určitom čase sú nútené pohybovať sa z tabliet, ktoré znižujú cukru v krvi, na injekcie inzulínového hormónu. Preto je prioritou otázkou výberu optimálneho lieku.
Vlastnosti moderných inzulínov
Pri použití ľudského inzulínu existujú určité obmedzenia, napríklad pomalý začiatok expozície (diabetika by mala vykonať injekciu 30-40 minút pred jedlom) a príliš dlhý pracovný čas (až 12 hodín), ktorý sa môže stať prémiou oneskorenej hypoglykémie.
Na konci minulého storočia bolo potrebné vyvinúť analógy inzulínu, ktoré budú zbavené týchto nedostatkov. Krátke expozičné inzulín sa začali robiť s maximálnym znížením polčasu.
Priviedol ich bližšie k vlastnostiam natívneho inzulínu, ktorý môže byť inaktivovaný po 4-5 minútach po prijatí do krvného obehu.
Prichádzajúce možnosti inzulínu môžu byť rovnomerne absorbované z podkožného tkaniva tuku a nevyvolávajú nočnú hypoglykémiu.
V posledných rokoch došlo k výraznému blbec vo farmakológii, pretože sa zaznamenáva:
- prechod z kyslých roztokov na neutrálne;
- získanie ľudského inzulínu s použitím technológie rekombinantnej DNA;
- tvorba vysoko kvalitných inzulínových náhrad s novými farmakologickými vlastnosťami.
Analógy inzulínu Zmeňte čas ľudského hormónu, aby sa zabezpečil individuálny fyziologický prístup k terapii a maximálne pohodlie pre diabetikov.
Prípravy umožňujú dosiahnuť optimálnu rovnováhu medzi rizikami hladiny cukru v krvi a dosiahnutím integrátora glykémie.
Moderné analógy inzulínu v čase jej akcie sú obvyklé rozdeliť na:
- ultrashort (Humulog, APIDA, PAMFIdzovaný);
- predĺžené (Lantus, Leewemir Penfill).
Okrem toho existujú kombinované liečivá náhrad, ktoré sú zmesou ultrasort a predĺžený hormón v určitom pomere: Penfill, premiešajte 25 humalu.
Humalog (Lizpro)
Poloha prolínu a lyzínu sa zmenila v štruktúre tohto inzulínu. Rozdiel medzi liekom z rozpustného ľudského inzulínu je slabá spontánnosť intermolekulárnych asociácií. Vzhľadom na to môže byť lester absorbovaný v krvnom toku diabetikov.
Ak ste prick drogy v rovnakom dávke a zároveň, potom je to humág, ktorý dáva vrchol 2-krát viac. Tento hormón je oveľa rýchlejší ako eliminovaný a po 4 hodinách jeho koncentrácia prichádza na pôvodný indikátor. Koncentrácia jednoduchého inzulínu sa uloží do 6 hodín.
Porovnanie LesPro s jednoduchým inzulínom krátkeho času expozície, možno povedať, že prvý môže potlačiť produkciu sušienok glukózy.
Existuje ďalšia výhoda lieku Humoru - je predvídateľná a môže uľahčiť obdobie prispôsobenia dávky na zaťaženie potravín. Vyznačuje sa absenciou zmien v trvaní expozície zvýšeniu objemu zavedenej látky.
Uplatňovanie jednoduchého inzulínu osoby, trvanie jeho práce sa môže líšiť v závislosti od dávky. Z toho vyplýva, že priemerná doba trvania 6 až 12 hodín.
S rastúcou dávkou inzulínu Humulga, trvanie jeho práce zostáva takmer na rovnakej úrovni a bude 5 hodín.
Z toho z toho vyplýva, že s nárastom dávky LysPRO Riziko hypoglykémie nie je rastúce.
Asspart (Novorad Penfill)
Tento analóg inzulínu je schopný takmer dokonale napodobňovať primeranú inzulínovú odpoveď na jedenie potravín. Jeho krátkodobý termín určuje relatívne slabý vplyv medzi potravinami, čo umožňuje získať najúplnejšiu kontrolu nad hladinou cukru v krvi.
Ak porovnáte výsledok liečby analógmi inzulínu s konvenčným ľudským inzulínom krátkej akcie, výrazný nárast kvality monitorovania hladín cukru postprandiálnej krvi bude označený.
Kombinovaná liečba liekmi, Detech a asSpart, umožňujú:
- takmer 100% normalizuje denný profil hormonálneho inzulínu;
- kvalitatívne zlepšuje úroveň glykozylovaného hemoglobínu;
- výrazne znížiť pravdepodobnosť rozvoja hypoglykemických štátov;
- znížte množstvo amplitúdy a píkov koncentrácie cukru v krvi v diabetike.
Je pozoruhodné, že počas liečby pomocou bazálnych bolusových analógov inzulínu, priemerný nárast telesnej hmotnosti bol výrazne nižší ako na celé obdobie dynamického pozorovania.
Depliament (APIDA)
Analóg ľudského inzulínu Apidry je liek ultrashort expozičný čas. Podľa jeho farmakokinetických, farmakodynamických charakteristík a biologickej dostupnosti je tryskanie ekvivalentné Humalogy. Vo svojej mitogénnej a metabolickej aktivite sa hormón nelíši od jednoduchého inzulínu osoby. Vďaka tomu je možné ho už dlhý čas používať a absolútne bezpečné.
V pravidle by sa v kombinácii s:
- Ľudský inzulín dlhodobého času;
- analóg bazálneho inzulínu.
Okrem toho, pre liek, je charakterizovaný rýchlejší začiatok práce a menšie trvanie ako obvyklý ľudský hormón. Umožňuje pacientom s diabetes mellitus, aby vykazovali väčšiu flexibilitu pri používaní, zatiaľ čo jesť ako ľudský hormón. Inzulín začína svoj vplyv bezprostredne po podaní a hladina cukru v krvi klesá 10-20 minút po zavedení APIDA subkutánne.
Aby sa predišlo hypoglykémiám u pacientov starého veku, lekári odporúčajú zavedenie lieku ihneď po jedle alebo súčasne s ním. Znížené obdobie platnosti hormónov pomáha vyhnúť sa takzvanému "prekryvnu" účinok, ktorý umožňuje zabrániť hypoglykémii.
To môže byť účinné pre tých, ktorí trpia hmotou tela, pretože jeho použitie nespôsobuje ďalší prírastok hmotnosti. Liek sa vyznačuje rýchlym nástupom maximálnej koncentrácie v porovnaní s inými typmi hormónov, pravidelný a leasing.
APIDA je ideálny pre utrpenie s nadváhou rôznym stupňom v dôsledku vysokej flexibility. Pri obezite viscerálneho typu sa môže miera absorpcie liečiva meniť, čo sťažuje, že je ťažké priťahovať glykemickú kontrolu.
Demir (Leewemir Penfill)
Leewemir Penfill je analógom ľudského inzulínu. V priemere trvania práce sa líši a nemá vrcholy. Pomáha poskytovať bazálnu glykemickú kontrolu počas dňa, ale pod podmienkou dvojnásobných aplikácií.
S subkutánnym podávaním je detemerom, ktoré sú viazané na albumínové sérum v intersticiálnej tekutine. Už po prenesení kapilárnej steny sa inzulín nahradí albumínom v krvnom obehu.
Pri príprave je biologicky aktívny iba voľná frakcia. Väzba na albumín a jeho pomalý rozpad poskytuje dlhú a bezpilotnú prácu.
Inzulín Leewemir Penfill ovplyvňuje organizmus s diabetom pacientom hladko a naplní svoju úplnú potrebu bazálneho inzulínu. Nestanovuje trepanie pred subkutánnym podaním.
Glargy (Lantus)
Inzulínový náhradník Glaklin pôsobí Ultrabro. Tento liek je dobrý a môže byť úplne rozpustný v slabom médiu, a v neutrálnom médiu (v subkutánnych bunkách vlákien) sa zle rozpustí.
 Ihneď po subkutánnom podaní sa GLAKLIN vstúpi do neutralizačnej reakcie s tvorbou mikroprecipitácie, ktorá je nevyhnutná na ďalšie uvoľňovanie hexamérov liečiva a ich rozdelenie na monoméry a diméry hormonálneho inzulínu.
Ihneď po subkutánnom podaní sa GLAKLIN vstúpi do neutralizačnej reakcie s tvorbou mikroprecipitácie, ktorá je nevyhnutná na ďalšie uvoľňovanie hexamérov liečiva a ich rozdelenie na monoméry a diméry hormonálneho inzulínu.
Vďaka hladkému a postupnému vstupu Lantus v krvnom prietoku pacienta s diabetes mellitus, jeho cirkulácia v rade sa vyskytuje do 24 hodín. To umožňuje injekciu analógov inzulínu len raz denne.
Pri pridávaní menšieho množstva zinku je kryštalizácia inzulínu Lantus zaistená v subkutánnej vrstve vlákien, ktorá ďalej rozširuje čas jeho absorpcie. Absolútne, všetky menované vlastnosti tohto lieku zaručujú hladký a úplne rozpútavý profil.
Glakin začne pracovať už 60 minút po subkutánnej injekcii. Trvalo udržateľná koncentrácia v krvnej plazme pacienta možno pozorovať po 2-4 hodinách od okamihu, keď bola zavedená prvá dávka.
Nezávislo o presnom čase injekčného času tohto ultrafilského lieku (ráno alebo večer) a okamžité miesto vstrekovania (brucho, rameno, noha), trvanie vystavenia telu bude:
- priemer - 24 hodín;
- maximálne - 29 hodín.
Výmena inzulínu glargin môže úplne spĺňať fyziologický hormón vo svojej vysokej účinnosti, pretože liek:
- kvalitatívne stimuluje spotrebu cukru závislej od inzulínu periférnymi tkanivami (najmä tuk a svalov);
- inhibuje glukegenosize (redukuje).
Okrem toho liečivo významne potláča proces rozdelenia tukového tkaniva (lipolýzy), rozklad proteínu (proteolýzy), ktorý zvyšuje produkciu svalového tkaniva.
Lekárske štúdie Farmakokinetika Gurggina ukázala, že Capleal distribúcia tohto lieku umožňuje napodobňovať bazálnu produkciu endogénneho hormónu inzulínu počas 24 hodín. Zároveň sa výrazne znižuje pravdepodobnosť vývoja hypoglykemických štátov a ostrých skokov cukru v krvi.
Humalog mix 25.
Tento prípravok je zmes, ktorá pozostáva z:
- 75% Prothnce suspenzie hormónov Lizpro;
- 25% inzulínu Humalog.
Toto a iné analógy inzulínu sú tiež kombinované mechanizmom jeho prideľovania. Vynikajúca trvanie lieku je zabezpečená účinkami protikcie hormonálnej suspenzie Lezpro, čo umožňuje opakovať bazálnu ťažbu hormónu.
Zostávajúci 25% inzulínu LezproO je komponent s ultrasortovým expozičným obdobím, ktorý má pozitívny vplyv na indikátor glykémie po jedle.
Je pozoruhodné, že humág v zložení zmesi ovplyvňuje telo oveľa rýchlejšie v porovnaní s hormónom krátke. Poskytuje maximálnu kontrolu glykémie, a preto je jeho profil je fyziologickejší, ak je v porovnaní s inzulínom krátkeho expozičného času.
Kombinované inzulíny sa odporúča najmä pre ľudí trpiacich druhým typovým diabetom. Táto skupina zahŕňa pacientov starého veku, ktorá spravidla trpia problémami s pamäťou. To je dôvod, prečo zavedenie hormónu pred jedlom alebo bezprostredne po tom, čo pomáha výrazne zlepšiť kvalitu života takýchto pacientov.
Štúdie zdravotného stavu diabetikov veková skupina Od 60 do 80 rokov s použitím lieku Humalog Mix 25 ukázala, že bolo možné získať vynikajúcu kompenzáciu výmeny sacharidov. V režime zavedenia hormónu pred jedlom a potom sa lekári podarilo získať mierny prírastok hmotnosti a extrémne nízke množstvo hypoglykémie.
Čo je lepší inzulín?
Ak porovnáme farmakokinetiku z hľadiska drog, ich vymenovanie s účasťou lekára je dosť odôvodnené diabetes mellitus, ako prvý aj druhý typ. Významným rozdielom v týchto inzulínoch je nedostatok zvýšenia telesnej hmotnosti na pozadí liečby a zníženie počtu nočných kvapiek koncentrácie glukózy v krvi.
Okrem toho je dôležité si uvedomiť potrebu len jednorazového podávania v priebehu dňa, čo je pre pacientov oveľa pohodlnejšie. Zvlášť vysoká, účinnosť analógu ľudského inzulínu glagragínu v kombinácii s metformom pre pacientov s druhým typom diabetu je. Štúdie ukázali významný pokles nočných skokov koncentrácie cukru. Pomáha spoľahlivo normalizovať dennú glykému.
Strana 3 z 14
3. Všeobecné informácie o analógoch inzulínu
3.1. Zdôvodnenie terapeutických analógov inzulínu
Je dobre známe, že správna kontrola glykémie nedochádza k výskytu a spomaľuje vývoj neskorých komplikácií diabetu u dospelých a mladých pacientov s typmi diabetu 1 a 2. 4 "5" 9. To môže byť dosiahnuté s liečbou inzulínu, ale rozpustné ľudské inzulíny, vrátane dvojfázového ľudského inzulínu (Bulls), by sa mali zaviesť aspoň 20-30 minút pred jedlom, ktoré väčšina pacientov nie je v súlade. Analógy inzulínu ultravotorového pôsobenia sú zároveň absorbované výrazne rýchlejšie ako obyčajný inzulín, môžu byť podávané bezprostredne pred jedlom alebo dokonca ihneď po jedle, čo umožňuje priblížiť sa fyziologická norma Viac blízko ako použitie tradičných rozpustných ľudských inzulínov.
3.2. NOVORAD® - Analóg vysokorýchlostného inzulínu
Analógy inzulínu sú uskutočnenia prírodného inzulínu získaného chemickým inžinierstvom. Sú navrhnuté tak, aby efektívnejšie udržiavali kompatibilné fyziologické potreby úrovní inzulínu, čím sa znižujú určité obmedzenia, ktoré sú obvyklé v konvenčných liekoch inzulínu. Inzulín aspart (Novoad®) je originálnym analógom ultrashort-herectický inzulín, ktorý má štruktúru takmer podobnú prírodnému inzulínu, vyznačujúci sa len jednou modifikáciou - zvyšok prolínu v 28 polohe aminokyselinového okruhu je nahradený Zvyšok kyseliny asparágovej (obr. 1). Táto náhrada znižuje samo-agregáciu molekúl inzulínu do dimérov a hexamera, čo urýchľuje jeho odsávanie. Súčasne sa interakcia inzulínu s receptormi nemení (obr. 2, s. 6) 10 Modifikovaná inzulínová molekula plne zachováva biologické chirurgické vlastnosti prírodného inzulínu, pričom sa absorbuje rýchlejšie a očakávala farmakokinetiku 11.
Obr. 1. NOVORAD® (inzulín aspart) je molekulárna štruktúra.

Obr. 2. Schéma procesov vyskytujúcich sa v podkožnom tkanive.
Hexamekálne štruktúry analógu analógu Analógu UltrashortHort sú štiepené na monoméry oveľa rýchlejšie ako hexamery rozpustného tradičného inzulínu, ktorý spôsobuje ich rýchlejšiu absorpciu vstrekovacích miest a prúdia do prietoku krvi.
Analógou ultra-skrutkovaného pôsobenia Novorad® sa rýchlo absorbuje z miest vstrekovania ako rozpustný ľudský inzulín, dosahuje vyšší vrchol koncentrácie na kratší čas 12 a má kratší polčas (obr. 3). Vďaka tomu sa jeho pôvod vyskytuje rýchlejšie 13 (po 10-20 minútach po injekcii) a trvanie účinku je kratší ako rozpustný inzulín (3-5 hodín v porovnaní s 6-8 hodinami).
Tieto rozdiely určujú nasledujúce tri výhody lieku NOVOAD® v porovnaní s rozpustným inzulínom:
• Môže byť podávaný bezprostredne pred jedlom a nie 30 minút pred jedlom;
• krátke obdobie akcie vytvára pohodlie pre pacienta, ktorý by teraz nemal brať ďalšie potraviny medzi hlavné jedlá;
• Úvod bezprostredne pred jedlom, krátke obdobie pôsobenia potenciálne znižuje riziko hypoglykémie a nevyžaduje kontrolu nad glykémiou 13 "14.
V špeciálnych klinických štúdiách sa ukázalo, že prechod 850 dospelých pacientov s diabetom typu 1 s rozpustným inzulínom na inzulín aspart, zavedený pred jedlom, znížil frekvenciu prípadov nočnej hypoglykémie o 50% (p \u003d 0,005), zatiaľ čo HbA1c Úroveň sa výrazne znížila o 0,12- 0,15%. Nedávno uskutočnené štúdie ukázali pokles prípadov hypoglykémie o viac ako 70% u pacientov s diabetom typu 1 získaným Novopid® 15.
Zavedenie lieku NOVORAD® okamžite pred jedlom zabezpečuje riadnu kontrolu postprandiálnej glykémie a glykémie počas dňa a tiež vytvára pohodlie pre pacientov.
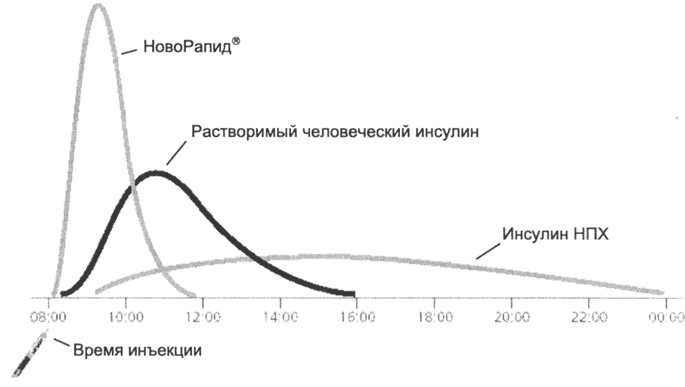
Obrázok 3: Diagram kinetiky rôznych inzulínov.
3.3. Novomix® 30 - Analóg dvojfázového inzulínu
NovoMix® 30 (dvojfázový inzulín ASPART) pozostáva z 30% inzulínu Analógu pôsobenia ultrasort Asparta a 70% kryštalického protamínu - inzulínu asparta. V dvojfázových prípravkoch zostáva rýchla absorpcia rozpustnej zložky, ktorá zaisťuje rýchly začiatok účinku a rýchlu elimináciu 16. Pomalé absorpcia protinádovanej formy (ako inzulín NPH) je zložkou bazálnej inzulínovej terapie. Výsledkom je, že dvojfázový inzulín poskytuje potrebu bazálnych a súvisiacich inzulínových potravín (obr. 4).
3.3.1. Výhody dvojfázových inzulínov
Dvojfázové (vopred zmiešané) inzulíny poskytujú schopnosť odolávať harmonogramu podávania inzulínu, ktorý obsahuje rýchle a strednodobé komponenty (čo je potrebné na splnenie bazálnych potrieb a potrieb spojených s príjmom jedla), zatiaľ čo počet Denné injekcie sa znižujú. Použitie analógových analógov ultravotorového akcie vám umožňuje jasnejšie rozdeliť spokojnosť bazálnych a súvisiacich potrebných inzulín (koncepcia "dvojitej absorpcie" dvojfázového inzulínu aspartu). To umožňuje výrazne zlepšiť kontrolu postPrandiálnej glykémie a tiež má ďalšie výhody vysokorýchlostných analógov, napríklad absencia potreby pozorovať interval medzi injekciou a príjmom potravy. Graf zavedenia dvojfázových inzulínov je najjednoduchší zo všetkých možných. Okrem toho, použitie dvojfázových inzulínov umožňuje pacientovi opustiť fľaše a striekačky a ísť moderné systémy podávanie liekov. Použitie dvojfázových inzulínov vylučuje potrebu, aby sa miešali rôzne drogy, ktoré nielenže zjednodušuje zavedenie procesu, ale tiež zabraňuje riziku možné chyby Pri miešaní.
Pri použití dvojfázového inzulínu nie je potrebné veľké množstvá Injekcie, keď sa v rovnakom čase zavedú vysokorýchlostný inzulín a liek priemerného trvania účinku. Aj keď použitie dvojfázového inzulínu zužuje možnosť individuálneho výberu dávok, neexistuje žiadny dôvod domnievať sa, že samo-miešanie účinne zlepšuje kontrolu glykémie u pacientov s predpúšajúcim vekom detí 12 "17. V prípravách dvojfázových inzulínov , pomer vysokorýchlostného inzulínu a inzulínu priemerného trvania účinku je stanovený. Najbežnejší pomer 30% analógovej ultrasortovej akcie a 70% priemerného trvania účinku je vhodná pre mnohých pacientov.
Dvojfázové inzulíny sú široko používané s pacientmi s diabetom, vrátane detí a dospievajúcich po celom svete. Počas prieskumu 2873 detí z Európy, Japonska a Severnej Ameriky sa ukázalo, že 60% (n \u003d 1707) sa uskutočnilo dva injekcie denne. Z celkom Pacienti, ktorí tvoria dva alebo tri injekcie, 37% boli použité vopred pripravené zmesi inzulínov oddelene alebo v kombinácii s iným inzulínom 18.
Použitie dvojfázových liekov je vhodné pre deti a dospievajúci, pre ktoré sú prioritou pokles počtu injekcií a bezplatného životného štýlu. Rodičia a učitelia sú dosť ťažko kontrolovať výkonnosť injekcií deťmi v školách. S nástupom adolescencie, keď sa osobná sloboda, autonómia a uznanie stane vedúcimi faktormi, potreba plniť viac injekcií počas dňa môže spôsobiť pocit nenávisti a protestu, zatiaľ čo niektorí pacienti jednoducho chýbajú inzulínové injekcie. Ak liečba obmedzuje činnosť počas voľného času a prestávky potravinových návykov, je potrebné uchýliť sa k určitým kompromisom. Deťom nízky vek, Pacienti s ťažkosťami štúdie, ako aj tí, ktorí sa ťažko prispôsobia zložitejšiemu režimu alebo tých, ktorých liečba znižuje kvalitu života, by mali vyhodnotiť jednoduchosť použitia dvojfázových inzulínov.
Prípravky z dvojfázových inzulínov, ktoré obsahujú rozpustný ľudský inzulín, majú nevýhody charakteristické pre rozpustný inzulín: potreba zavedenia 30 minút pred jedlom, dočasný profil účinku, nie je vhodný pre fyziologickú sekréciu inzulínu, vysoké riziko hypoglykémie. Súčasne sú dvojfázové analógy, ako napríklad Novomix® 30, zbavený týchto chybov a umožňujú dosiahnuť správnu kontrolu glykémie len s dvoma injekciami za deň.
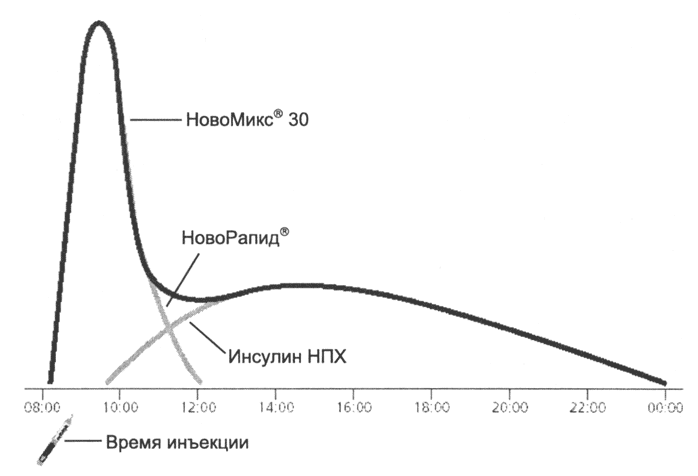
Obr. 4. Dvojitý profil koncentrácie inzulínu v krvi po injekcii liečiva Novomix® 30.
Tieto jednoduché a pohodlné systémy liečby v mnohých pacientoch prispievajú k dosiahnutiu účinnej kontroly metabolizmu v porovnaní s komplexnejšími (a teoreticky účinnejšími) režimmi injekcie. U dospelých Dvojitý absorpčný profil Novomix® 30 kompenzuje bazálne a naivné potreby v inzulíne presnejšie ako dni 16 "19" 20. Okrem toho, Novomiks® 30 znižuje všeobecnú a postprandiálnu koncentráciu glukózy v krvi vo väčšej miere ako dni 1 "20 23. Údaje o liečbe detí Liek Novomix® 30, ako aj ďalšie dvojfázové analógy inzulínu, sú obmedzené , ale teraz sa uchováva niekoľko štúdií o používaní lieku NOVOMIX® 30 u pediatrii. Dvojfázové analógy inzulínu sa môžu použiť namiesto konvenčných dvojfázových inzulínov vo všetkých prípadoch, keď sa v súčasnosti používa.
Novomiks® 30, dvojfázový analóg inzulínu, vytvára dvojfázový profil koncentrácie inzulínu s viac fyziologickým ako v konvenčnom dvojfázovom inzulíne, s maximálnou separáciou spojenou s príjmom jedla a bazálnym komponentom
3.4. ANALOGY DLHÝCH AKCIÍ
Trh má v súčasnosti jeden liek inzulínový analóg dlhodobý (inzulín glarng), iní, vrátane inzulínu detech, sú vo vývoji. Je možné dúfať, že v budúcnosti, s pomocou dlhodobých analógov, bude možné prekonať nedostatky konvenčných dlhodobo pôsobiacich inzulínov, ako je menej predvídateľný profil zinku inzulínu (Ultraveň, MonoTDard). V súčasnosti zostávajú údaje o účinnosti a bezpečnosti analógu dlhodobého inzulínu.
3.5. Bezpečnostné analógy inzulínu
Bezpečnostné otázky by sa mali pred začiatkom liečby diskutovať o analógoch inzulínu. Spoločnosť Novo Nordisk bola prvým, kto začal pracovať na vytváraní analógov inzulínu s danými farmakokinetickými vlastnosťami. Včasné štúdium Novo Nordisk v 80. rokoch analógov inzulínu zahŕňali vývoj B10SP. Avšak vysoká afinita pre rastový faktor podobný inzulínu 1 (IFR-1) a vysoký mitogenetický potenciál B10SP nútených výskumníkov zameraných na ich úsilie o vývoj a hľadanie analógov inzulínu, ktoré by mali bezpečnejšie vlastnosti. Takto bola vytvorená analógová akcia inzulínu Ultrashort Aspart (NOVORAD®).
Predklinický I. klinické výskumy Inzulínový analóg ASPART naznačuje, že v jeho účinnosti je ekvivalentná ľudskému inzulínu, s rovnakou ako malú pravdepodobnosť nežiaducich alebo neobvyklých biologických účinkov. Toto je potvrdené porovnávacími údajmi znázornenými na obr. päť.
Obr. 5. Relatívna afinita pre receptory IFR-1 a mitogenétovým potenciálom niektorých analógov inzulínu.


