Болезни сердечно-сосудистой системы занимают одно из лидирующих положений среди заболеваний, которые затрагивают людей, перешагнувших 40-летний порог. Гипертоническая болезнь может являться причиной смерти пациента, поэтому очень важно ее своевременное обнаружение и качественное лечение. Народная медицина, наравне с традиционной, предлагает свои, веками проверенные методы терапии, а также профилактики болезней сердца.
Гипертоническая болезнь – что это за заболевание
В медицине так называют постоянное длительное повышение артериального давления (АД). Повышенное АД, согласно выводам Всемирной Организации Здравоохранения, это такое, которое превышает верхнюю границу нормы (140/90 мм рт. ст. ). Такое давление, которое систематически и регулярно превышает эту отметку, называют высоким. Но оно должно быть не следствием какого-либо другого заболевания (это уже вторичная гипертензия), а быть независимой патологией.
Для гипертонической болезни используют также термины «эссенциальная гипертензия», «первичная гипертензия», «гипертония», «артериальная гипертензия». Такое нарушение в работе сердечно-сосудистой системы может стать причиной более серьезных заболеваний – атеросклероза, инсульта , инфаркта.
Классификация
Изначально классификация происходила в зависимости от стадии гипертонической болезни – 1-й, 2-й или 3-й. Стадии характеризовали развитие, усугубление заболевания с течение времени, определяли тяжесть изменений в организме и в состоянии пациента. Начиная с 1999 года, ученые и медики стали разделять это заболевание на степени.
Стадии
Если пациент постоянно имеет высокое кровяное давление, это обязательно отразится на общем состоянии организма, на работе отдельных органов. Наиболее подвержены влиянию заболевания четыре системы человеческого тела – сердце, мозг, сетчатка, почки . Степень их поражения прямо связана со стадией гипертонии.
Первая стадия первичной гипертензии никак не отражается на состоянии человека, органы пока не затронуты. Эта стадия опасна тем, что протекает бессимптомно , только периодическое повышение давления сигнализирует человеку, что происходит зарождение болезни. Несмотря на то, что практически ничего не беспокоит, регулярное изменение давления должно стать причиной немедленного обращения к врачу, потому что на этом этапе ситуация еще обратима.
Для второй стадии характерно уже систематические скачки давления . Начинается поражение артерий, сердца и сетчатки.
Третья стадия гипертонической болезни тянет за собой осложнения в работе всех четырех вышеперечисленных органов.
Степени

Основные осложнения возникающие при гипертонической болезни
На сегодняшний день, если диагностируется гипертоническая болезнь классификация происходит в зависимости от того, насколько высокое давление у пациента. Для того, чтобы измерения были максимально правильными, их необходимо производить на обеих руках .
Существует три степени гипертонии, каждая из которых имеет свою верхнюю и нижнюю границу:
- Гипертония 1 степени характеризуется такими показателями – 140-159/90-99 мм рт ст;
- Гипертония 2 степени это 160-179/100-109 мм рт ст;
- Гипертония 3 степени – показатели превышают 180/110 мм рт ст.
Некоторые случаи заболевания могут потребовать включения в классификацию еще одной степени. Термин «гипертония 4 степени » имеет место, когда систолическое давление превышает 210, а диастолическое перешагивает отметку 110. Врач, отмечая уровень давления 4-ой степени, делает это для того, чтобы просто зафиксировать цифровые показатели, а не указать на тяжесть заболевания.
Причины
К причинам, которые провоцируют гипертоническую болезнь (ГБ), относится принадлежность человека к группе риска и факторы, сопровождающие его повседневную жизнь.
Кто находится в группе риска:
- Люди, которым ГБ может передаться по наследству . В случае наличия такого заболевания у двух или больше родственников – шансы заболеть значительно увеличиваются;
- Мужчины после 40-ка и женщины , которые достигли возраста 55-ти лет . Климакс у женщин также может спровоцировать ГБ;
- Сахарный диабет часто сопровождает гипертония причины этого в том, что само наличие диабета повышает риск тяжелых осложнений работы сосудистой системы. Поэтому больные сахарным диабетом в большинстве случаев больны гипертонией;
- Люди таких профессий – летчики, бизнесмены, врачи – те, кто постоянно находится в стрессовых ситуациях .
70% пожилых людей страдает гипертонической болезнью, так что пожилой возраст автоматически заносит человека в группу риска.
Факторы, которые способствуют возникновению, развитию заболевания:
- Неправильный образ жизни – курение, употребление спиртного, малоподвижность;
- Постоянные стрессы , систематические нарушения сна , ночной образ жизни ;
- Неправильное питание , переедание, употребление вредных продуктов, которые повышают уровень холестерина, избыток соли, сахара в рационе .
Если с группой риска практически ничего поделать нельзя, то причины, зависящие от самого человека исключить из своей жизни можно. Своевременный переход на здоровое питание, отказ от вредных привычек и забота о своем теле – если это сделать, гипертоническая болезнь не доставит неприятностей даже в пожилом возрасте.
Симптомы гипертонической болезни сердца
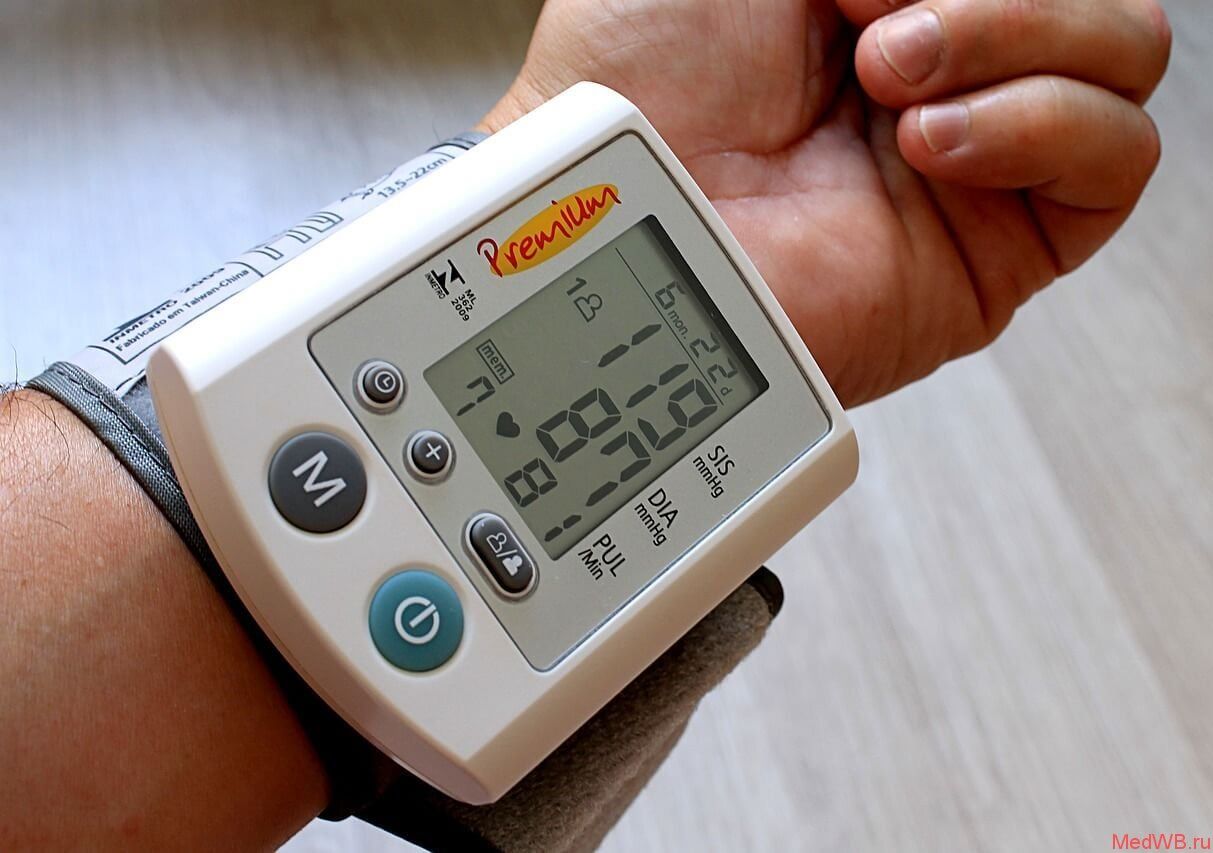 На ранних стадиях симптомы гипертонической болезни могут даже не насторожить пациента, их легко спутать с признаками переутомления или проявлениями других заболеваний. Часто гипертония диагностируется уже в запущенном состоянии врачами скорой помощи или реаниматологами. Именно поэтому симптомы этой болезни должны быть известны каждому, чтобы люди могли быть начеку:
На ранних стадиях симптомы гипертонической болезни могут даже не насторожить пациента, их легко спутать с признаками переутомления или проявлениями других заболеваний. Часто гипертония диагностируется уже в запущенном состоянии врачами скорой помощи или реаниматологами. Именно поэтому симптомы этой болезни должны быть известны каждому, чтобы люди могли быть начеку:
- Шум в ушах , головокружение, боль, пульсация, тяжесть в голове, утомляемость;
- Боль в области грудины, одышка , тошнота, кровь из носа, покраснение лица;
- Озноб или повышенное потоотделение ;
- Изменение в ритме сердцебиения – учащение или наоборот замедление;
- Изменения в характере и постоянная смена настроения – раздражительность , апатия.
- Может ухудшиться память, снизится работоспособность .
Сжимающие боли в сердце при гипертонической болезни – довольно распространенное явление, по которому больной уже начинает четко осознавать, что со здоровьем что-то не так. Если человек периодически замечает у себя эти симптомы, он должен взять под контроль свое давление и обратится к врачу.
При запущенной гипертонии могут наблюдаться стенокардия, ухудшение зрения и почечная недостаточность.
Лечение гипертонической болезни
Должно отвечать некоторым обязательным требованиям:
- Оно должно быть комплексным – воздействовать на болезнь с разных сторон, устранять симптомы и причины, включать в себя разные методы, способы терапии;
- Лечение гипертонической болезни должно быть индивидуальным – врач, отталкиваясь от анализов и результатов обследования каждого конкретного пациента, назначает комплекс лекарств, процедур;
- Терапия должна быть, прежде всего, направлена на стабилизацию АД , поддержание его в норме;
- Лечение включает в себя меры, которые помогут, в случае надобности, снять гипертензивный криз .
Но прежде, чем приступить к лечению, необходимо удостоверится, действительно ли у Вас есть какие-то нарушения. Посмотрев следующее видео, Вы узнаете как правильно измерить давление и как избежать самых распространенных ошибок:
Терапия гипертонии может осуществляться как медикаментозными препаратами, так и с помощью средств народной медицины. Лечение также должно сопровождаться изменением образа жизни пациента, его привычек, иначе оно не будет достаточно эффективным и действенным.
Медикаментозное лечение
Медикаментозное лечение гипертонии должно выражаться в приеме различных гипертензивных препаратов. Эти средства предназначены для снижения артериального давления.
Принимая лекарства от гипертонии, пациент должен следить, чтобы этот процесс был постоянным и беспрерывным. График, дозы, комбинацию препаратов курирует лечащий врач. Самостоятельно назначать себе лечение запрещено , чтобы не усугубить ситуацию.
При сосудистом кризе для быстрого снижения давления, снятия спазма применяется введение магнезии внутривенно.
Для лечения врач назначает такие группы препаратов:
- Диуретики – проще говоря, мочегонные. Выводя из организма лишнюю жидкость, они помогают снизить АД;
- Ингибиторы АФП и антагонисты ангиотензина 2 – снижают выработку организмом гормона ангиотензина 2, который способствует сужению сосудов, защищают сосуды от его влияния;
- Бета-блокаторы – снижают негативное влияние на сердце большого количества гормонов. Орган начинает работать более стабильно, блокатор выравнивает сердечный ритм, АД снижается;
- Антагонисты кальция – не позволяют частичкам кальция попадать в клетки сосудов, за счет чего сосуды расслабляются, не создают избыточного давления;
Если у пациента гипертония, лечение пищевыми добавками не воспринимается как действенный метод для нормализации АД. Иногда их прием может даже снизить эффективность назначенных врачом медикаментов. Поэтому, средства, которые пациент принимает для лечения гипертонии, должны быть прописаны специалистом. Принимать их нужно строго по графику даже несмотря на то, что могут проявиться некоторые побочные эффекты, о которых необходимо сообщить врачу.
Народные средства
 Народные средства от гипертонии способны быстро и эффективно снизить АД, насытить организм полезными веществами, витаминами и микроэлементами. При правильном использовании с соблюдением дозировки они приносят человеку неоценимую пользу без риска осложнений.
Народные средства от гипертонии способны быстро и эффективно снизить АД, насытить организм полезными веществами, витаминами и микроэлементами. При правильном использовании с соблюдением дозировки они приносят человеку неоценимую пользу без риска осложнений.
Народная медицина широко применяет семена льна, сосновые шишки, чеснок, лимон и мед, и даже простую воду для снижения артериального давления, нормализации работы всех систем организма. Природные лекарства могут быть в виде отваров или настоек, которые принимаются внутрь очень маленькими порциями. Также, некоторые продукты, которые пациент принимает в сыром виде – ягоды, овощи, фрукты, могут оказать положительное влияние на течение сердечно-сосудистых заболеваний.
Лекарственные травы при гипертонии используются во многих рецептах. Подорожник, валериана, сушеница, петрушка, укроп, клевер, календула, полынь – все эти растения издавна известны как препараты, эффективные при терапии гипертонии.
Вот несколько рецептов, которые традиционно используются для лечения, профилактики гипертонической болезни:
- Берете 3 части пустырника, по 2 части сушеницы и багульника, 1 часть почечного чая. 1 столовую ложку этой смеси необходимо положить в кастрюльку с горячей водой, кипятить 5 минут. Укутать полотенцем, дать настояться 3-4 часа. Принимать в теплом виде трижды в день, за 30 минут до еды, по 100 грамм;
- Настойка календулы, при длительном применении дает хороший эффект. Принимать необходимо по 30 капель 3 раза в день;
- Смешать буряковый сок с медом в соотношении 1:1. Принимать трижды в день, перед приемом пищи, по 1 столовой ложке;
- По 1 столовой ложке меда, бурякового и морковного сока смешать с соком 1 лимона. Натертый и настоянный 1,5 дня на воде хрен (1 стакан), необходимо соединить с лимонной смесью, тщательно взболтать. Принимать 45 дней, по 1 столовой ложке, за 1 час до приема пищи, 2 раза в день.
Рецептов народной медицины для борьбы с высоким давлением существует очень много. Для приготовления препаратов можно подобрать такие травы и растения, которые вам нравятся больше всего, и исключить те, которые принимать неприятно.
Профилактика
Профилактика гипертонии заключается, прежде всего, в переходе на:
- Нормальное, полезное, здоровое питание ;
- Правильный образ жизни – здоровый ночной сон, занятия физкультурой, отказ от вредных привычек, избегание стрессов и конфликтных ситуаций;
- Постоянный контроль над состоянием своего здоровья . Артериальное давление должно поддерживаться на оптимальном уровне.
Профилактика гипертонической болезни должна стать системной не только для больных, но также для людей, находящихся в группе риска.
Если наблюдается длительное повышение давления и уже поставлен диагноз гипертония, необходимо проводить профилактику гипертонических кризов, осложнений в работе внутренних органов.
Правильно подобранная сбалансированная диета гипертоника – один из самых прямых и коротких путей к выздоровлению. Когда больной ест полезную, здоровую, правильно приготовленную пищу, то не только снимает дополнительную нагрузку со своего организма . Таким образом, он получает максимум питательных веществ, минералов и витаминов, которые необходимы, чтобы держать болезнь под контролем, укрепить стенки сосудов, улучшить общее состояние здоровья. Питание при гипертонии, если оно правильное, может, в конце концов, избавить пациента от необходимости принимать лекарства.
Большинство продуктов, которые запрещено употреблять при повышенном давлении, не рекомендуется есть даже здоровому человеку:
- Жирная пища;
- Алкогольные напитки, кроме вина. Вино – не более 200 грамм в день , только высокого качества;
- Сладкие кондитерские изделия, особенно с содержанием большого количества трансжиров, пальмового масла, жиров животного происхождения;
- «Деликатесы» — копчености, соленья, консервы. Употребление соли необходимо ограничить 3-мя граммами в сутки;
- Кофе, крепкий чай.
По началу, перейти на такое «пресное» питание может быть трудно, как отказ от любой вредной привычки. Но очень скоро человек чувствует облегчение своего состояния, жизнь начинает приносить радость, а здоровое питание доставлять удовольствие.
 Диета при гипертонии подразумевает употребление продуктов, которые не только не вредят организму, но даже помогают понизить давление, восстановить здоровье:
Диета при гипертонии подразумевает употребление продуктов, которые не только не вредят организму, но даже помогают понизить давление, восстановить здоровье:
- Частое употребление зелени – укропа и петрушки, оказывает положительное влияние на кровеносные сосуды. Пару зубчиков свежего чеснока, 1 свежую луковицу в день съедать обязательно;
- Основой рациона должны стать овощи – картофель, баклажаны, морковка, салат, буряк и т.д.; крупы – рис, гречка, перловка;
- Отвар из ягод шиповника или компот из сухофруктов необходимо пить каждый день, зеленый чай также полезен;
- Ягоды – черная смородина; фрукты – ананасы, персики, бананы; орехи; соки собственного приготовления – все это помогает нормализовать уровень магния и калия в организме;
- Морепродукты ;
- Растительные жиры высокого качества – подсолнечное, льняное, оливковое масло первого сорта;
- Супы предпочтительно готовить овощные , молочные (молоко 1% жирности). Иногда позволительно делать суп из нежирного мяса или рыбы;
- Нежирные, лучше обезжиренные молочные продукты .
Все продукты желательно употреблять в сыром виде. Если же термическая обработка необходима, тогда это должно быть варение или приготовление на пару, реже – тушение. Жарить нельзя .
Режим питания. Пример меню
Питание при гипертонии должно быть дробным – 6 раз в день небольшими, примерно одинаковыми порциями, удовлетворяющими суточную потребность в углеводах, белках и жирах. Эту потребность для каждого случая устанавливает лечащий врач. Объем съедаемой за день пищи нельзя уменьшать , человек должен получать необходимый ему минимум.
Еда не должна быть сильно горячей или холодной – выше 15 градусов, но ниже 60-ти. Ягоды, фрукты и орехи можно использовать как «перекус», если после приема пищи человек не наелся.
Пример меню при гипертонии на день:
- 1-й завтрак (07.00) – омлет из нескольких яиц на обезжиренном молоке, компот из сухофруктов;
- 2-й завтрак (10.00) – печеное яблоко или порция фруктов, простокваша;
- Обед (13.00) – пол тарелки овощного супа, диетические паровые котлеты с рисом;
- Полдник (16.00) – нежирный кефир с печеньем;
- Ужин (19.00) – отварная рыба с печеным в кожуре картофелем, салат из свежих овощей, заправленный несколькими каплями масла, отвар шиповника;
- Перед сном (не позже, чем за полчаса) – ягоды или фрукты, компот, кисель, чай.
Также, в течение дня можно съедать несколько кусочков ржаного хлеба.
Для людей, у которых давление при гипертонии сопровождается плохим кровообращением и излишним весом, будет полезно периодически устраивать разгрузочные дни . Полностью прекращать прием пищи нет необходимости, но можно организовать моно-питание – разгрузочный арбузный, огуречный, кефирный день.
Это позволит дать организму небольшую передышку. Таким образом, больной снижает вес, шлаки и соли выводятся, нагрузка на сердце и сосуды снижается. Если есть возможность накануне такого дня пропустить ужин – эффективность мероприятия повысится. В течение разгрузочного дня желательно не трудиться физически, соблюдать постельный режим.
Заключение
Гипертоническая болезнь – явление частое среди всех слоев населения. Ее трудно избежать и еще труднее потом лечить. Если гипертонию запустить – это может стоить больному жизни. Только пристальное внимание к состоянию своего здоровья, правильный образ жизни, полезное питание помогут снизить риск возникновения гипертонии. Вылечить гипертоническую болезнь легче на начальном этапе, поэтому своевременное обращение к врачу может обратить процесс течения болезни вспять.
В следующем видео главный кардиохирург Министерства здравоохранения Российской Федерации даст советы по правильному рациону питания. Узнаете что приносит больше пользы: бег или ходьба. Какое нормальное давление должно быть во время ходьбы. Как правильно соблюдать режим сна, чтобы уберечь свое сердце и сосуды:
Гипертоническая болезнь (артериальная гипертония, гипертензия) — это хроническое заболевание, при котором давление крови в сосудах у человека выше нормы. Гипертония обычно долго протекает без симптомов. Она опасна тем, что ускоряет разрушение сосудов и вызывает смертельно опасные осложнения. Ее называют тихим убийцей. Диагностируют гипертоническую болезнь по результатам измерения давления в покое. Чтобы уберечься от инфаркта, инсульта и почечной недостаточности, нужно лечиться от этого заболевания каждый день, даже когда ничего не болит.
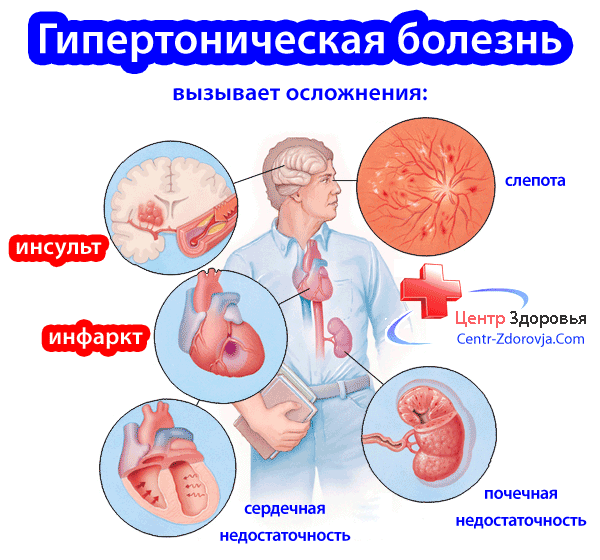
Гипертоническая болезнь: что нужно знать пациентам
Систолическое давление — это наивысшее давление, которое создает сердце, когда сокращается с усилием, перекачивая кровь. Диастолическое артериальное давление — минимальное, на фазе расслабления сердца, когда оно наполняется кровью, чтобы вытолкнуть ее на следующем такте. Систолическое и диастолическое давление измеряют в мм рт. ст. и записывают вместе. Например, 120/80 мм рт. ст. и ниже — идеально нормальное давление для человека. Прибор для измерения артериального давления называется тонометр.
Посмотрите видео об артериальном давлении от известного доктора Елены Малышевой. Узнайте, что такое систолическое и диастолическое давление, как правильно его измерять.
Причины
В большинстве случаев врачи не могут или скорее не хотят установить причину гипертонической болезни. Они пишут диагноз эссенциальная гипертония. Это означает, что причина заболевания неизвестна. На самом деле, причина чаще всего связана с избыточным весом (ожирением). О ней подробно рассказано ниже.
Факторы риска гипертонической болезни:
- заболевание почек;
- сахарный диабет (осложнения на почки и сосуды);
- курение;
- злоупотребление алкоголем;
- случаи гипертонии у близких родственников;
- чрезмерное потребление соли;
- нехватка магния в организме;
- дефицит ;
- хронический стресс;
- отравление ртутью, свинцом, кадмием, мышьяком (работа на вредном производстве);
- ночное апноэ;
- сидячий образ жизни;
- гормональные контрацептивы (для женщин, у которых есть другие факторы риска).
Эндокринные заболевания — причины гипертонии у 1% больных:
- недостаток или избыток гормонов щитовидной железы;
- феохромоцитома;
- первичный гиперальдостеронизм;
- синдром Кушинга;
- первичный гиперпаратиреоз.
Если причину удается установить, то гипертоническая болезнь называется вторичной, а если нет, то первичной (эссенциальной).
Растительные средства от гипертонии:
Что такое эссенциальная гипертония
Диагноз эссенциальная гипертония означает, что врачи не смогли установить причину повышенного артериального давления. Это обычно не мешает им назначать лечение — диету, лекарства и, возможно, еще физкультуру. Если у больного давление 160/100 мм рт. ст., то ему, как правило, сразу назначают комбинированные таблетки, которые содержат 2-3 действующих вещества.
В большинстве случаев причиной гипертонии является повышенный уровень инсулина, который вызван избыточным весом (ожирением). Вы, наверное, знаете, что инсулин — это гормон, благодаря которому ткани усваивают глюкозу. Он понижает уровень сахара в крови, заставляя глюкозу проникать в клетки. Однако, мало кто из людей, далеких от медицины, знает о других действиях, которые оказывает этот гормон.
Инсулин регулирует обмен глюкозы. Кроме этого, он блокирует распад жировых тканей, тормозит похудение, а главное — вызывает спазм сосудов и задержку жидкости в организме. Когда человек толстеет, чувствительность тканей к инсулину понижается. Требуется более высокая его концентрация в плазме, чтобы глюкоза проникала в клетки. Чем больше лишнего жира в организме, тем ниже чувствительность и выше концентрация инсулина в крови.
Инсулин — наш друг и враг одновременно. Без него мы бы погибли от голода, потеряв возможность усваивать глюкозу. С другой стороны, этот же гормон мешает похудеть и вызывает гипертонию, увеличивая сопротивление сосудов кровотоку. Пониженная чувствительность тканей к инсулину вызывает не только гипертонию, но и другие проблемы — лишний вес, плохие анализы крови на холестерин, высокий риск сердечно-сосудистых и онкологических заболеваний. Все это вместе называется метаболический синдром.
Классификация гипертонической болезни по степени тяжести
От гипертонии людям, имеющим лишний вес, помогает низко-углеводная диета. Она быстро нормализует уровень инсулина в крови. Из организма выходит лишняя жидкость, благодаря чему уже через несколько дней давление понижается. Подробно диета описана Там же приведены списки разрешенных и запрещенных продуктов. Низко-углеводная диета, прием магния и других натуральных добавок — это ваш шанс обходиться без вредных «химических» лекарств от гипертонии.
Все эндокринологи знают, как действует инсулин. Врачи других специальностей, если они не прогуливали лекции в институте, тоже это знают. Пониженная чувствительность к этому гормону называется инсулинорезистентность. О ней известно с 1980-х годов или раньше. Почему до сих пор врачи пишут в диагнозах эссенциальная гипертония, а не указывают причиной инсулинорезистентность? Причиной является их инерция, бюрократия и нежелание перемен.
Все больше русскоязычных больных гипертонией и сахарным диабетом 2 типа узнают об инсулинорезистентности — настоящей причине их заболеваний. — эффективное и безопасное средство, чтобы исправить нарушенный обмен веществ. Читайте также — что это такое и как его лечить.
Симптомы
Гипертоническая болезнь часто протекает без симптомов, и в этом ее наибольшая опасность. Как минимум 1/3 людей, у которых повышенное артериальное давление, не подозревают об этом. Большая часть больных, которые знают о своем диагнозе, плохо лечатся. Гипертония лишь изредка вызывает у них головную боль и другие симптомы, поэтому нет стимула принимать таблетки каждый день.
Мало кто задумывается о том, что даже в отсутствие видимых признаков гипертония ежедневно разрушает сосуды, готовит условия для внезапного инфаркта, инсульта или развития почечной недостаточности. Не зря ее называют тихим убийцей. Всем людям старше 35 лет желательно иногда измерять свое артериальное давление тонометром дома или при регулярных осмотрах у врача.
Если артериальное давление значительно повышено, то могут быть симптомы:
- головная боль;
- мушки перед глазами;
- тошнота, рвота;
- утомляемость;
- нарушения сознания;
- боль в груди;
- затрудненное дыхание;
- нарушения сердечного ритма;
- кровь в моче.
Любой из перечисленных симптомов требует срочного обращения к врачу. Все это признаки гипертонического криза, при котором риск инфаркта или инсульта особенно высокий. Повторим, что в обычном состоянии гипертония, скорее всего, не будет вызывать никаких симптомов. Самочувствие постепенно ухудшается, но больные обычно списывают это на возрастные изменения.
Диагностика
Гипертонию диагностируют, если у больного стабильно повышенное артериальное давление. Чтобы поставить или опровергнуть диагноз, нужно измерять давление хотя бы дважды, а лучше три раза в разные дни. Но если у пациента давление «зашкаливает» или есть признаки повреждения внутренних органов, то доктор сразу поставит диагноз — гипертоническая болезнь.
Кроме измерения давления, врач отправит больного на анализы крови и обследования — ЭКГ и ЭхоКГ. Анализы крови нужны, чтобы проверить работу почек, холестерин, сахар, гормоны щитовидной железы и возможные редкие причины вторичной гипертонии — эндокринные заболевания. ЭКГ и ЭхоКГ позволяют оценить, насколько хорошо работает сердце, не было ли скрытого инфаркта. Частая проблема больных гипертонией — гипертрофия левого желудочка сердца. Ее тоже выявляют с помощью ЭКГ и ЭхоКГ.
Напомним, что если диагностирована гипертония II степени (давление >160/100 мм рт. ст.), то нужно немедленного начать принимать лекарства, в дополнение к изменению образа жизни. Причем лучше сразу назначить мощный комбинированный препарат, содержащий 2-3 действующих вещества в одной таблетке. Если давление от 140/90 до 160/100 мм рт. ст. (гипертония I степени), то назначение лекарств — на усмотрение врача.
Если у больного есть другие факторы риска инфаркта и инсульта, кроме гипертонии, то лучше принимать лекарства при давлении от 140/90 до 160/100 мм рт. ст. Начав лечиться таблетками, вы позже сможете от них отказаться, если переход на здоровый образ жизни поможет контролировать гипертонию без лекарств. Инфаркт и инсульт могут сделать человека инвалидом, и это необратимо. Поэтому лучше от них подстраховаться, принимая лекарства от гипертонии. Современные препараты имеют лишь незначительные побочные эффекты.
Гипертонический криз
Гипертонический криз — это приступ, при котором у человека значительно повышается артериальное давление. Резкий скачок давления повреждает сосуды и вызывает симптомы, перечисленные ниже. Считается, что гипертонический криз — это когда давление 180/120 мм рт. ст. и выше. Однако, если у вас давление ниже, но плохое самочувствие, есть головная боль и другие симптомы — это тоже криз. Срочно звоните в скорую помощь, не стесняйтесь. Бригаде неотложной помощи лучше несколько раз приехать для профилактики, чем один раз по вызову на инфаркт или инсульт.
Симптомы гипертонического криза:
- сильная головная боль;
- помутнение сознания, обморок;
- нарушение зрения — мушки перед глазами;
- тошнота, рвота;
- паника или наоборот апатия;
- одышка;
- боль в груди.
Возможные осложнения:
- инфаркт миокарда;
- инсульт — ишемический или геморрагический;
- повреждение (аневризма) аорты — главной артерии в сердце;
- эклампсия — тяжелое осложнение беременности.
Частые причины гипертонического криза — больной нерегулярно принимает лекарства от давления, назначенные ему врачом, ест слишком много соли, пережил стрессовую ситуацию, а также перемена погоды.
Читайте статью «Гипертонический криз: как оказать неотложную помощь «. Узнайте, какие таблетки можно использовать, чтобы быстро сбить давление.
Гипертоническая болезнь: лечение
Основной способ лечения гипертонической болезни — это переход на здоровый образ жизни. Больным, у которых артериальное давление 160/100 мм рт. ст. и выше, нужно также принимать лекарства от гипертонии. Но если пациент не желает расставаться с вредными привычками, то от таблеток будет мало пользы. Устранить факторы риска гипертонии, инфаркта и инсульта нужно, даже если для этого придется затормозить карьеру.
Здоровый образ жизни для лечения гипертонии
| Занимайтесь физкультурой | Регулярные занятия физкультурой 4-6 раз в неделю по 30-60 минут понижают давление, уменьшают риск сердечно-сосудистых и других возрастных заболеваний. |
| Бросьте курить | Табак содержит никотин и ядовитые смолы. Каждая затяжка повышает артериальное давление. Курение увеличивает риск инфаркта и инсульта в 3-6 раз. |
| Контролируйте стресс | Избегайте стрессовых ситуаций, потому что одна из них может закончиться инфарктом или инсультом. Попробуйте освоить йогу или медитацию. Молитвы и физкультура тоже помогают снять стресс. |
| Измеряйте давление домашним тонометром | Нужно иметь домашний тонометр и пользоваться им регулярно, например, раз в неделю. Подробнее читайте «Какой тонометр выбрать домой » и «Измерение артериального давления: пошаговая техника «. |
Большинство людей, когда им ставят диагноз гипертоническая болезнь, не меняют свой образ жизни. Они приглушают таблетками головную боль и другие симптомы, но не уделяют внимания устранению факторов риска. Такое поведение часто приводит к инфаркту или инсульту еще до выхода на пенсию.
Диета при гипертонии
- Обезжиренные продукты, перегруженные углеводами, приносят не пользу, а вред. Они усугубляют инсулинорезистентность — самую частую причину гипертонической болезни.
- Многие продукты, которые традиционно считаются здоровыми, на самом деле вредны. Продукты из цельного зерна содержат глютен, а фрукты и ягоды — фруктозу.
- Пациенты не желают терпеть постоянный голод, даже под страхом смерти от инфаркта или инсульта. Они срываются с диеты, и последствия этого катастрофические.
Глютен — это белок, который содержится в продуктах из пшеницы. Его непереносимость — проблема 50-70% людей. Симптомы — частые боли в животе, метеоризм, хроническая диарея или запор, боли в суставах, проблемы с концентрацией внимания, кожна потом оцените, почувствуете ли вы себя лучше.
Фруктоза, которая содержится во фруктах и ягодах, тормозит похудение и усиливает ожирение. Людям, имеющим лишний вес, продукты, богатые фруктозой, приносят больше вреда, чем пользы. Вместо того, чтобы есть фрукты, вы можете получать необходимые витамины из зелени и овощей, которые содержат минимум углеводов.
По причинам, указанные выше, сайт сайт рекомендует при гипертонической болезни перейти на . Изучите . Низко-углеводная диета помогает больным гипертонией тучного и стройного телосложения, но не худощавым. Уже через 2-3 дня нормализуется уровень инсулина в крови, организм избавится от лишней жидкости и давление снизится. Диета не требует ограничения калорийности, не придется испытывать хронический голод.
Замените в своем питании углеводы на белки и полезные натуральные жиры. Кроме этого, нужно ограничить соль — не более 2-3 граммов в сутки. Учитывайте соль, которую уже добавили в блюда при приготовлении. Будьте трезвенником или потребляйте алкоголь умеренно — в пересчете на чистый спирт не более 24 г в сутки для мужчин и 12 г для женщин. Выбирайте алкогольные напитки, не содержащие сахара.
Какие лекарства назначают
Лекарства от гипертонической болезни нужно начать принимать немедленно, если у вас давление 160/100 мм рт. ст. или выше. Потому что риск инфаркта или инсульта слишком высокий, одним только переходом на здоровый образ жизни тут не обойтись. При артериальном давлении 140/90-160/100 мм рт. ст. врачи назначают лекарства, если у больного есть другие факторы риска, кроме гипертонии. Например, сахарный диабет или заболевание почек.
Группы лекарств от гипертонии
| Группа препаратов | Описание | Побочные эффекты |
|---|---|---|
| Мочегонные лекарства | Эти препараты также называются диуретики. Чаще всего назначают тиазидные (гидрохлоротиазид) или петлевые (фуросемид, торасемид) мочегонные лекарства. Первые — слабее, вторые — сильнее. Препарат индапамид (Арифон) — это тиазидоподобный диуретик, но фактически используется как сосудорасширяющее средство. | Создают дефицит витаминов и микроэлементов в организме, из-за чего может быть слабость, головокружение. Повышают риск сахарного диабета и подагры. Больному, принимающему диуретики, возможно, понадобится чаще ходить в туалет. |
| Бета-блокаторы | Адреналин и некоторые другие гормоны «разгоняют» сердце. Бета-блокаторы — лекарства, ослабляющие действие этих гормонов. Они уменьшают пульс и объем крови, который перекачивает сердце. Снижают риск повторного инфаркта. Небиволол (Небилет) — бета-блокатор, которые обладает дополнительным сосудорасширяющим действием. | Слабость, низкий пульс, ухудшенная переносимость физических нагрузок. Устаревшние бета-блокаторы вредно влияют на обмен веществ, понижают мужскую потенцию. Новые препараты таких побочных эффектов не вызывают. |
| Ингибиторы АПФ | Эти лекарства блокируют выработку ангиотензина-II — вещества, которое сжимает стенки кровеносных сосудов. Благодаря такому действию, сосуды расслабляются, просвет в них расширяется, ток крови улучшается. Ингибиторы АПФ понижают риск первого и повторного инфаркта, тормозят развитие почечной недостаточности. | Вызывают непереносимый сухой кашель у 10-20% пациентов. Не оказывают вредного влияния на обмен веществ. Не ухудшают мужскую потенцию. |
| Блокаторы рецепторов ангиотензина-II | Препараты, которые действуют так же, как ингибиторы АПФ, но не вызывают сухой кашель. Возможно, они немного слабее. Их часто назначают при непереносимости ингибиторов АПФ. Это более новые лекарства, они стоят дороже. | Побочные эффекты — не чаще, чем от приема плацебо. |
| Антагонисты кальция | Расслабляют стенки кровеносных сосудов, улучшают ток крови. Одни антагонисты кальция снижают пульс, другие — нет. Другое название препаратов этой группы — блокаторы кальциевых каналов. Они снижают риск инфаркта и инсульта. | Частый побочный эффект — отеки на ногах, а также сыпь. Некоторые антагонисты кальция (верапамил, дилтиазем) не сочетаются с бета-блокаторами. Принимать их вместе опасно. Уточните это у врача, который назначает вам лекарство. |
Мочегонные лекарства назначают чаще всего и в первую очередь. Посмотрите видео об этих таблетках от известного доктора Елены Малышевой. Узнайте, какие особенности их приема, с какими продуктами они не сочетаются, о чем еще нужно спросить врача.
Читайте также подробные статьи:
- Бета-блокаторы (узнайте, какие новые, а какие устаревшие)
Есть еще другие лекарства, которые назначают реже, потому что они часто вызывают побочные эффекты или развивается привыкание. Это альфа-адреноблокаторы, антагонисты альдостерона, препараты центрального действия. Их подробное рассмотрение выходит за рамки данной статьи.
Читайте также:
- Какие бывают лекарства от гипертонии — узнайте, как врач выбирает, какой препарат назначить, в зависимости от ситуации больного.
- Список лекарств от гипертонии — торговые названия и действующие вещества.
Большинству пациентов нужно принимать 2-3 препарата одновременно, чтобы снизить артериальное давление хотя бы до 140/90 мм рт. ст. Поэтому с 2000-х годов стали популярными лекарства, которые содержат 2-3 действующих вещества в одной таблетке. Пациенты охотно их принимают, потому что это удобно и эффективно. Читайте от гипертонической болезни.
Лечение гипертонии без лекарств
Лечение гипертонии без лекарств заключается в том, чтобы вести здоровый образ жизни и принимать натуральные добавки. Многим больным удается держать нормальное давление без «химических» таблеток. Для этого нужно отказаться от вредных привычек, а взамен них выработать у себя полезные. Это более хлопотно, чем принимать лекарства.
Натуральные добавки, понижающие артериальное давление
| Магний | Дефицит магния в организме — вторая по частоте причина гипертонии, после инсулинорезистентности у тучных людей. Прием таблеток магния быстро и значительно улучшает здоровье. Этот минерал не только понижает артериальное давление, но и нормализует сон, успокаивает нервы, стабилизирует сердечный ритм. |
| Таурин | Таурин — это натуральное вещество, которое оказывает мягкое мочегонное действие и снимает отеки. Он не ухудшает обмен веществ, в отличие от мочегонных лекарств. Таурин хорошо дополняет магний в лечении гипертонической болезни. Также он слегка повышает чувствительность тканей к инсулину. Это полезно при сахарном диабете и ожирении. |
| Коэнзим Q10 | Прием коэнзима Q10 понижает артериальное давление на 4-11 мм рт. ст. Это средство дополняет остальные лекарства и добавки от гипертонии, улучшает работу сердца и придает бодрости. Коэнзим Q10 — главный натуральный препарат при сердечно-сосудистых заболеваниях, особенно при сердечной недостаточности. |
| Боярышник | Экстракт боярышника улучшает ток крови в периферийных сосудах мелкого диаметра. Он уменьшает выработку ангиотензина-II, как и лекарства от гипертонии, хотя действует намного слабее. Полезно принимать боярышник при стенокардии (приступах боли в груди) и сердечной недостаточности. |
| Чеснок | Чеснок разжижает кровь и расслабляет кровеносные сосуды почти так же, как лекарства — ингибиторы АПФ. Чтобы получить хороший эффект при гипертонии, нужно принимать его стабильную дозу ежедневно. В этом поможет экстракт чеснока в капсулах. Однако, он может раздражать желудок так же, как и натуральный чеснок. |
| Рыбий жир | Рыбий жир — не основное средство от гипертонии, но все же важная добавка. Жирные кислоты Омега 3 слабо понижают артериальное давление, но значительно уменьшают риск первого и повторного инфаркта, а также смертность от всех причин. Ешьте жирную морскую рыбу 2-3 раза в неделю или принимайте рыбий жир в капсулах. |
Читайте подробные статьи:
Самым нашумевшим было исследование HYVET (HYpertension in the Very Elderly Trial), результаты которого были опубликованы в 2008 году. Оказалось, что назначать лекарства от гипертонии можно и нужно даже людям старше 80 лет. Тем более таблетки от давления полезны пациентам в возрасте 65-80 лет. Актуальность этого вопроса высокая, потому что среди пожилых людей как минимум 2/3 или даже 3/4 страдают гипертонией.
Частые проблемы лечения гипертонии у пожилых людей
| Проблема | Способы решения |
|---|---|
| Эффект белого халата — давление повышается в лечебном учреждении или при виде врача | Купить домашний тонометр, регулярно измерять давление дома в спокойной обстановке |
| Головокружение или обмороки при вставании из положения сидя и лежа | Больному нужно приучиться вставать медленно, не спеша. Также нужно уменьшать дозировки лекарств от гипертонии. |
| Прием лекарств от давления помогает недостаточно | Убедитесь, что больной действительно принимает назначенные лекарства, родственник это контролируют. Лекарства — нитраты продленного действия, спиронолактон. В тяжелых случаях — операция почечной денервации (симпатическая абляция). |
Пожилые больные гипертонией имеют повышенный риск побочных эффектов от приема лекарств. Потому что у них часто бывают ослаблены почки, а также другие сопутствующие заболевания. Стандартная рекомендация пожилым людям — начинать прием лекарств с половины дозы, а потом постепенно ее увеличивать. Одни лекарства от гипертонии хорошо подходят пожилым больным, другие — нет. Врачи знают, какие лекарства рекомендуется использовать.
Пожилым людям желательно принимать в дополнение к лекарствам от гипертонической болезни. С возрастом выработка этого вещества в организме падает. Его дефицит усугубляет течение гипертонии и сердечно-сосудистых заболеваний.
Гипертония у пожилых людей имеет особенность: часто бывает повышенное систолическое «верхнее» давление, а диастолическое «нижнее» — нормальное или не превышает 90 мм рт. ст. Это называется изолированная систолическая гипертония. Важно, чтобы лекарство, которое будет принимать больной, не слишком понижало диастолическое давление. Врачи знают, какие препараты хорошо подходят в таких случаях. Можно ожидать, что грамотное лечение снизит риск инфаркта на 20%, а инсульта и сердечной недостаточности — на 35%.
Профилактика
Профилактика гипертонической болезни заключается в том, чтобы контролировать факторы риска. Причем чем старше становится человек, тем больше внимания нужно уделять здоровому образу жизни. Силы и время, которые раньше уходили на построение карьеры и материального достатка, нужно перенаправлять на поддержание здоровья.
Профилактические мероприятия:
- потреблять соли не больше 2-3 г в сутки, даже здоровым людям;
- заниматься физкультурой 5-6 раз в неделю — хотя бы ходьбой, а если здоровье позволяет, то бегом трусцой;
- потреблять алкоголь умеренно — в пересчете на чистый спирт не более 24 г в сутки для мужчин и 12 г для женщин;
- увеличить долю растительной пищи — зеленых овощей, которые находятся в .
Нужно стремиться похудеть и стабильно поддерживать нормальный вес. Однако, на сегодня еще не изобрели способ, чтобы гарантированно достигнуть этой цели. Тем не менее, профилактические мероприятия надежно защищают от гипертонии даже людей, у которых избыточный вес или клиническое ожирение.
От осложнений гипертонии страдают в основном люди, которые не знают, что у них повышенное давление и поэтому не лечатся. На уровне национального здравоохранения профилактика заключается в том, чтобы регулярно измерять давление всем взрослым людям. У кого оно окажется повышенным — направлять к врачу, назначать лечение. Это называется скрининговые обследования. Желательно охватить ими как можно больший % взрослого населения.
Выводы
Гипертония — хроническое заболевание, которое требуется лечить ежедневно. Это проблема не из тех, которые можно один раз решить и забыть. Диагноз гипертоническая болезнь не снимается до конца жизни, даже если человек хорошо держит свое артериальное давление под контролем. Если у вас есть стимулы прожить дольше, то старательно ведите здоровый образ жизни.
| Ежедневно принимайте лекарства | Не отказывайтесь от приема таблеток самовольно, даже если возникают побочные эффекты, которые можно терпеть. Сходите к врачу и спросите его, на что можно заменить препараты, которые вызывают побочные эффекты. Если артериальное давление слишком понижается — помогает уменьшение дозы. |
| Регулярно посещайте врача | Нужно сдавать анализы и проходить обследования раз в несколько месяцев, чтобы оценить эффективность лечения. Постарайтесь найти доктора, который умеет совмещать “химические” лекарства и натуральные добавки — магний, коэнзим Q10, рыбий жир и другие. |
| Вырабатывайте здоровые привычки | Диета при гипертонии, физическая активность, отказ от курения, ограничение потребления алкоголя — все это подробно описано выше. |
| Контролируйте стресс | Избегайте перегрузок, спешки и конфликтных ситуаций. Научитесь мыслить позитивно. Вырабатывайте в себе оптимизм и терпение. Найдите единомышленников, которые тоже ведут здоровый образ жизни, и почаще общайтесь с ними. |
Если гипертоническая болезнь не вызывает симптомов, то ежедневно вести здоровый образ жизни и отказываться от искушений может быть трудно. Чтобы укрепить вашу мотивацию, еще раз перечислим осложнения, которые вызывает неконтролируемая гипертония. Это инфаркт, инсульт, реже — почечная недостаточность или слепота. Соблюдая здоровый режим, вы можете гарантированно избежать сердечно-сосудистых заболеваний до глубокой старости, даже если не получится нормализовать массу тела.
Гипертоническая болезнь (ГБ), или эссенциальная артериальная гипертензия (АГ; оба термина имеют равное значение), - одно из наиболее широко распространенных заболеваний сердечно-сосудистой системы, которое выявляется у 25-30% взрослого населения промышленно развитых стран. Эпидемиологические исследования, проведенные в России в последние 20 лет, также свидетельствуют о большой распространенности ГБ. Так, по данным представительной выборки, стандартизованная по возрасту распространенность АГ (АД > 140/90 мм рт.ст.) среди мужчин составила 39,2%, а среди женщин - 41,1%. С возрастом частота АГ увеличивается, при этом до 40-летнего возраста она выше у мужчин, а после 50 лет - у женщин.
Основная цель лечения ГБ - максимальная степень снижения общего риска сердечно-сосудистой заболеваемости и смертности. Система лечебных мероприятий складывается из немедикаментозных и медикаментозных методов воздействия. Немедикаментозные (нефармакологические) методы включают в себя воздействие на модифицируемые факторы риска, к которым относятся курение, высокий уровень холестерина, нарушение толерантности к углеводам, диабет, избыточная масса тела; в последние годы к этим факторам добавляют также гиперурикемию.
Нефармакологические методы лечения ГБ следующие:
снижение массы тела;
ограничение потребления поваренной соли;
индивидуальные дозированные физические нагрузки;
отказ от курения табака и употребления алкоголя;
организация здорового быта, отдыха и нормальной трудовой деятельности с исключением факторов, травмирующих психическую сферу; нормализация сна.
Кроме факторов риска развития ГБ, выделяют также поражение органов-мишеней и так называемые ассоциированные клинические состояния (по сути осложнения ГБ).
С учетом этих факторов производится стратификация степени риска (в отношении прогноза у конкретного больного), что в свою очередь влияет на начало медикаментозной терапии и ее интенсивность
Низкий риск означает, что вероятность развития мозгового инсульта или острого инфаркта миокарда (за 10 лет) составляет менее 4%, средний риск - в пределах 4-5%, высокий - от 5 до 8%, очень высокий риск - 8% и выше (по шкале SCORE).
Чем выше абсолютный риск, тем большее значение имеет достижение целевого уровня АД (При необходимости назначается лечение по поводу других факторов риска (статины при дислипидемии, сахароснижающие препараты - при сахарном диабете или нарушении толерантности к углеводам, при избыточной массе тела - средства, снижающие массу тела).
Лишь после стратификации риска у конкретного больного следует принимать решение о назначении медикаментов, руководствуясь следующими правилами.
Очень высокий и высокий риск - необходимо немедленно начать медикаментозную терапию.
Средний риск - показано наблюдение за АД и факторами риска в течение 3-6 мес, при этом возможны 2 ситуации:
1) если немедикаментозные воздействия обеспечивают снижение САС до 2) при уровне САД? 140 мм рт.ст. или ДАД ≥ 90 мм рт.ст. начинают медикаментозную терапию.
Низкий риск - рекомендуется активное наблюдение за уровнем АД и факторами риска в течение 6-12 мес, при этом возможны 2 ситуации:
1) если САД составляет ≥ 150 мм рт.ст. или ДАД ≥ 90 мм рт.ст., следует начинать медикаментозную терапию;
2) если САД становится
При выборе лекарственного препарата учитывают:
стоимость лечения и связанную с этим доступность препаратов;
имеющиеся у данного больного факторы риска сердечно-сосудистых заболеваний;
наличие поражений органов-мишеней, клинических проявлений сердечно-сосудистых заболеваний, поражений почек, сахарного диабета;
наличие прочих сопутствующих заболеваний, которые могут влиять на эффективность лечения;
индивидуальные реакции больного на препараты различных классов;
вероятность взаимодействия с препаратами, которые больной принимает по другим поводам.
Рекомендации по лекарственной терапии основаны на анализе полученных в ходе крупных рандомизированных исследований с жесткими конечными точками (фатальными и нефатальными событиями) доказательств выгоды назначения антигипертензивной терапии и сравнительной эффективности препаратов различных классов. Такой подход является наиболее целесообразным.
Антигипертензивные препараты, используемые в настоящее время для лечения ГБ, классифицируют следующим образом.
Препараты центрального действия - стимуляторы I1-имидазолиновых рецепторов (моксонидин, рилменидин).
Препараты, влияющие на рецепторный аппарат:
б) блокаторы α1-адренорецепторов (празозин, доксазозин);
в) блокаторы β1-адренорецепторов (метопролол, бетаксолол, небиволол, бисопролол).
Блокаторы кальциевых каналов клеточной мембраны (нифедипин, фелодипин, амлодипин, лацидипин, верапамил, дилтиазем).
Диуретики (тиазиды и их аналоги, петлевые диуретики, калийсберегающие препараты).
Ингибиторы ангиотензинпревращающего фермента (ИАПФ) - эналаприл, лизиноприл, рамиприл, трандолаприл, периндоприл, моэксиприл, фозиноприл, квинаприл.
Блокаторы рецепторов к ангиотензину (АТ) II - лозартан, валсартан, ирбесартан, кандесартан, телмисартан.
При назначении антигипертензивных средств больному разъясняют необходимость их приема в течение многих лет или на протяжении всей жизни; прерывистая терапия недопустима. Даже при стойком снижении АД необходимо принимать меньшие дозы лекарственных препаратов (поддерживающая терапия).
Существует ряд правил проведения антигипертензивной терапии:
АД следует снижать постепенно, но до нормы (комбинированное лечение имеет преимущество перед монотерапией, так как позволяет применять меньшие дозы препаратов и таким образом уменьшать возможное побочное действие;
не следует менять схему лечения без крайней необходимости;
нужно использовать препараты длительного действия (ретардные) с приемом 1 или (максимум) 2 раза в день;
доза препарата (препаратов) в процессе лечения может меняться.
При антигипертензивной терапии препаратами 1-го ряда (назначаемые в начале лечения) являются практически все перечисленные выше группы (за исключением α1-адреноблокаторов).
При длительном приеме эти препараты не должны нарушать углеводный, липидный и пуриновый обмен (оставаться метаболически нейтральными), задерживать в организме жидкость, провоцировать рикошетную гипертонию, вызывать патологическую ортостатическую гипотонию, угнетать активность ЦНС.
Так, молодым пациентам, особенно при наличии признаков гиперсимпатикотонии (тахикардия, высокий сердечный выброс), а также больным более старшего возраста при наличии приступов стенокардии следует назначать селективные β1-адреноблокаторы длительного действия - метопролол (в дозе 50-200 мг/сут), небиволол (5-10 мг/сут), бетаксолол (10-40 мг/сут), бисопролол (5-10 мг/сут). При склонности к брадикардии, недостаточном эффекте или плохой переносимости β1-адреноблокаторов назначают антагонисты кальция пролонгированного действия - амлодипин, фелодипин (в дозе 5-10 мг/сут в 1-2 приема), нефедипин GITS (10-20 мг/сут), изоптин-SR 240 (240-480 мг в 1-2 приема).
Следует отметить, что блокада β1-адренорецепторов может приводить к активации ренин-ангиотензин-альдостероновой системы (плазменной и тканевой), что обусловливает задержку натрия и воды. Поэтому одновременно с β1-адреноблокаторами (или антагонистами кальция с побочным эффектом в виде отека лодыжек или голеней) назначают в небольших дозах мочегонные препараты - гидрохлортиазид (12,5 мг ежедневно, реже - 25 мг) или тиазидоподобный диуретик индапамид-ретард (арифон) в дозе 1,5 мг.
При неэффективности β1-адреноблокаторов или антагонистов кальция, а также при наличии у больного гипертрофии левого желудочка в качестве базисного препарата назначают ИАПФ (эналаприл - по 2,5-20 мг/сут, лизиноприл - 10-30 мг/сут, периндоприл - 4 мг/сут, трандолаприл - 1,0-2 мг/сут). Одновременно целесообразно добавлять небольшие дозы мочегонных препаратов. Существенно реже в качестве препарата 1-го выбора применяют блокаторы рецепторов к АТII - лозартан (50-10 мг/сут), валсартан (40-160 мг/сут), а также агонисты I1-имидазолиновых рецепторов моксонидин, рилменидин.
При недостаточной эффективности первоначально назначенного препарата и необходимости дальнейшего увеличения дозы следует применять 2 базисных препарата - β1-адреноблокатор и антагонист кальция; ИАПФ и антагонист кальция. Во всех случаях необходимо назначать небольшие дозы диуретиков (например, гидрохлортиазид - 12,5 мг или индапамид-ретард - 0,625-1,5 мг).
Как уже отмечалось, при комбинированной терапии можно с самого начала лечения использовать 2 препарата в малых дозах: например, сочетание ИАПФ периндоприла (2 мг) и тиазидоподобного диуретика индапамида-ретард (0,625 мг). При недостаточной эффективности низкодозовой комбинации увеличивают ее составные части (полнодозовая комбинация). Возможна комбинация антагониста кальция (дигидропиридинового) и β-адреноблокатора (например, фелодипина 5-10 мг и метопролола 25-50мг). Таких комбинированных препаратов существует достаточно много.
Сочетание 2-3 препаратов оправдано вследствие эффекта ускользания, когда полной дозы препарата оказывается недостаточно для гипотензивного эффекта или при несомненной эффективности лечение сопровождается побочными эффектами. Вероятно, эффект ускользания обусловлен тем, что подавление одного прессорного механизма ведет к активации другого. Поэтому монотерапия в настоящее время применяется все реже, уступая место комбинированным схемам.
В соответствии с международными и отечественными рекомендациями по лечению АГ используются следующие комбинации антигипертензивных препаратов:
β-адреноблокатор + диуретик;
β-адреноблокатор + антагонист кальция;
β-адреноблокатор + α-блокатор;
ИАПФ + диуретик;
ИАПФ + антагонист кальция;
ИАПФ + α-блокатор;
блокатор рецепторов к АТ II + диуретик;
блокатор рецепторов к АТ II + антагонист кальция.
Сочетание ГБ с сопутствующими заболеваниями требует определенной коррекции проводимой терапии: так, при сочетании с ИБС целесообразно в качестве базисного препарата назначать β1-адреноблокатор, при сахарном диабете - ИАПФ, при хронической сердечной недостаточности - ИАПФ и диуретик, при суправентрикулярной тахикардии - верапамил, при почечной недостаточности - ИАПФ и петлевой диуретик (фуросемид, урегит).
При бронхоспастических реакциях, облитерирующих поражениях сосудов нижних конечностей и сахарном диабете не следует применять неселективные β-адреноблокаторы 1-го поколения (пропранолол), а также атенолол, однако можно использовать высокоселективные β1-блокаторы 3-го поколения, обладающие вазодилатирующими свойствами за счет одновременной индукции оксида азота (небиволол).
При хорошем эффекте ИАПФ, но одновременном развитии побочных явлений (сухой кашель) рекомендуется вместо ИАПФ назначать блокатор рецепторов к АТ II - лозартан (25-50 мг/сут) или валсартан (80-100 мг/сут).
Врач не должен стремиться к быстрому снижению АД, особенно у пожилых пациентов. При невысоком системном АД и выраженной головной боли показаны препараты барвинка (девинкан, винкатон или винкапан). Для улучшения кровообращения в бассейне мозговых артерий дополнительно используют компламин (теоникол), кавинтон и другие подобные препараты. При тенденции к непрогнозируемым колебаниям АД в пожилом возрасте (особенно при ортостатической и постпрандиальной АГ) целесообразно назначать клоназепам (0,5-2 мг/сут).
При злокачественном течении ГБ используют комбинации 3-4 препаратов: β1-адреноблокатор + диуретик + ИАПФ; β1-адреноблокатор + диуретик + антагонист кальция.
В этой ситуации мочегонные (например, гидрохлортиазид) следует применять ежедневно или через день (в больших, чем обычно, дозах).
Неудачи в лечении ГБ могут быть связаны как с действиями самого врача, так и с отношением больного к лечению. Причины, по которым не удается достичь целевого уровня АД, следующие:
наличие вторичной АГ (самостоятельное заболевание, при котором АГ - всего лишь один из симптомов);
плохая приверженность больного лечению (табл. 4);
употребление больным препаратов, повышающих АД (симпатомиметики);
повышенная масса тела;
продолжающиеся употребление алкоголя и курение;
перегрузка объемом (неадекватная диуретическая терапия; повышенное употребление поваренной соли);
пациент не следует указаниям врача;
путеводитель лечения, используемый врачом, слишком объемен, сложен и излишне теоретизирован;
преувеличение врачом и больным возможных побочных эффектов лечения; некорректные выводы при испытании лекарственных препаратов;
недоступность для врачей результатов испытаний лекарств (они ориентируются лишь на рекламные буклеты).
Наиболее типичные ошибки врача, проводящего антигипертензивную терапию:
неоправданное ожидание быстрого эффекта при оптимальной дозировке препарата (делается вывод о неэффективности препарата);
отсутствие учета сопутствующей терапии (прием нестероидных противовоспалительных препаратов в полной дозе, прием симпатомиметических препаратов);
вывод о неэффективности всего класса антигипертензивных препаратов при наличии незначительных побочных эффектов и отсутствии быстрого снижения АД;
стремление к монотерапии (без учета возможного эффекта ускользания);
частая смена препаратов при монотерапии (без добавления диуретика).
Отсутствие успеха антигипертензивной терапии может быть обусловлено неправильным выбором препарата:
использованием короткодействующих препаратов для систематического лечения;
применением неселективных β-адреноблокаторов и β-адреноблокаторов с внутренней симпатомиметической активностью;
использованием субоптимальных доз препарата, снижающих АД, но не до целевого уровня;
недоучетом сопутствующих заболеваний (подагры, бронхиальной астмы, аденомы простаты и пр.);
наличием у больного метаболических нарушений (сахарного диабета, дислипидемии, увеличения массы тела);
особенностями самого больного (склонность к тахикардии или брадикардии, различные ЭКГ-блокады);
отсутствием учета врачом результатов предшествующего лечения (эффективности ранее использовавшихся препаратов).
Все перечисленное выше имеет самое прямое отношение к неэффективности лечения ГБ. По данным НЦ профилактической медицины, среди мужчин всего 37,1% осведомлены о наличии у них АГ, лечатся - 21,6%, однако целевого АД достигают только 5,7%; несколько лучше ситуация у женщин: осведомлены о наличии АГ - 58,9%, лечатся - 45,7%, достигнуть целевого уровня АД удается у 17,5% пациенток. Принятая в РФ Программа борьбы с АГ призвана исправить эту неблагоприятную ситуацию.
Рассмотрим самые распространенные препараты, таблетки и народные средства, которые .
Лечение гипертонии препаратами у детей
Лечение гипертонии лекарственными препаратами проводится по комбинированной схеме. Она должна учитывать все патологические изменения в организме пациента.
У детей при терапии гипертонической болезни рационально применение препаратов следующих групп:
- Блокаторы адренорецепторов;
- Ингибиторы ангиотензипревращающего фермента;
- Блокаторы рецепторов ангиотензина;
- Диуретики атиазидные;
- Антагонисты кальция.
Чтобы выбрать оптимальные лекарственные средства для детей при артериальной гипертензии, проведено множество клинических исследований. Плацебо контролируемые эксперименты показали высокую эффективность контроля гипертензии ингибиторами ангиотензипревращающего фермента. Данные препараты обладают минимальным количеством побочных эффектов и эффективно «сбивают» давление. Их механизм действия заключается в блокировке превращения ангиотензипревращающего фермента I в ангиотензипревращающий фермент II. Такие лекарства обладают ренозащитным (действуют на почки), васкуло- и кардиопротекторным действием, что позволяет исключить осложнения и способствует поддержанию артериального давления на физиологическом уровне длительное время.
Достоинства ингибиторов АПФ:
- Нет повышения мочевой кислоты;
- Не изменяется липидный профиль;
- Не формируется изменение уровня глюкозы.
Вследствие данных механизмов действия данные препараты при артериальной гипертонии могут применяться в качестве монотерапии заболевания, что позволяет избежать осложнений у детей.
Они могут комбинироваться и с другими средствами. Единственным ограничением к применению ингибиторов АПФ является ангионевротический отек.
Побочные эффекты ингибиторов ангиотензипревращающего фермента:
- Гепатотоксичность;
- Нейтропения;
- Внезапный отек лица (ангионевротический);
- Уменьшение натрия и калия крови;
- Кашель.
Ингибиторы ангиотензипревращающего фермента 2 типа являются самыми популярными препаратами для лечения гипертонии у детей, но при их применении следует постоянно контролировать лабораторные показатели крови и мочи. Если выражены существенные изменения, от лекарств следует отказаться и заменить их другими аналогами.
Лечение гипертонии таблетками
У взрослых лечение гипертонии таблетками также рационально начинать с ангиотензипревращающего фермента, но только при контролируемой гипертензии. Самыми популярными средствами данной группы являются следующие: лизиноприл, каптоприл, фозиноприл, рамиприл.
На фармацевтическом рынке в последнее время появился новый класс препаратов под названием «Бра». У этих лекарств выражен не только антигипертонический эффект, но и органозащитные свойства. У «Бра» снижены побочные эффекты в сравнении с ингибиторами АПФ предыдущего поколения. На фоне их применения не появляется кашель. В медицинской литературе описан положительный опыт лечения гипертонической болезни следующими представителями группы:
- Кандесартан;
- Ирбесартан;
- Лозартан.
Применение «Бра» не всегда оправдано. В некоторых медицинских источниках описывается, как вылечить гипертонию на основе сочетания фармацевтических средств, физической культуры и физиотерапии. Такие рекомендации имеют право на существование, так как клинические исследования показали, что у людей, занимающихся спортом, стенка сосудов меньше реагирует на раздражение и симпатические импульсы.
Когда цифры гипертонии высоки и прослеживаются нарушения работы сердца, применяются одни из самых «старых» лекарств – бета-адреноблокаторы. Они обладают следующими побочными эффектами:
- Атриовентрикулярная блокада;
- Гипергликемия;
- Брадикардия;
- Бронхоспастические реакции;
- Ухудшение памяти;
- Изменение потенции.
Чтобы уменьшить выраженность негативных эффектов, бета-адреноблокаторы лучше сочетать с тиазидными диуретиками.
Когда нельзя лечить гипертоническую болезнь адреноблокаторами:
- Сахарный диабет;
- Бронхообструкция;
- Нарушения проводимости;
- Тахиаритмия.
Использование адреноблокаторов позволяет снизить давление за несколько часов, но для достижения стабильного эффекта следует принимать таблетки на протяжении 3-ех недель. Из-за постоянства действия, независимо от физической активности человека (спортивные нагрузки, работа) данные лекарственные средства до сих пор пользуются популярностью.
При приеме адреноблокаторов следует контролировать липиды, глюкозу крови, а также отслеживать функциональность сердца с помощью электрокардиографии. Такие средства, как атенолол, пропранолол, бисопрол длительное время применяются в медицине, поэтому врачи накопили достаточно информации об их положительных и отрицательных сторонах.
Антагонисты кальция также являются популярными препаратами. Их механизм действия заключается в предотвращении попадания кальция внутрь клетки, что позволяет поддерживать сосудистую стенку в расслабленном состоянии.
Влияние этих лекарств приводит к расширению коронарных сосудов при ишемической болезни сердца и стенокардии. Дилятационное влияние лекарственных средств данной группы позволяет эффективно контролировать диастолическое и систолическое давление.
Побочные эффекты блокаторов кальция:
- Отеки голени;
- Тахикардия;
- Мышечная слабость;
- Расстройства пищеварения;
- Частая смена настроения.
Противопоказаны лекарства при метаболическом синдроме (нарушение метаболизма биохимических веществ, сужение аорты).
Распространенные представители группы ингибиторов кальция:
- Исрадипин;
- Тиапамил;
- Амлодипин;
- Бензотиазепин;
- Верапамил;
- Нимодипин.
При использовании блокаторов кальция следует контролировать частоту сокращений сердца и мышечный тонус, так как на фоне дилятации может наблюдаться нарушение мозгового кровоснабжения и гипоксия головного мозга.
Диуретики – это лекарственные средства, которые увеличили мочеобразование из-за обратного всасывания воды и натрия. Чтобы избежать обезвоживания, следует контролировать водно-солевой баланс и уровень жидкости в организме. При использовании препаратов возникает интенсивная потеря жидкости, а также снижается уровень калия.
Следует с осторожностью применять лекарственные препараты, чтобы не возникла серьезная гипокалиемия. Калий необходим для работы сердца и мышечной системы. Самые распространенные диуретики для лечения гипертонии: индапамид, хлорталидон, гидрохлортиазид.
Применение вышеописанных лекарственных средств в качестве монотерапии при артериальной гипертензии не всегда позволяет стойко контролировать цифры артериального давления. В такой ситуации рекомендованы комбинации вышеописанных препаратов.
Схемы и дозировки подбирает врач в зависимости от стадии и выраженности гипертонической болезни. Самыми удачными считаются комбинации адреноблокатора с диуретиком, ингибиторы ангиотензипревращающего фермента и блокаторы кальция, ингибиторы АПФ и диуретик.
Нестабильная гипертония, как лечить гипертонический криз
Если у человека нестабильная гипертония, периодически давление резко повышается (гипертонический криз). На фоне состояния прослеживаются следующие клинические симптомы:
- Резкая боль в голове;
- Ухудшение зрения;
- свыше 150/95 мм. рт. ст.;
- Головокружения;
- Тошнота;
- Потеря зрения;
- Ощущение страха;
- Покраснение лица.
Подъемы артериального давления требуют терапевтического вмешательства, которое предполагает применение нескольких антигипертензивных средств одновременно.
Гипотензивные средства для приема внутрь рационально применять для купирования гипертонических кризов только тогда, когда нужно постепенно снизить давление, когда заболевание не сопровождается осложнениями.
Лекарственные препараты для купирования гипертонического криза:
- Каптоприл по 10-50 мг внутрь. Длительность действия средства продолжается до 5 часов;
- Нифедипин – принимается под язык. Длительность действия средства около 5 часов.
- Бета-адреноблокаторы (атенолол, эсмолол) используется при гипертонии для нормализации тонуса симпатической нервной системы. Они применяются тогда, когда подъем артериального давления сочетается с уменьшением частоты сокращений сердца;
- Вазодилятаторы (натрия нитропруссид, гидралазин);
- Диуретики (фуросемид).
Гипотензивное действие при лечении натрия нитропруссидом возникает из-за блокировки оксида азота в стенке сосуда, что приводит к релаксации артерии.
Фуросемид при гипертоническом кризе назначается внутривенно в дозе 1 мг на килограмм веса. Дозировка препарата по решению врача может быть повышена до 12 мг на килограмм в сутки.
Лечение гипертонии народными средствами
Лечение гипертонии народными средствами проводится только в сочетании с лекарственными препаратами. Растительные травы и настои могут применяться на этапе профилактики болезни.
Популярные народные рецепты для лечения гипертонии:
- Черную смородину и землянику в сочетании с медом и свеклой можно принимать по столовой ложке 4 раза ежедневно;
- Чайная ложка листьев брусники разбавляется с 2-мя стаканами воды, и варится 15-ть минут. Раствор следует выпить в течение дня;
- Ложка высушенных ягод брусники заливается стаканом кипятка. Следует раствор прокипятить и пить 3 раза в день по 0,5 стакана;
- Для длительной терапии гипертонической болезни следует пить ежедневно следующий раствор: стакан свеклы, хрена и моркови в сочетании с лимоном и ложкой меда размешиваться в единую смесь. Принимать смесь нужно по 1 столовой ложке 2 раза ежедневно;
- На начальных стадиях артериальной гипертензии нужно натереть 1 лимон и апельсин вместе с кожурой. Следует смешать массу с сахаром. Принимать раствор по 1 чайной ложке 2 раза ежедневно на протяжении 4 недель;
- Отвар черной смородины (2 ложки плодов в 1 стакане кипятка) нужно пить по стакану 4 раза в день;
- Уровнять артериальное давление помогает настой зверобоя, который нужно пить 3 раза ежедневно.
Существуют и другие народные рецепты, которые можно применять для лечения гипертонии, но их применение следует согласовать с врачом.
Лечение гипертонии без лекарств: современные способы
Чтобы выяснить, как лечить гипертоническую болезнь без лекарств, лекторы Смоленского института с кафедры физиологии провели исследование. Они проверили эффективность применения физической культуры для нормализации уровня давления.
В некоторых зарубежных источниках описано, что на практике врачи наблюдали положительный эффект в контроле гипертензии у людей, которые занимаются спортом. Чтобы проверить положительное влияние бега трусцой на состояние кровеносных сосудов и сердца были отобраны люди со второй и 3 степенью артериальной гипертензии.
Обоснованность экспериментов объясняется тем, что в мышцах находятся специальные химические соединения, которые влияют на тонус сосудов. После интенсивной физической нагрузки может наблюдаться их накопление в мускулатуре, что приводит к стойкому спазму сосудов. Чтобы снять «паралич», следует делать ежедневные пробежки в стадии ремиссии болезни.
В результате исследований лекторами Смоленского института удалось выработать лечебную программу по нормализации давления с помощью физкультуры. Она предполагает следующие принципы:
- На первой стадии цикл физического лечения исключает ускоренную ходьбу, вождение велосипеда. Данные процедуры не следует выполнять больше 30 минут. Они способствуют улучшению мышечного кровоснабжения и выведению токсинов из мышечной ткани. Длительность вождения и ходьбы может быть увеличена до 20-ти минут на протяжении 3-ех недель;
- На особенности патологического процесса влияет также артериальное давление, поэтому на втором этапе при повышении интенсивности физических упражнений следует учитывать цифры гипертонии. При 1 степени можно сочетать плавание, езду на велосипеде и пробежки трусцой. Постепенно физкультура при гипертонической болезни дополняется комплексом, включающим ходьбу на лыжах, плавания, а также циклическую гимнастику для улучшения работы сердечно-сосудистой системы;
- При 3 степени артериальной гипертонии физические упражнения противопоказаны. Нельзя их использовать на фоне гипертонического криза.
Существенным дополнением физических упражнений является развитие выносливости умственной сферы и адаптация психических функций к действию стрессовых ситуаций. Для этих целей требуются психологические тренинги. В любом случае следует проконсультироваться о возможности и тактике лечения артериальной гипертензии с врачом. Специалист должен оценить не только степень гипертонической болезни и выявить, как лечить заболевание, но и определить сопутствующую патологию, влияющую на тяжесть течения патологии.
Вышеописанные методы лечения артериальной гипертонии без лекарств достаточно сложны в исполнении, но позволяют нормализовать индикаторы артериального давления. В любом случае лекарственную терапию лучше сочетать с другими методами, чтобы добиться стойких цифр артериального давления.
Как лечить гипертонию физиотерапией
Лечить гипертонию можно и физиотерапией. При воздействии на организм УВЧ-поля прослеживается уменьшение давления, возникают тормозные системы в центральной нервной системе, снижается сосудистая проницаемость.
При воздействии УВЧ на солнечное сплетение возникает торможение нервной возбудимости, что приводит к расслаблению гладкой мускулатуры сосудов. Они расширяются, поэтому снижается давление. При выполнении процедуры следует расположить конденсаторные пластины в области поясницы и живота.
При 2 степени заболевания физиотерапию рациональнее использовать в сочетании с медикаментозными процедурами и средствами. Если на фоне терапии возникает недостаточное снижение артериального давления, то нужно включить в комплекс терапии следующие медикаменты (диабазол, резерпин, серпазил).
Как лечить гипертензию гальваническими токами
Лечить гипертензию можно и гальваническими токами. Если они применяются в малых дозировках, то стимулируют функциональность симпатоадреналовой системы. В стационарах гальванические токи удачно сочетаются с адреналин-электрофорезом по методу Вермеля (раствор адреналина на прокладки при плотности тока в течение 10 минут 1 раз за 3 дня).
Существуют положительные данные о применении калий-электрофореза по методу Вермеля при гипертензии 2 степени. На фоне процедуры прослеживается снижение концентрации калия и натрия в крови. Такие симптомы возникают на фоне улучшения минералокортикоидной функции коры надпочечников. Количество процедур – 5 на один курс лечения. За это время давление должно нормализоваться. Если эффективность лечения снижена, то на протяжении этого промежутка времени не будет наблюдаться контроль гипертензии. В такой ситуации необходима дополнительная коррекция состояния антигипертензивными препаратами.
Еще одно физиотерапевтическое исследование, применяемое при гипертонической болезни – индуктотермия поясничной области. При силе тока в 120-130 ампер можно достичь расслабления гладкой мускулатуры вокруг сосудов. Длительность процедуры – 10 минут. Такое лечение эффективно при 1 и 2 степени заболевания, когда не наблюдается нарушение функции сердечно-сосудистой системы.
Индуктотермию не следует применять пациентам с выявленным атеросклерозом и нарушением кровоснабжения в сердечной мышце. Не рекомендована процедура и пациентам с патологией свертывающей системы крови.
При всех стадиях гипертонической болезни положительный эффект на здоровье человека оказывает гидроаэроионизация и кислородотерапия. Под влиянием данной терапии восстанавливается тонус центральной нервной системы и нормализуется состояние вазомоторного аппарата. Аэроионы способствуют улучшению сна и устраняют неврозы.
Эссенциальная гипертония, как лечить
– первичная форма повышения артериального давления. Чтобы ее лечить, следует придерживаться вышеописанной схемы ВОЗ.
На российском съезде кардиологов, который состоялся в 2005 году, специалисты обсудили рациональность лечения артериальной гипертензии агонистами H1-имидазолиновых рецепторов. Они входят в схемы комбинированной терапии заболевания в сочетании со следующими препаратами:
- Антагонисты кальция;
- Альфа-адреноблокаторы;
- Ингибиторы АПФ;
- Бета-адреноблокаторы;
- Блокаторы рецепторов ангиотензина.
Кардиологи считают, что эссенциальную гипертезию 1 степени следует лечить моно компонентами. На практике эффективность такой терапии достигает 60%. У 40% пациентов встречаются вторичные осложнения, что требует применения симптоматических препаратов в сочетании с антигипертензивными средствами.
Пациентам с сахарным диабетом и повышением давления рекомендовано принимать одновременно 2-3 препарата, которые будут поддерживать сердечную деятельность и тонус сосудов. Они сочетаются с базовой терапией эссенциальной гипертензии. Чтобы вылечить гипертонию, нужно тщательно подбирать дозировки препаратов. При рационально назначение минимальной дозы и постоянный контроль состояния человека. Если не наблюдается осложнений, то схема сохраняется. При превышении пороговых значений артериального давления эффективную дозировку нужно повышать.
На практике лучший эффект при терапии гипертонии достигается при комбинированном назначении антигипертензивных средств. Классические схемы сочетания лекарственных средств от гипертонической болезни:
- Ингибиторы АПФ и диуретики;
- БРА+диуретики;
- Антагонисты кальция и БРА;
- Ингибиторы АПФ и антагонисты кальция;
- Диуретики и бета-блокаторы.
По статистике в мире самыми распространенными средствами для лечения эссенциальной гипертензии являются антагонисты кальция. Их применение позволяет вылечить гипертонию у 35% пациентов. Остальной части пациентов данные средства назначаются для поддержания стойких цифр давления на физиологическом уровне в составе моно или комбинированной терапии.
Как вылечить гипертонию в домашних условиях
Чтобы вылечить давление в домашних условиях следует принимать антигипертензивные препараты, назначенные врачом. Вместе с ними рекомендованы следующие процедуры:
- Отказ от спиртных напитков;
- Диета с ограничение жиров и поваренной соли;
- Умеренные физические нагрузки;
- Физиотерапия;
- Аутотренинг;
- Электросон;
- Акупунктура.
Спиртные напитки и табак повышают тонус сосудов и способствуют увеличению цифр артериального давления. Поваренная соль увеличивает объем жидкости в сосудах. При ожирении формируются атеросклеротические бляшки в сосудах. Если желаете вылечить гипертонию навсегда, следует отказаться от вредных привычек и ограничить потребление вредных веществ.
Помните, что достичь положительного антигипертензивного эффекта в домашних условиях можно лишь при сочетании народных рецептов с лекарственными препаратами. Любые процедуры относительно терапии повышенного давления должны быть согласованы с врачом!
Гипертоническая болезнь характеризуется стойким повышенным давлением, сохраняющимся длительное время. Это хроническое заболевание является самостоятельным, то есть высокое давление никак не связано с другими патологиями. Считается, что полностью от него не избавиться, но можно контролировать. Для этого необходимо лечение гипертонической болезни. Следует не допускать обострений и осложнений.
Основные принципы лечения
Современное лечение гипертонической болезни зависит от стадии заболевания. Как известно, выделяют мягкую, умеренную форму, при которой артериальное давление неустойчивое, может колебаться в пределах от 140/90 до 179/114. При этом органы и центральная нервная система не поражены. При тяжелых формах давление может находиться в пределах от 180/115 до 300/129, имеются патологические изменения в сердце, сосудах мозга, сетчатке глаза, в почках.
Цель лечения – это снижение давления, чтобы избежать гипертонических кризов и осложнений. При гипертонической болезни нужно не только принимать препараты, но вести здоровый образ жизни, избавиться от вредных привычек. На всех стадиях гипертонии от больного потребуются следующие действия:
- Соблюдать диету, которая включает продукты с высоким содержанием калия, магния. Необходимо снизить или исключить потребление соли.
- Следить за весом, стараться не набирать лишних килограммов, а если они есть – избавляться.
- Полностью покончить с такой пагубной привычкой, как курение. Желательно оказаться от употребления алкоголя или ограничить его количество.
- Заниматься спортом и физкультурой. Полезно плавать, совершать пешие прогулки.
При гипертонической болезни назначают гипотензивные препараты: мочегонные, бета-блокаторы, ингибиторы АПФ, седативные препараты. Все медикаменты подбираются врачом индивидуально с учетом многих факторов: уровня повышения давления, наличия сопутствующих болезней, поражения органов-мишеней.
Цели лечения гипертонической болезни делятся на краткосрочные, среднесрочные и долгосрочные:
- Краткосрочные: снизить давление до такого уровня, который хорошо переносится больным.
- Среднесрочные: предупредить поражения органов-мишеней.
- Долгосрочные: профилактика осложнений гипертонической болезни и продление жизни больного.
Лечение мягкой и умеренной гипертонии
Такой формой страдает большинство гипертоников – до 70%. Мягкая гипертония может иметь осложнения в виде нарушений мозгового кровообращения. Кроме того, летальные исходы на фоне гипертонической болезни могут произойти даже при давлении 140/90. В случае мягкой и умеренной гипертонии используют схему лечения в три этапа.
Изменение рациона питания при гипертонии может привести к снижению давления без лекарств
Немедикаментозное лечение
При умеренной гипертонии около 50% больных могут контролировать давление без лекарственных препаратов. Немедикаментозное лечение включает следующие действия:
- диета с низким содержанием соли и без жирных продуктов;
- отказ от табака и алкоголя;
- фитотерапия;
- аутотренинг;
- рефлексотерапия;
- акупунктура;
- электросон.
При наличии отягчающих факторов в анамнезе, могут быть назначены лекарственные препараты. К отягчающим факторам относятся гипертонические кризы, резкие скачки давления, атеросклероз, случаи злокачественной гипертонии у родителей, гипертрофия левого желудочка, смерть близких родственников от сердечно-сосудистых патологий.
Немедикаментозное лечение и одно лекарственное средство
Применение медикаментов следует начинать, если через три-четыре месяца после прохождения первого этапа лечения не было получено стойкого снижения давления или болезнь перешла в более тяжелую стадию.
Что касается немедикаментозной терапии, необходимо следовать тому же стандарту лечения, что и на первом этапе. Но, кроме этого врач назначает один препарат для снижения давления в минимальной дозировке. Очень важен правильный выбор медикамента и непрерывный прием. Необходимо учитывать все противопоказания и возможность корректировать факторы риска, сопутствующие заболеванию.
Вначале врачи, как правило, выписывают препараты, которые удовлетворяют ряду требований при длительном употреблении:
- не задерживают жидкость в организме;
- не угнетают работу ЦНС;
- не приводят к резким перепадам давления после их отмены;
- не нарушают обмен жиров и углеводов;
Нельзя резко прекращать прием лекарственных препаратов при гипертонической болезни, поскольку это может привести к осложнениям в виде инсульта, инфаркта.
Положительным результатом лечения считается достижение нормального или пограничного давления, а при выраженной гипертензии оно должно быть снижено на 15% от первоначального. Также должно уменьшиться число суточных колебаний АД, снизиться сердечный выброс, гипертрофия левого желудочка должна получить обратное развитие.
Изменение образа жизни и комбинация лекарственных средств
Предпочтительнее оставаться на предыдущих стадиях лечения, к чему и стремятся все врачи. К третьему этапу переходят, если при увеличении дозы лекарства не происходит снижения давления. Тогда назначают препараты из другой группы или сразу два из разных групп. Применяют следующие комбинации:
- антагонист кальция и бета-адреноблокатор;
- диуретик и бета-адреноблокатор;
- ингибитор АПФ и бета-адреноблокатор;
- антагонист кальция и ингибитор АПФ;
- диуретик и ингибитор АПФ.
Если не получается достичь положительного результата с помощью двух препаратов, добавляют третий. Обязательно нужно придерживаться вышеописанных рекомендаций по питанию, физическим нагрузкам, отношению к вредным привычкам. Только придерживаясь данного принципа лечения на протяжении всей жизни, можно держать под контролем гипертоническую болезнь.
Лечение тяжелой гипертонии
Злокачественная гипертония характеризуется не только значительным повышением АД, но и серьезным поражением органов-мишеней: сосудов мозга и глазного дна, почек, сердца.
При тяжелых формах гипертонии требуется комплексное лечение препаратами
При тяжелой форме гипертонической болезни не допускается резкое снижение АД по причине возможного ухудшения кровоснабжения органов, а также возможных опасных осложнений. Давление снижается постепенно, сначала на 15 % от первоначального. Затем, в зависимости от самочувствия, может быть доведено до нормы.
В этих случаях требуется медикаментозное лечение гипертонической болезни несколькими средствами из разных групп. Применяют комбинации из трех или четырех препаратов для снижения давления:
- диуретик, бета-адреноблокатор, ингибитор АПФ;
- ингибитор АПФ, антагонист кальция, диуретик, альфа-адреноблокатор;
- бета-адреноблокатор, антагонист кальция, диуретик, альфа-адреноблокатор.
При наличии у больного почечной, сердечной, коронарной недостаточности требуется их симптоматическое лечение. В некоторых случаях проводится хирургическое вмешательство. В результате лечения необходимо добиться следующих результатов:
- снижение АД на 25%;
- улучшение зрения и состояния глазного дна;
- исчезновение признаков энцефалопатии гипертонической;
- улучшение работы почек.
При достижении положительных результатов, следует продолжать принимать назначенные гипотензивные препараты, показываться врачу раз в три месяца, чтобы тот мог в случае необходимости корректировать лечение. Кроме этого, нужно вести дневник, в который ежедневно записывать показатели давления.
Как правильно принимать препараты?
- Принимать лекарство лучше всего за час до еды или через два после нее, так обеспечивается наиболее быстрое действие. Это связано с тем, что всасывание происходит в кишечнике.
- Белковая пища снижает эффективность препарата.
- Если прием лекарства происходит во время приема пищи, то для лучшей эвакуации ее из желудка, она должна быть теплой.
- Препараты следует запивать кипяченой водой (около 100 мл).
Образ жизни больного гипертонической болезнью
Чтобы прожить максимально долго и чтобы качество жизни не ухудшалось, все больные гипертонией должны придерживаться определенного образа жизни постоянно:
- Сделать рацион бессолевым, стараться не употреблять соль совсем, а заменять ее специями из трав.
- Расстаться с курением навсегда.
- Следить за весом и не набирать.
- Есть меньше белковой пищи, делать упор на фрукты, овощи, зелень, продукты богатые калием. Отказаться от жирного и острого.
- Заниматься физкультурой.
- Регулярно мерить давление.
- Стараться не нервничать, спать по ночам и не менее 7 часов.
- Не пропускать прием лекарств, посещать врача, не заниматься самолечением.


