W medycynie udar niedokrwienny serca nie jest klasyfikowany jako choroba. Ten typ zawału serca jest zespołem klinicznym charakteryzującym się miejscowym lub ogólnym uszkodzeniem naczyń krwionośnych. Udar niedokrwienny może prowadzić do częściowego (całkowitego) kalectwa lub śmierci człowieka.
Co to jest choroba niedokrwienna serca
IHD jest chorobą, której następstwa trudno jest zwalczyć nawet nowoczesnymi metodami medycznymi. Dla osób po udarze niedokrwiennym rokowanie na całe życie nie zawsze jest pomyślne. Według statystyk w Federacji Rosyjskiej odnotowuje się rocznie ponad siedemset zgonów.
Przy pozytywnym wyniku (w 30% przypadków) ofiara musi długo dochodzić do siebie, ponieważ IS prowadzi do uszkodzenia wielu narządów i układów, a także poważnych powikłań (np. paraliżu).
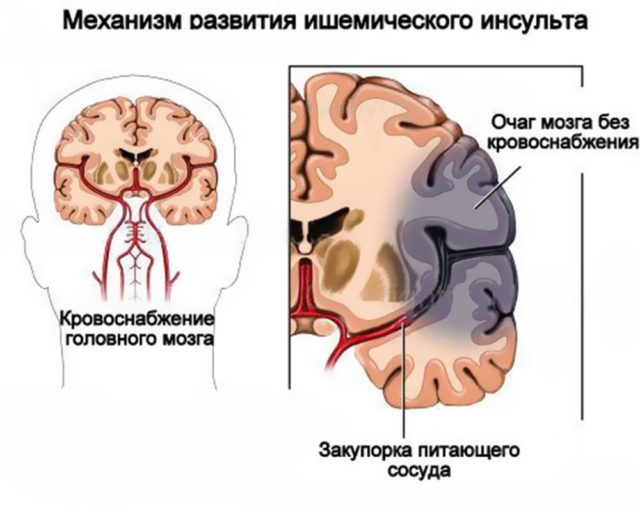
 Udar niedokrwienny nie jest chorobą, ale zespołem klinicznym, który rozwija się w wyniku ogólnej lub miejscowej patologicznej zmiany naczyniowej.
Udar niedokrwienny nie jest chorobą, ale zespołem klinicznym, który rozwija się w wyniku ogólnej lub miejscowej patologicznej zmiany naczyniowej. Do grupy ryzyka należą głównie mężczyźni. Kategoria wiekowa osób podatnych na niedokrwienie wynosi od 50 do 70 lat. Jednak w ciągu ostatnich pięciu lat, zgodnie z obserwacjami medycznymi, choroba jest często diagnozowana u mężczyzn powyżej 40 roku życia.
Choroba charakteryzuje się upośledzonym przepływem krwi do głównej tętnicy wieńcowej i mięśnia sercowego. W rezultacie głód tlenu staje się główną przyczyną choroby prowadzącej do zawału serca.
Klasyfikacja
Choroba jest sklasyfikowana. W medycynie patologia dzieli się na kilka form. Choroba jest klasyfikowana zgodnie z obszarem uszkodzenia naczynia naczyniowego serca, a także miejscem uszkodzenia mózgu.
Niedokrwienie naczyń
Klęska basenu kręgowo-podstawnego wpływa na:
- tętnica podstawna;
- tętnica mózgowa tylna.
 Udar niedokrwienny mózgu (lub jego zawał) występuje, gdy krążenie mózgowe jest zaburzone i objawia się objawami neurologicznymi w ciągu pierwszych godzin od momentu wystąpienia
Udar niedokrwienny mózgu (lub jego zawał) występuje, gdy krążenie mózgowe jest zaburzone i objawia się objawami neurologicznymi w ciągu pierwszych godzin od momentu wystąpienia W patologii puli tętnicy szyjnej dotyczy to:
- tętnica przednia mózgu (ACA);
- tętnica środkowa mózgu (MCA).
Proces patologiczny w basenie PMA występuje znacznie rzadziej niż uszkodzenie naczyń basenu tętnicy środkowej mózgu. Tylko 10–25% pacjentów cierpi na niedokrwienie tętnicy szyjnej (tylnej).
W 70% przypadków udar niedokrwienny występuje w dorzeczu tętnicy środkowej mózgu, co jest spowodowane zakrzepowym zapaleniem żył głównej tętnicy. W zależności od stanu naczyń miednicy tętnicy środkowej mózgu konsekwencje ataku mogą mieć inny obszar uszkodzenia.
niedokrwienie mózgu
W przypadku niedokrwienia serca często diagnozuje się udar niedokrwienny mózgu. Istnieją dwie formy stanu patologicznego:
- prawostronny;
- lewostronny.
Kiedy prawa strona mózgu jest dotknięta sztuczną inteligencją, konsekwencje znajdują odzwierciedlenie w funkcjach motorycznych. Wynika to z faktu, że prawa strona półkuli mózgowej odpowiada za funkcjonalność układu mięśniowego. Rekonwalescencja po udarze niedokrwiennym prawej strony następuje przez długi czas, często skutkiem ataku jest paraliż.
Nie mniej niebezpieczny udar niedokrwienny po lewej stronie GM. W wyniku napadu dochodzi do naruszenia funkcji mowy oraz sfery psycho-emocjonalnej. Mowa pacjenta może być upośledzona w różnym stopniu. Według statystyk u ponad 60% pacjentów po udarze niedokrwiennym lewej półkuli nie dochodzi do całkowitego przywrócenia funkcji mowy.
Czynnikami sprawczymi są:
- miażdżycowy;
- kardioemoliczny;
- hemodynamiczny;
- lakunarny;
- hemoreologiczny.
Najczęstszym jest udar niedokrwienny lakunarny, który może być spowodowany cukrzycą lub powszechną chorobą - nadciśnieniem.
Powoduje
Stan patologiczny rozwija się u osób, które mają złe nawyki (zamiłowanie do alkoholu i palenia) i są stale narażone na stres. Zwiastunem ataku jest choroba niedokrwienna.
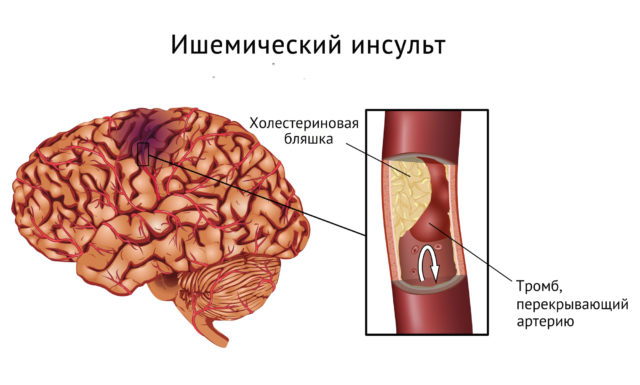
 Choroba zakrzepowo-zatorowa to zablokowanie światła naczynia krwionośnego.
Choroba zakrzepowo-zatorowa to zablokowanie światła naczynia krwionośnego. Eksperci identyfikują kilka czynników prowokujących, pod wpływem których zwiększa się ryzyko rozwoju chorób:
- nadwaga;
- arytmia różnego rodzaju;
- nadciśnienie;
- zwiększona krzepliwość krwi;
- migrena;
- miażdżyca;
- patologia nerek.
Przyczynami IS są rozwój choroby podstawowej i dodatkowy wpływ czynników prowokujących.
Nie należy zapominać, że stan patologiczny jest konsekwencją naruszenia układu krążenia związanego z zablokowaniem naczyń krwionośnych z powodu tworzenia się płytek cholesterolowych i skrzepów krwi.
Objawy
Objawy AI mogą się różnić w zależności od tego, czy mózg został dotknięty i jaki obszar został dotknięty.
 Objawy udaru niedokrwiennego mózgu dzielą się na mózgowe, charakterystyczne dla każdego udaru i ogniskowe - te objawy, dzięki którym można określić, który obszar mózgu został dotknięty
Objawy udaru niedokrwiennego mózgu dzielą się na mózgowe, charakterystyczne dla każdego udaru i ogniskowe - te objawy, dzięki którym można określić, który obszar mózgu został dotknięty Typowe objawy obejmują objawy:
- podniecenie lub utrata przytomności;
- brak koordynacji;
- silny atak bólu głowy;
- nudności z niekontrolowanymi wymiotami;
- silne pocenie się;
- napady gorąca.
Kiedy mózg jest uszkodzony, ofiara doświadcza objawów, w zależności od uszkodzenia prawej lub lewej półkuli. Podczas ataku iw pierwszych godzinach po nim można zaobserwować objawy w postaci naruszenia:
- aktywność ruchowa (nadmierne osłabienie kończyn);
- koordynacja (zawroty głowy i utrata orientacji);
- mowy (brak zrozumienia adresowanej mowy, niemożność wyraźnego wymówienia słów itp.);
- wrażliwość (uczucie „gęsiej skórki” na skórze);
- połykanie (niemożność wykonywania ruchów połykania);
- widzenie (widzenie podzielone, niewyraźne widzenie itp.);
- umiejętności behawioralne (niezdolność do samoobsługi);
- pamięć (częściowa utrata pamięci).
 Jeśli udar mózgu wystąpi w płacie skroniowym, pacjenci popadają w depresję, nie chcą się komunikować, zaburzone jest ich logiczne myślenie
Jeśli udar mózgu wystąpi w płacie skroniowym, pacjenci popadają w depresję, nie chcą się komunikować, zaburzone jest ich logiczne myślenie W przyszłości, gdy stan ostry się ustabilizuje, objawy mogą ustąpić, ale wraz z postępującymi konsekwencjami napadu objawy mogą się nasilać.
Rozległy udar niedokrwienny może prowadzić do wielu uszkodzeń mięśnia sercowego i mózgu. Konsekwencje i leczenie, które zostanie przeprowadzone później, zależą od stopnia uszkodzenia naczyń krwionośnych i tkanek (objawów, które się pojawiły).
Diagnostyka
Konsekwencje sztucznej inteligencji w dużej mierze zależą od tego, jak szybko atak zostanie zdiagnozowany i ile czasu upłynie, zanim ofiara otrzyma pierwszą pomoc. Jeśli w pierwszych godzinach nie udzielono pomocy medycznej, istnieje duże ryzyko, że powikłania będą najpoważniejsze iw 70% przypadków zakończą się śmiercią pacjenta. Patologię rozpoznaje się na podstawie ankiety i badania pacjenta. Jednak do ustalenia dokładnej diagnozy i stopnia uszkodzenia niezbędna jest diagnostyka laboratoryjna i sprzętowa:
- kliniczne i biochemiczne badania krwi;
- EKG, MRI i CT (badanie serca, mózgu, kręgosłupa szyjnego).
W wyniku rozpoznania można wykryć ograniczony lub rozległy udar niedokrwienny. Na podstawie obrazu klinicznego lekarz ustala schemat dalszego leczenia i rehabilitacji, a także określa rokowanie co do możliwości dalszego powrotu do zdrowia i długość życia.
 Terminowa i dokładna diagnoza tej choroby pozwala zapewnić odpowiednią pomoc w najbardziej ostrym okresie, rozpocząć odpowiednie leczenie i zapobiec groźnym powikłaniom, w tym śmierci.
Terminowa i dokładna diagnoza tej choroby pozwala zapewnić odpowiednią pomoc w najbardziej ostrym okresie, rozpocząć odpowiednie leczenie i zapobiec groźnym powikłaniom, w tym śmierci. Leczenie
Proces leczenia AI rozpoczyna się od pierwszych działań lekarza specjalisty. Początkowo stan pacjenta stabilizuje się i dopiero po tym rozpoczyna się główne leczenie. Eliminacja skutków patologii i przywrócenie funkcjonalności uszkodzonego obszaru zajmuje dużo czasu. Terapia może trwać kilka miesięcy, a rehabilitacja w przypadku poważnych konsekwencji może trwać latami. W rzadkich przypadkach, przy ciężkim uszkodzeniu naczyń krwionośnych, może być zalecana operacja.
Terapia medyczna
W przypadku uszkodzenia układu krążenia serca lub mózgu pacjentowi przepisuje się leki o ukierunkowanym działaniu. Możliwe jest przepisanie kompleksu leków z kilku grup lub niektórych leków w celu wyeliminowania przyczyn.
 Leczenie udaru niedokrwiennego powinno być terminowe i długoterminowe
Leczenie udaru niedokrwiennego powinno być terminowe i długoterminowe Grupy leków:
- do rozrzedzania krwi (kwas acetylosalicylowy, "Cardiomagnyl");
- antykoagulanty zapobiegające zakrzepicy („Heparyna”, „Fragmin”);
- środki trombolityczne do resorpcji zakrzepów krwi („klopidogrel”, „dipirydamol”);
- nootropy do naprawy tkanek GM („Cerebrolysin”, „Pikamilon”);
- antagoniści wapnia obniżający ciśnienie krwi („Aminofilina”, „Vazobral”);
- leki wazoaktywne stabilizujące ciśnienie krwi („Pentoksyfilina”, „Sermion”);
- przeciwutleniacze zapobiegające utlenianiu komórek („Mexidol”, „Mildronate”).
Dzięki złożonej terapii lekowej można przyspieszyć proces powrotu do zdrowia i zapobiec ewentualnemu nawrotowi, a także zmniejszyć ryzyko śmiertelnego zawału mięśnia sercowego.
Chirurgia
W medycynie leczenie AI obejmuje dwa rodzaje operacji:
- stentowanie;
- endarterektomia.
O potrzebie operacji decyduje lekarz prowadzący, specjalista w zależności od wskazań określa również rodzaj interwencji chirurgicznej.
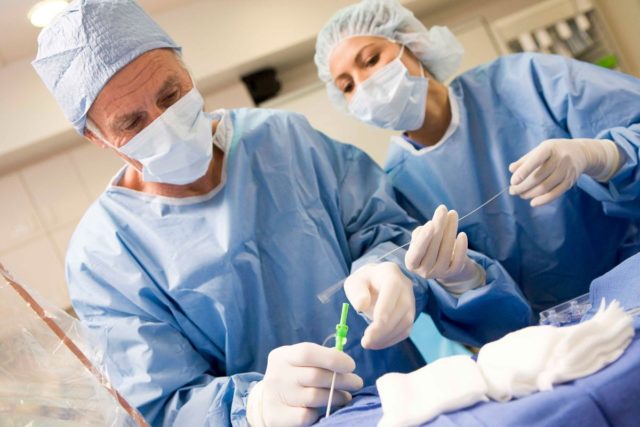 Specyficzna terapia udaru niedokrwiennego mózgu obejmuje farmakoterapię, nielekową i chirurgiczną metodę leczenia.
Specyficzna terapia udaru niedokrwiennego mózgu obejmuje farmakoterapię, nielekową i chirurgiczną metodę leczenia. Umieszczenie stentu odbywa się w znieczuleniu ogólnym. Przez tętnicę udową wprowadza się do ciała pacjenta specjalny cewnik, na końcu którego znajduje się nadmuchiwany balon. Po umieszczeniu urządzenia w uszkodzonym obszarze naczynia, balon zostaje napompowany do wymaganego rozmiaru. W ten sposób rozszerza się kanał naczyniowy. Następnie chirurg wszczepia w to miejsce stent, który utrzymuje rozmiar kanału naczyniowego.
Z reguły przy braku przeciwwskazań preferowanym rodzajem interwencji chirurgicznej jest endarterektomia. Istotą operacji jest całkowite usunięcie blaszek lub skrzepu krwi w dotkniętym obszarze tętnicy.
Zabieg można wykonać w znieczuleniu miejscowym. Podczas endarterektomii chirurg wykonuje niewielkie nacięcie, przez które za pomocą nowoczesnych urządzeń (kamer) wykrywa miejsce zwężenia naczynia. Tętnica jest następnie zaciskana i przecinana. Obszar problemowy jest oczyszczany, po czym ściany naczyń są zszywane. Po usunięciu blokady przepływ krwi zostaje przywrócony. Endarterektomia jest uważana za delikatniejszy rodzaj leczenia chirurgicznego, po którym rehabilitacja przebiega szybciej, a ryzyko powikłań jest znacznie mniejsze niż w przypadku stentu.
etnonauka
Po leczeniu głównym, dla pacjenta, który przebył udar niedokrwienny mózgu, rehabilitacja w domu jest kolejnym krokiem na drodze do wyzdrowienia. W domu ofiara ataku powinna nadal przyjmować leki.
 Zwiększ ilość warzyw i owoców w swojej diecie
Zwiększ ilość warzyw i owoców w swojej diecie W celu zapobiegania i wzmacniania działania leków zaleca się, aby po udarze niedokrwiennym rehabilitacji w domu towarzyszyło stosowanie środków ludowych. Przepisy tradycyjnej medycyny dotyczące wyzdrowienia pacjenta są tradycyjnie podzielone na dwa obszary:
- przywrócić funkcjonalność sparaliżowanych mięśni;
- w celu ustabilizowania krążenia krwi i ciśnienia przepływu krwi.
Pierwszy kierunek polega na wykorzystaniu przepisów ludowych:
- Korzenie piwonii są zmiażdżone. Weź jedną łyżeczkę surowców i zalej szklanką wrzącej wody. Pozostawić do zaparzenia na godzinę, następnie pić łyżkę stołową co trzy godziny, aż do zakończenia naparu. W ciągu tygodnia piją, więc szklankę dziennie. Następnie zrób tygodniową przerwę i powtórz kurs.
- Do kąpieli można użyć wywaru z korzeni dzikiej róży (brązowy). Zaleca się kąpiele z odwarem co drugi dzień przez dwa miesiące.
- Z łyżki igieł iglastych wypełnionych wrzącą wodą przygotowuje się leczniczy napar. Igły sosnowe zaparza się we wrzątku przez godzinę, następnie filtruje i miesza z sokiem z połowy cytryny. Pij codziennie przed śniadaniem przez trzy miesiące.
Do kontrolowania ciśnienia krwi stosuje się inne środki ludowe.
 Leczenie udaru niedokrwiennego za pomocą środków ludowej można przeprowadzić tylko w okresie rekonwalescencji
Leczenie udaru niedokrwiennego za pomocą środków ludowej można przeprowadzić tylko w okresie rekonwalescencji - Korzenie szczawiu końskiego są czyszczone i drobno siekane. Umieścić w pojemniku i zalać wódką (1:10). Lek podaje się w infuzji przez trzy tygodnie. Pij czterdzieści kropli trzy razy dziennie po jedzeniu.
- Wymieszaj zmiażdżone korzenie piwonii, sinicy i waleriany. 20 gramów powstałej kolekcji dodaje się do litra wody i gotuje przez pół godziny, nie na dużym ogniu. Pij dwa tygodnie przed pójściem spać po ½ szklanki.
- Sok żurawinowy miesza się z miodem kwiatowym (1:1). Przebieg leczenia wynosi dwa tygodnie. Pij dwie łyżeczki dziennie (rano i przed snem). Po dwóch tygodniach możesz powtórzyć przebieg przyjmowania leku.
Zaletą środków ludowej jest to, że nie mają one negatywnego wpływu na organizm. Ale efekt ich stosowania nie jest tak silny, aby wyeliminować skutki ataku bez przyjmowania leków.
Konsekwencje
Udar niedokrwienny prowadzi do poważnych uszkodzeń układów organizmu, dlatego nie da się uniknąć powikłań. Najbardziej niekorzystnym skutkiem jest śmierć ofiary. Osoby, którym udało się wytrzymać atak, mają dużo czasu na rehabilitację. Ponadto zmniejsza się ich oczekiwana długość życia. Ile ofiar AI żyje, nie ma dokładnych danych. Zbyt wiele czynników wpływa na ten okres. Ogromny wpływ ma wiek pacjenta, ogólny stan zdrowia oraz pojawiające się powikłania. Średnio około połowa ofiar nie żyje dłużej niż pięć lat. Najczęstszymi powikłaniami są: choroba zakrzepowo-zatorowa, obrzęk mózgu, zapalenie płuc i porażenie.
Wykształcenie: Wołgogradzki Państwowy Uniwersytet Medyczny Wykształcenie: Wyższe. Wydział: Lekarski.…


