Zawał mięśnia sercowego: przyczyny, pierwsze objawy, pomoc, terapia, rehabilitacja
Zawał mięśnia sercowego jest jedną z postaci, jaką jest martwica mięśnia sercowego, spowodowana ostrym zatrzymaniem krążenia wieńcowego na skutek uszkodzenia tętnic wieńcowych.
Choroby serca i naczyń nadal zajmują wiodącą pozycję pod względem liczby zgonów na świecie. Każdego roku miliony ludzi stykają się z taką czy inną manifestacją choroby niedokrwiennej serca – najczęstszej postaci uszkodzenia mięśnia sercowego, która ma wiele rodzajów, niezmiennie prowadząc do zakłócenia zwykłego trybu życia, niepełnosprawności i odebrania życia dużej liczba pacjentów. Jednym z najczęstszych objawów IHD jest zawał mięśnia sercowego (MI), jednocześnie jest on najczęstszą przyczyną zgonu u tych pacjentów, a kraje rozwinięte nie stanowią wyjątku.
Według statystyk w samych Stanach Zjednoczonych rocznie rejestruje się około miliona nowych przypadków zawału mięśnia sercowego, około jedna trzecia pacjentów umiera, przy czym około połowa zgonów miała miejsce w ciągu pierwszej godziny po wystąpieniu martwicy mięśnia sercowego. Coraz częściej wśród chorych są osoby pełnosprawne w młodym i dojrzałym wieku, a mężczyzn jest kilka razy więcej niż kobiet, choć do 70. roku życia różnica ta zanika. Wraz z wiekiem liczba pacjentów systematycznie wzrasta, wśród nich pojawia się coraz więcej kobiet.
Nie można jednak nie zauważyć pozytywnych tendencji związanych ze stopniowym spadkiem umieralności w związku z pojawianiem się nowych metod diagnostycznych, nowoczesnych metod leczenia, a także wzmożonej uwagi na te czynniki ryzyka rozwoju choroby, na które sami jesteśmy narażeni. w stanie zapobiec. Tym samym walka z paleniem tytoniu na szczeblu państwowym, propagowanie podstaw prozdrowotnych zachowań i stylu życia, rozwój sportu, kształtowanie społecznej odpowiedzialności za swoje zdrowie znacząco przyczyniają się do profilaktyki ostrych postaci choroby wieńcowej, w tym zawału mięśnia sercowego. zawał.
Przyczyny i czynniki ryzyka zawału mięśnia sercowego
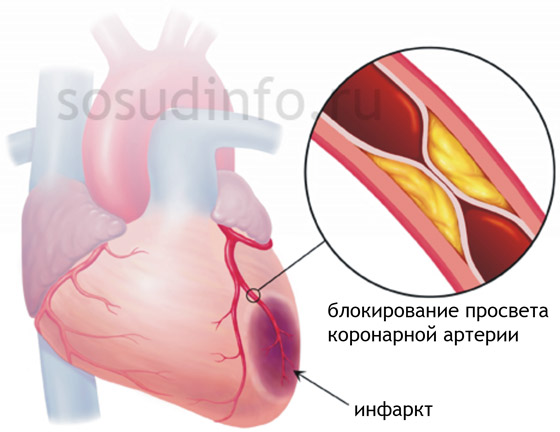
Zawał mięśnia sercowego to martwica (martwica) odcinka mięśnia sercowego spowodowana całkowitym ustaniem przepływu krwi przez tętnice wieńcowe. Przyczyny jego rozwoju są dobrze znane i opisane. Wynikiem różnych badań nad problemem choroby niedokrwiennej serca jest identyfikacja wielu czynników ryzyka, z których część nie zależy od nas, a inne można wykluczyć z naszego życia.
Jak wiadomo, dziedziczna predyspozycja odgrywa ważną rolę w rozwoju wielu chorób. Choroba niedokrwienna serca nie jest wyjątkiem. Tak więc obecność wśród krewnych pacjentów z IHD lub innymi objawami miażdżycy istotnie zwiększa ryzyko zawału mięśnia sercowego. bardzo niekorzystnym tłem są również różne zaburzenia metaboliczne, np.
Są też tzw modyfikowalne czynniki przyczyniając się do ostrej choroby niedokrwiennej serca. Innymi słowy, są to warunki, które można albo całkowicie wyeliminować, albo znacznie ograniczyć ich wpływ. Obecnie, dzięki dogłębnemu zrozumieniu mechanizmów rozwoju choroby, pojawieniu się nowoczesnych metod wczesnej diagnostyki, a także opracowaniu nowych leków, możliwe stało się radzenie sobie z zaburzeniami gospodarki lipidowej, utrzymanie prawidłowej wartości ciśnienia i wskaźnik.
Nie zapominajmy, że wykluczenie palenia tytoniu, nadużywania alkoholu, stresu, a także dobra kondycja fizyczna i utrzymanie odpowiedniej masy ciała znacznie zmniejszają ryzyko chorób układu krążenia w ogóle.
Przyczyny zawału serca są tradycyjnie podzielone na dwie grupy:
- Istotne zmiany miażdżycowe w tętnicach wieńcowych;
- Niemiażdżycowe zmiany w tętnicach wieńcowych serca.
Uszkodzenie i zapalenie wsierdzia jest obarczone występowaniem zakrzepów krwi i zespołu zakrzepowo-zatorowego, a zapalenie osierdzia z czasem doprowadzi do wzrostu tkanki łącznej w jamie serca. Jednocześnie zarasta jama osierdziowa i tworzy się tzw. „serce skorupowe”, a proces ten leży u podstaw powstawania w przyszłości ze względu na ograniczenie jego normalnej ruchomości.
Dzięki szybkiej i odpowiedniej opiece medycznej większość pacjentów, którzy przeżyli ostry zawał mięśnia sercowego, pozostaje przy życiu, aw ich sercu powstaje gęsta blizna. Jednak nikt nie jest odporny na powtarzające się epizody zatrzymania krążenia w tętnicach, nawet ci pacjenci, u których chirurgicznie przywrócono drożność naczyń serca (). W tych przypadkach, gdy z już uformowaną blizną pojawia się nowe ognisko martwicy, mówią o powtarzającym się zawale mięśnia sercowego.
Z reguły drugi atak serca kończy się śmiercią, ale dokładna liczba, którą pacjent jest w stanie znieść, nie została ustalona. W rzadkich przypadkach występują trzy przeniesione epizody martwicy serca.
Czasem można spotkać tzw nawracający zawał serca która występuje w okresie, gdy w sercu w miejscu przeniesienia ostrego tworzy się tkanka bliznowata. Ponieważ, jak wspomniano powyżej, „dojrzewanie” blizny zajmuje średnio 6-8 tygodni, w takich okresach możliwy jest nawrót. Ten rodzaj zawału serca jest bardzo niekorzystny i niebezpieczny dla rozwoju różnych powikłań śmiertelnych.
Czasami dochodzi do zdarzenia, którego przyczyną będzie zespół zakrzepowo-zatorowy z rozległą martwicą przezścienną z udziałem wsierdzia. Oznacza to, że skrzepy krwi utworzone w jamie lewej komory, gdy wewnętrzna wyściółka serca jest uszkodzona, wchodzą do aorty i jej gałęzi, które przenoszą krew do mózgu. Kiedy światło naczyń mózgowych jest zablokowane, dochodzi do martwicy (zawału) mózgu. W takich przypadkach martwica ta nie jest nazywana udarem, ponieważ jest powikłaniem i konsekwencją zawału mięśnia sercowego.
Odmiany zawału mięśnia sercowego
Do tej pory nie ma jednej ogólnie przyjętej klasyfikacji zawału serca. W klinice, w zależności od ilości niezbędnej pomocy, rokowania choroby i charakterystyki przebiegu, wyróżnia się następujące odmiany:

- makrofokalny zawał mięśnia sercowego - może być przezścienny, a nie przezścienny;
- Mały ogniskowy- śródścienny (w grubości mięśnia sercowego), podwsierdziowy (pod wsierdziem), podnasierdziowy (w obszarze mięśnia sercowego pod nasierdziem);
- Zawał mięśnia sercowego lewej komory (przedniej, wierzchołkowej, bocznej, przegrody itp.);
- zawał prawej komory;
- zawał mięśnia sercowego;
- Skomplikowane i nieskomplikowane;
- Typowe i nietypowe;
- Przedłużający się, nawracający, powtarzający się atak serca.
Ponadto przydziel okresy przepływu zawał mięśnia sercowego:
- Najostrzejszy;
- Pikantny;
- podostre;
- pozawałowe.
Objawy zawału serca
Objawy zawału serca są dość charakterystyczne iz reguły pozwalają podejrzewać go z dużym prawdopodobieństwem nawet w okres przedzawałowy rozwój choroby. Więc, pacjenci odczuwają bardziej długotrwały i intensywny ból zamostkowy, które są mniej podatne na leczenie nitrogliceryną, a czasami wcale nie ustępują. W Mogą wystąpić duszności, pocenie się, różne a nawet nudności. Jednocześnie pacjentom coraz trudniej jest tolerować nawet niewielki wysiłek fizyczny.
Jednocześnie charakterystyczny objawy elektrokardiograficzne zaburzenia krążenia w mięśniu sercowym, a stałe monitorowanie przez dzień lub dłużej jest szczególnie skuteczne w ich wykrywaniu ().

Najbardziej charakterystyczne objawy zawału serca pojawiają się w ostry okres kiedy w sercu pojawia się i rozszerza strefa martwicy. Okres ten trwa od pół godziny do dwóch godzin, a czasem dłużej. Istnieją czynniki, które wywołują rozwój ostrego okresu u osób predysponowanych ze zmianami miażdżycowymi tętnic wieńcowych:
- Nadmierna aktywność fizyczna;
- Silny stres;
- Operacje, urazy;
- Hipotermia lub przegrzanie.
Głównym objawem klinicznym martwicy w sercu jest ból, który jest bardzo intensywny. Pacjenci mogą go scharakteryzować jako pieczenie, ściskanie, uciskanie, „sztylet”. Bolesność ma lokalizację zamostkową, może być wyczuwalna po prawej i lewej stronie mostka, a czasami obejmuje przód klatki piersiowej. Charakterystyczne jest rozprzestrzenianie się (napromienianie) bólu w lewym ramieniu, łopatce, szyi, żuchwie.
U większości pacjentów zespół bólowy jest bardzo wyraźny, co powoduje również pewne objawy emocjonalne: uczucie lęku przed śmiercią, wyraźny niepokój lub apatię, a niekiedy podnieceniu towarzyszą halucynacje.
W przeciwieństwie do innych rodzajów choroby wieńcowej, bolesny atak podczas zawału serca trwa co najmniej 20-30 minut, a nitrogliceryna nie ma działania przeciwbólowego.
W sprzyjających okolicznościach w miejscu ogniska martwicy zaczyna tworzyć się tzw. tkanka ziarninowa, bogata w naczynia krwionośne i komórki fibroblastów tworzące włókna kolagenowe. Ten okres zawału mięśnia sercowego nazywa się podostre i utrzymuje się do 8 tygodni. Z reguły przebiega bezpiecznie, stan zaczyna się stabilizować, ból słabnie i ustępuje, a pacjent stopniowo przyzwyczaja się do tego, że doznał tak groźnego zjawiska.
W przyszłości w mięśniu sercowym w miejscu martwicy tworzy się gęsta blizna tkanki łącznej, serce przystosowuje się do nowych warunków pracy i pozawałowe wyznacza początek kolejnego okresu przebiegu choroby, trwającego do końca życia po zawale serca. Ci, którzy mieli zawał serca, czują się dobrze, ale następuje wznowienie bólu w okolicy serca i drgawki.
Dopóki serce jest w stanie zrekompensować swoją aktywność z powodu przerostu (przyrostu) pozostałych zdrowych kardiomiocytów, nie ma oznak jego niewydolności. Z biegiem czasu zdolności adaptacyjne mięśnia sercowego wyczerpują się i rozwija się niewydolność serca.
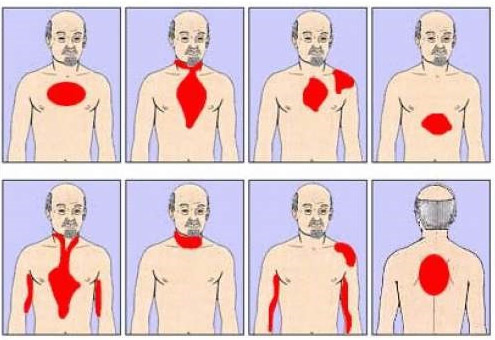
projekcje bólu w zawale mięśnia sercowego
Zdarza się, że rozpoznanie zawału serca znacznie komplikuje jego nietypowy przebieg. To charakteryzuje jego nietypowe formy:
- Brzuszny (żołądkowy) - charakteryzuje się bólem w nadbrzuszu, a nawet w całym jamie brzusznej, nudnościami, wymiotami. Czasami może mu towarzyszyć krwawienie z przewodu pokarmowego związane z rozwojem ostrych nadżerek i owrzodzeń. Tę formę zawału należy odróżnić od choroby wrzodowej żołądka i dwunastnicy, zapalenia pęcherzyka żółciowego, zapalenia trzustki;
- Postać astmatyczna - występuje przy atakach astmy, zimnym pocie;
- Postać obrzękowa - charakterystyczna dla masywnej martwicy z całkowitą niewydolnością serca, której towarzyszy zespół obrzękowy, duszność;
- Postać arytmiczna, w której zaburzenia rytmu stają się głównym objawem klinicznym MI;
- Postać mózgowa - towarzyszy jej zjawisko niedokrwienia mózgu i jest typowa dla pacjentów z ciężką miażdżycą naczyń krwionośnych zaopatrujących mózg;
- Wymazane i bezobjawowe formy;
- Postać obwodowa z atypową lokalizacją bólu (żuchwa, leworęczność itp.).
Wideo: niestandardowe objawy zawału serca
Rozpoznanie zawału mięśnia sercowego
Zwykle rozpoznanie zawału serca nie nastręcza znacznych trudności. Przede wszystkim należy dokładnie wyjaśnić dolegliwości pacjenta, zapytać go o naturę bólu, wyjaśnić okoliczności ataku i działanie nitrogliceryny.

Na egzaminie pacjent zauważa bladość skóry, objawy pocenia się, możliwa jest sinica (sinica).
Wiele informacji dadzą takie metody obiektywnych badań jak palpacja(czuć) i osłuchiwanie(słuchający). Więc, Na może być zidentyfikowany:
- Pulsacja w okolicy wierzchołka serca, strefa przedsercowa;
- Zwiększone tętno do 90 - 100 uderzeń na minutę;
Na osłuchiwaniu serca będą charakterystyczne:
- Wyciszenie pierwszego tonu;
- Cichy szmer skurczowy w koniuszku serca;
- Możliwy jest rytm galopowy (pojawienie się trzeciego tonu z powodu dysfunkcji lewej komory);
- Czasami słychać ton IV, który jest związany z rozciąganiem mięśnia dotkniętej komory lub z naruszeniem impulsu z przedsionków;
- Być może skurczowe „mruczenie kota” z powodu powrotu krwi z lewej komory do przedsionka z patologią mięśni brodawkowatych lub rozciągnięciem jamy komorowej.
U zdecydowanej większości pacjentów z makroogniskową postacią zawału serca występuje tendencja do obniżania ciśnienia tętniczego, które w sprzyjających warunkach może ulec normalizacji w ciągu najbliższych 2-3 tygodni.
Charakterystycznym objawem martwicy serca jest również wzrost temperatury ciała. Z reguły jej wartości nie przekraczają 38 ºС, a gorączka utrzymuje się około tygodnia. Warto zauważyć, że u młodszych pacjentów oraz u pacjentów z rozległym zawałem mięśnia sercowego wzrost temperatury ciała jest dłuższy i bardziej znaczący niż w małych ogniskach zawału iu pacjentów w podeszłym wieku.
Oprócz fizycznego, ważne metody laboratoryjne rozpoznanie MI. Tak więc w badaniu krwi możliwe są następujące zmiany:
- Wzrost poziomu leukocytów () wiąże się z pojawieniem się odczynowego zapalenia w ognisku martwicy mięśnia sercowego, utrzymuje się około tygodnia;
- - związane ze wzrostem stężenia we krwi białek, takich jak fibrynogen, immunoglobuliny itp.; maksimum przypada na 8-12 dzień od początku choroby, a liczby ESR wracają do normy po 3-4 tygodniach;
- Pojawienie się tak zwanych „biochemicznych objawów stanu zapalnego” - wzrost stężenia fibrynogenu, seromukoidu itp.;
- Pojawienie się biochemicznych markerów martwicy (śmierci) kardiomiocytów - składników komórkowych, które dostają się do krwioobiegu po ich zniszczeniu (troponiny i inne).
Trudno przecenić znaczenie (EKG) w diagnostyce zawału mięśnia sercowego. Być może ta metoda pozostaje jedną z najważniejszych. EKG jest dostępne, łatwe do wykonania, można je zarejestrować nawet w domu, a jednocześnie dostarcza dużej ilości informacji: wskazuje lokalizację, głębokość, występowanie zawału serca, obecność powikłań (np. arytmie). Wraz z rozwojem niedokrwienia wskazane jest wielokrotne rejestrowanie EKG z porównaniem i dynamiczną obserwacją.
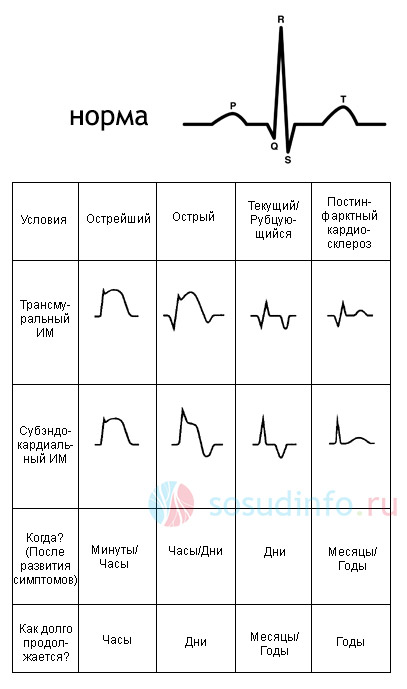
tabela: prywatne formy zawału w EKG
Oznaki EKG ostrej fazy martwicy serca:
- obecność patologicznego załamka Q, który jest głównym objawem martwicy tkanki mięśniowej;
- zmniejszenie wielkości fali R z powodu zmniejszenia funkcji skurczowej komór i przewodzenia impulsów wzdłuż włókien nerwowych;
- kopulaste przemieszczenie odcinka ST w górę od izolinii na skutek rozprzestrzeniania się ogniska zawału ze strefy podwsierdziowej do podnasierdziowej (zmiana przezścienna);
- Powstawanie fali T.
Dzięki typowym zmianom w kardiogramie możliwe jest ustalenie stadium rozwoju martwicy w sercu i dokładne określenie jego lokalizacji. Oczywiście jest mało prawdopodobne, aby możliwe było samodzielne rozszyfrowanie danych kardiogramu bez wykształcenia medycznego, ale lekarze zespołów pogotowia ratunkowego, kardiolodzy i terapeuci mogą łatwo ustalić nie tylko obecność zawału serca, ale także inne zaburzenia mięśnia sercowego i.
Oprócz tych metod, do diagnozy zawału mięśnia sercowego stosuje się (pozwala określić lokalną kurczliwość mięśnia sercowego), , rezonans magnetyczny i (pomaga ocenić wielkość serca, jego jam, zidentyfikować zakrzepy wewnątrzsercowe).
Wideo: wykład na temat diagnostyki i klasyfikacji zawałów serca
Powikłania zawału mięśnia sercowego
Zawał mięśnia sercowego sam w sobie stanowi zagrożenie dla życia, a poprzez swoje powikłania. Większość osób, które ją przeszły, ma pewne zaburzenia czynności serca, związane przede wszystkim ze zmianami przewodzenia i rytmu. Tak więc w pierwszym dniu po wystąpieniu choroby nawet 95% pacjentów ma arytmie. Ciężkie arytmie w masywnych atakach serca mogą szybko doprowadzić do niewydolności serca. Możliwe, że zespół zakrzepowo-zatorowy powoduje również wiele problemów zarówno dla lekarzy, jak i ich pacjentów. Terminowa pomoc w takich sytuacjach pomoże pacjentowi im zapobiec.
Najczęstsze i najgroźniejsze powikłania zawału mięśnia sercowego:
- Zaburzenia rytmu serca (tachykardia itp.);
- Ostra niewydolność serca (z masywnymi zawałami serca, blokami przedsionkowo-komorowymi) – możliwy jest rozwój ostrej niewydolności lewokomorowej z objawami i zagrażającym życiu obrzękiem pęcherzyków płucnych;
- - skrajny stopień niewydolności serca z gwałtownym spadkiem ciśnienia krwi i upośledzonym dopływem krwi do wszystkich narządów i tkanek, w tym ważnych dla życia;
- Pęknięcie serca jest najpoważniejszym i śmiertelnym powikłaniem, któremu towarzyszy uwolnienie krwi do jamy osierdziowej i gwałtowne ustanie czynności serca i hemodynamiki;
- (wypukłość mięśnia sercowego w ognisku martwicy);
- Zapalenie osierdzia - zapalenie zewnętrznej warstwy ściany serca w zawałach przezściennych, podnasierdziowych, któremu towarzyszy stały ból w okolicy serca;
- Zespół zakrzepowo-zatorowy - w obecności zakrzepu w strefie zawału, w tętniaku lewej komory, z przedłużonym leżeniem w łóżku.
Większość śmiertelnych powikłań występuje we wczesnym okresie pozawałowym, dlatego bardzo ważna jest uważna i stała obserwacja pacjenta w warunkach szpitalnych. Konsekwencją rozległego zawału serca jest makroogniskowa miażdżyca pozawałowa (masywna blizna, która zastąpiła miejsce martwego mięśnia sercowego) oraz różne zaburzenia rytmu serca.
Z czasem, gdy zdolność serca do utrzymania odpowiedniego przepływu krwi w narządach i tkankach ulega wyczerpaniu, pojawia się zastoinowa (przewlekła) niewydolność serca. Tacy pacjenci będą cierpieć na obrzęki, narzekać na osłabienie, duszności, ból i przerwy w pracy serca. Narastającej przewlekłej niewydolności krążenia towarzyszy nieodwracalna dysfunkcja narządów wewnętrznych, gromadzenie się płynu w jamie brzusznej, opłucnej i osierdziu. Taka dekompensacja czynności serca ostatecznie doprowadzi do śmierci pacjentów.
Zasady leczenia zawału mięśnia sercowego
Opieka w nagłych wypadkach nad chorym z zawałem mięśnia sercowego powinna być udzielona jak najszybciej od momentu jego rozwoju., ponieważ opóźnienie może prowadzić do rozwoju nieodwracalnych zmian w hemodynamice i nagłej śmierci. Ważne jest, aby w pobliżu był ktoś, kto może przynajmniej wezwać karetkę. Jeśli masz szczęście i w pobliżu jest lekarz, jego wykwalifikowany udział może pomóc uniknąć poważnych komplikacji.

Zasady pomocy pacjentom z zawałem serca sprowadzają się do stopniowego dostarczania środków terapeutycznych:
- Etap przedszpitalny - zapewnia transport pacjenta i zapewnienie niezbędnych środków przez zespół pogotowia ratunkowego;
- Na etapie szpitalnym kontynuowane jest utrzymanie podstawowych funkcji organizmu, profilaktyka i kontrola zakrzepicy, zaburzeń rytmu serca i innych powikłań na oddziałach intensywnej terapii szpitala;
- Etap działań rehabilitacyjnych - w specjalistycznych sanatoriach dla pacjentów kardiologicznych;
- Etap obserwacji ambulatoryjnej i leczenia ambulatoryjnego realizowany jest w poliklinikach i ośrodkach kardiologicznych.
Pierwszej pomocy można udzielić pod presją czasu i poza szpitalem. Dobrze, jeśli istnieje możliwość wezwania specjalistycznej brygady karetki pogotowia ratunkowego, która jest wyposażona w niezbędne dla takich pacjentów leki, rozrusznik serca, sprzęt do resuscytacji. W przeciwnym razie konieczne jest wezwanie liniowej brygady pogotowia ratunkowego. Teraz prawie wszyscy mają przenośne urządzenia EKG, które umożliwiają postawienie dość dokładnej diagnozy i rozpoczęcie leczenia w krótkim czasie.
Główne zasady opieki przed przybyciem do szpitala to odpowiednie uśmierzanie bólu i zapobieganie zakrzepicy. W takim przypadku zastosuj:
- pod językiem;
- Wprowadzenie leków przeciwbólowych (promedol, morfina);
- aspiryna lub heparyna;
- W razie potrzeby leki antyarytmiczne.
Wideo: pierwsza pomoc w zawale mięśnia sercowego
Na etapie leczenia szpitalnego ciągłe działania mające na celu utrzymanie funkcji układu sercowo-naczyniowego. Najważniejszym z nich jest eliminacja bólu. Narkotyczne środki przeciwbólowe (morfina, promedol, omnopon) są stosowane jako środki przeciwbólowe, w razie potrzeby (wyraźne podniecenie, strach) przepisywane są również środki uspokajające (relanium).
To ma duże znaczenie. Za jego pomocą przeprowadza się lizę (rozpuszczanie) zakrzepu w tętnicach wieńcowych i małych mięśnia sercowego z przywróceniem przepływu krwi. Ogranicza to również wielkość ogniska martwicy, co poprawia późniejsze rokowanie i zmniejsza śmiertelność. Spośród leków o działaniu trombolitycznym najczęściej stosuje się fibrynolizynę, streptokinazę, alteplazę itp. Dodatkowym środkiem przeciwzakrzepowym jest heparyna, co zapobiega zakrzepicy w przyszłości i zapobiega powikłaniom zakrzepowo-zatorowym.
Ważne jest, aby leczenie trombolityczne rozpocząć jak najwcześniej, najlepiej w ciągu pierwszych 6 godzin od wystąpienia zawału serca, co znacznie zwiększa prawdopodobieństwo korzystnego wyniku dzięki przywróceniu przepływu wieńcowego.
Wraz z rozwojem arytmii są przypisywane leki antyarytmiczne, aby ograniczyć strefę martwicy, rozładować serce, a także w celach kardioprotekcyjnych, przepisuje się (propranolol, atenolol), azotany (nitrogliceryna dożylnie), witaminy (witamina E, nikotynian ksantynolu). 
Opieka wspomagająca po zawale serca może trwać do końca życia, jej kierunki:
- Utrzymanie normalnego poziomu ciśnienia krwi;
- Walcz z arytmiami;
- Zapobieganie zakrzepicy.
Należy pamiętać, że tylko terminowe i odpowiednie leczenie farmakologiczne może uratować życie pacjenta, dlatego leczenie ziołami w żadnym wypadku nie zastąpi możliwości nowoczesnej farmakoterapii. Na etapie rehabilitacji w połączeniu z leczeniem wspomagającym jest całkiem jako uzupełnienie można przyjmować różne wywary ziołowe. Tak więc w okresie pozawałowym można stosować serdecznik, głóg, aloes, nagietek, które mają działanie tonizujące i uspokajające.
Dieta i rehabilitacja
Ważną rolę odgrywa żywienie pacjentów z zawałem mięśnia sercowego. Zatem na oddziale intensywnej terapii w ostrym okresie przebiegu choroby konieczne jest zapewnienie takiego pożywienia, które nie będzie obciążać serca i naczyń krwionośnych. Dozwolone jest lekkostrawne, nieszorstkie jedzenie, przyjmowane 5-6 razy dziennie w małych porcjach. Zalecane są różne płatki zbożowe, kefir, soki, suszone owoce. W miarę poprawy stanu pacjenta dietę można rozszerzać, jednak warto pamiętać, że przeciwwskazane są tłuste, smażone i wysokokaloryczne potrawy, które przyczyniają się do zaburzeń gospodarki tłuszczowej i węglowodanowej wraz z rozwojem miażdżycy.
W diecie po zawale konieczne jest włączenie produktów wspomagających wypróżnienia (śliwki, suszone morele, buraki).
Rehabilitacja obejmuje stopniowe rozszerzanie aktywności pacjenta, a zgodnie ze współczesnymi koncepcjami im szybciej nadejdzie, tym korzystniejsza będzie dalsza prognoza. Wczesna aktywność to zapobieganie zatorom w płucach, zanikowi mięśni, osteoporozie i innym powikłaniom. Ważna jest również rehabilitacja ruchowa po zawale serca, która obejmuje fizjoterapię, spacery.
Przy zadowalającym stanie pacjenta i braku przeciwwskazań możliwy jest dalszy powrót do zdrowia w sanatoriach kardiologicznych.
Warunki niepełnosprawności po zawale serca ustalane są indywidualnie, w zależności od ciężkości przebiegu i obecności powikłań. Niepełnosprawność osiąga znaczne rozmiary i jest to tym bardziej smutne, że cierpi coraz więcej młodych i sprawnych fizycznie populacji. Pacjenci będą zdolni do pracy, jeśli ich praca nie będzie związana z silnym stresem fizycznym lub psychoemocjonalnym, a ich stan ogólny będzie zadowalający.