Кардиохирург
Высшее образование:
Кардиохирург
Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования - Специалист
Дополнительное образование:
Сертификационный цикл по программе «Клиническая кардиология»
Московская медицинская академия им. И.М. Сеченова
Не всем людям без медицинского образования известны врожденные пороки сердца. Данная патология часто выявляется в детском возрасте и трудно поддается лечению. Медикаментозная терапия в данной ситуации малоэффективна. Многие дети с подобной патологией становятся инвалидами.
Пороки сердца от рождения
Классификация врожденных пороков известна каждому опытному кардиологу. Это большая группа заболеваний, при которых поражаются различные структуры сердца и кровеносные сосуды. Распространенность данной врожденной патологии среди детей составляет около 1%. Некоторые пороки несовместимы с жизнью.
В кардиологии часто различные заболевания сочетаются между собой. Врожденные и приобретенные пороки сердца ухудшают качество жизни человека. Выделяют следующие типы пороков:
- сопровождающиеся усилением кровотока в легких;
- с нормальным кровотоком в малом круге;
- со сниженным кровоснабжением легочной ткани;
- комбинированные.

Имеется классификация, основанная на наличии цианоза. В нее входят врожденные пороки сердца «синего» типа и «белого». Наиболее часто выявляются следующие заболевания:
- открытый Боталлов проток;
- коарктация аорты;
- тетрада Фалло;
- атрезия клапанов;
- дефект межжелудочковой и межпредсердной перегородок;
- сужение просвета аорты;
- стеноз легочной артерии.
Основные этиологические факторы
При врожденных пороках сердца причины бывают различными. Наибольшее значение имеют следующие этиологические факторы:
- хромосомные нарушения;
- генные мутации;
- перенесенные вирусные инфекции матери во время вынашивания малыша;
- поражение ребенка вирусом краснухи;
- алкогольный синдром;
- воздействие химикатов (тяжелых металлов, пестицидов, спирта);
- облучение;
- вдыхание загрязненного воздуха;
- употребление некачественной воды;
- вредные профессиональные факторы;
- прием токсичных лекарств во время вынашивания плода.
Причины возникновения пороков сердца часто кроются во внешних факторах. Для будущего малыша опасны такие заболевания, как ветряная оспа, герпес, гепатит, токсоплазмоз, краснуха, сифилис, туберкулез, ВИЧ-инфекция. Тератогенный эффект оказывают наркотические препараты (амфетамины).

Неблагоприятно сказывается на формировании плода курение матери. Врожденные пороки развития чаще диагностируется у тех детей, которые родились от матерей с сахарным диабетом. Факторами риска являются:
- курение;
- алкогольная зависимость;
- пожилой возраст отца и матери;
- прием антибиотиков в 1 и 3 триместрах;
- наличие токсикоза в анамнезе;
- прием гормональных препаратов.
Наиболее часто выявляется такая патология, как открытый артериальный проток и ДМЖП.
Открытие артериального протока
Во внутриутробном развитии сердечно-сосудистая система ребенка имеет свои особенности. Примером является открытый артериальный проток. Это соустье, соединяющее легочную артерию и аорту. В норме этот проток зарастает в течение 2 месяцев после родов. При нарушении развития ребенка этого не происходит. Открытый артериальный проток (ОАП) сохраняется.
У каждого врача имеется презентация по врожденным порокам сердца. Там должно быть указано, что данная патология встречается довольно часто. У мальчиков ОАП диагностируется реже. Его доля в общей структуре врожденных аномалий составляет около 10%. Болезнь сочетается с другой патологией — коарктацией аорты, сужением сосудов или тетрадой Фалло.
Этот сердечный недуг чаще обнаруживается у недоношенных малышей. После родов он приводит к отставанию в физическом развитии. У детей с весом менее 1 кг открытый артериальный проток (ОАП) диагностируется в 80% случаев. Факторами риска являются:
- асфиксия во время родов;
- отягощенная наследственность;
- проживание родителей в высокогорье;
- проведение оксигенотерапии.
Это заболевание относится к порокам «бледного» типа. Данная патология имеет свой код в МКБ-10. ОАП характеризуется сбросом богатой кислородом крови из аорты в легочную артерию. Это становится причиной гипертензии, что приводит к повышению нагрузки на сердце. Так развиваются гипертрофия и дилатация левых отделов.
Открытый артериальный проток (ОАП) протекает в 3 стадии. Наиболее опасна 1 степень. При ней возможен летальный исход. 2 стадия наблюдается в возрасте от 2 до 20 лет. На этом этапе выявляются перегрузка правого желудочка сердца и увеличение ОЦК в системе малого круга кровообращения. На 3 стадии в легких развиваются склеротические изменения.

Нужно знать не только причины возникновения врожденных пороков сердца, но и их симптомы. При открытом протоке возможны следующие признаки:
- бледность или цианоз кожи;
- нарушение сосания;
- крик;
- натуживание;
- плохая прибавка в весе;
- отставание в развитии;
- частые болезни органов дыхания;
- одышка при физической нагрузке;
- нарушение сердечного ритма.
К осложнениям относятся развитие сосудистой недостаточности и воспаление эндокарда. У многих больных симптомы отсутствуют.
При ВПС двустворчатый, аортальный клапаны тоже могут поражаться. Это опасная патология, требующая операции. Аортальный клапан располагается между левым желудочком и аортой. Его створка смыкается, преграждая путь обратному забросу крови. При пороке этот процесс нарушается. Часть крови устремляется обратно в левый желудочек.
Его переполнение становится причиной застоя крови в малом круге. Хорошая презентация на данную тему гласит, что в основе гемодинамических нарушений лежат следующие изменения:
- врожденная нехватка одной створки;
- провисание клапана;
- разный размер створок;
- недоразвитие;
- наличие патологического отверстия.

Этот кардиологический порок бывает как врожденным, так и приобретенным. В первом случае чаще всего нарушения незначительны, но если не лечить человека, то возможны осложнения. При этом врожденном пороке сердца симптомы включают боль в груди, чувство сердцебиения, отеки конечностей, одышку, шум в ушах, периодические обмороки, головокружение.
Нарушается функция головного мозга. Объективными признаками недостаточности аортального клапана являются:
- бледность кожи;
- пульсация сонных артерий;
- сужение зрачков;
- выпячивание грудной клетки;
- увеличение границ сердца;
- патологические сердечные шумы;
- ускорение ЧСС;
- увеличение пульсового давления.
Все эти симптомы появляются в том случае, если 20-30% крови возвращается обратно в желудочек. Врожденные пороки развития могут проявиться с раннего детства или через 10-20 лет, когда сердце не может компенсировать нарушения гемодинамики.
Стеноз и атрезия аорты
В группе врожденных пороков сердца классификация выделяет коарктацию аорты. Данный сосуд является самым крупным. В нем выделяют восходящую и нисходящую части, а также дугу. В группе ВПС коарктация аорты встречается часто. При этой патологии наблюдается сужение просвета или атрезия (зарастание) сосуда. В процесс вовлекается перешеек аорты.
Данная аномалия проявляется у малышей. Доля этого порока в общей структуре кардиологической детской патологии составляет около 7%. Наиболее часто сужение наблюдается в зоне конечной части дуги аорты. Стеноз по форме напоминает песочные часы. Длина суженного участка нередко достигает 5-10 см. Данная патология часто приводит к атеросклерозу.
Коарктация становится причиной гипертрофии левого желудочка, увеличения ударного объема сердца и расширения восходящего отдела аорты. Образуются коллатерали (обходная сеть сосудов). Со временем они истончаются, что приводит к образованию аневризм. Возможно поражение головного мозга. Нужно знать не только то, что такое коарктация аорты, но и как она проявляется.

При данном пороке выявляются следующие клинические признаки:
- увеличение веса;
- задержка роста;
- одышка;
- признаки отека легких;
- снижение зрения;
- головная боль;
- головокружение;
- кровохарканье;
- носовые кровотечения;
- судороги;
- боль в животе.
Клиническая картина определяется периодом развития коарктации. В стадии декомпенсации развивается тяжелая сердечная недостаточность. Высок процент летальных исходов. Чаще всего это наблюдается в возрасте 20-40 лет. При нарушении функции головного мозга ярко выражена неврологическая симптоматика. К ней относятся зябкость конечностей, головная боль, обмороки, судороги, хромота.
Тетрада и триада Фалло
Врожденные пороки сердца у взрослых и детей включают триаду Фалло. Это комбинированный порок, в который входят:
- дефект перегородки между предсердиями;
- сужение легочной артерии;
- гипертрофия правого желудочка.
Причиной является нарушение эмбриогенеза в 1 триместре беременности. Именно в этот период формируется сердце. Симптоматика обусловлена преимущественно сужением легочной артерии. Это крупный сосуд, отходящий от правого желудочка сердца. Он парный. Им начинается большой круг кровообращения.
При выраженном стенозе происходит перегрузка правого желудочка. Увеличивается давление в полости правого предсердия. Возникают следующие нарушения:
- недостаточность трехстворчатого клапана;
- снижение минутного объема крови в малом круге;
- увеличение минутного объема в большом круге;
- уменьшение насыщения крови кислородом.

Как и другие врожденные пороки развития, триада Фалло в раннем возрасте протекает скрыто. Частым признаком является быстрая утомляемость. Наряду с триадой нередко развивается тетрада Фалло. Она включает стеноз легочной артерии, изменение положения аорты (декстропозицию), гипертрофию правого желудочка и ДМЖП.
Тетрада Фалло относится к группе цианотических («синих») пороков. Ее доля составляет 7-10%. Данная патология названа в честь французского врача. Этот недуг формируется на 1-2 месяце внутриутробного развития. Тетрада Фалло часто сочетается с аномалиями ушных раковин, олигофренией, пороками внутренних органов, карликовостью.
На ранних стадиях симптомы неспецифичны. Позже тетрада Фалло приводит к дисфункции головного мозга и других жизненно важных органов. Возможно развитие гипоксической комы и парезов. Маленькие дети часто страдают от инфекционных заболеваний. Основным проявлением порока является цианотические приступы, сопровождающиеся одышкой.
План обследования больных
Лечение врожденных пороков сердца проводится после исключения других (приобретенных) заболеваний. Любая качественная презентация гласит, что для выявления болезни требуются следующие исследования:
- выслушивание сердца;
- перкуссия;
- электрокардиография;
- рентгенологическое исследование;
- регистрация звуковых сигналов;
- холтеровское мониторирование;
- коронарография;
- зондирование полостей.

Диагноз ВПС ставится на основании результатов инструментальных исследований. При врожденных аномалиях изменения самые различные. При тетраде Фалло выявляются следующие признаки:
- симптом «барабанных палочек» и «часовых стекол»;
- сердечный горб;
- грубый шум в области 2-3 межреберья слева от грудины;
- ослабление 2 тона в области легочной артерии;
- отклонение электрической оси сердца вправо;
- расширение границ органа;
- повышение давления в правом желудочке.
Основными диагностическими критериями открытого артериального протока являются увеличение границ миокарда, изменение его формы, одновременное заполнение контрастом аорты и легочной артерии, проявления гипертензии. При подозрении на врожденные пороки развития обязательно оценивается работа головного мозга. Большую информативность имеют такие исследования, как компьютерная и магнитно-резонансная томографии. Оцениваются клапаны (двухстворчатый, трикуспидальный, аортальный и пульмональный).
Лечебная тактика при врожденных пороках
Если имеются «синие» или «белые» пороки сердца, то требуется радикальное или консервативное лечение. При обнаружении открытого артериального протока у недоношенного малыша необходимо использование ингибиторов синтеза простагландина. Это позволяет ускорить зарастание соустья. Если подобная терапия не дает эффекта, то после 3 недель от роду можно проводить операцию.
Она бывает открытой и эндоваскулярной. Прогноз при врожденных и приобретенных пороках сердца определяется степенью выраженности нарушений гемодинамики. При выявлении у человека тетрады Фалло эффективно только хирургическое лечение. Все больные госпитализируются. При развитии цианотических приступов используются:
- оксигенотерапия;
- введение инфузионных растворов;
- Эуфиллин.
В тяжелых случаях накладывают анастомоз. Нередко организуются паллиативные операции. Осуществляется шунтирование. Наиболее радикальной и эффективной мерой является проведение пластики дефекта межжелудочковой перегородки. Обязательно восстанавливается проходимость легочной артерии.
При обнаружении врожденной коарктации аорты операция должна проводиться в ранние сроки. В случае развития критического порока хирургическое лечение показано в возрасте ребенка до 1 года. В случае необратимой легочной гипертензии операция не проводится. Наиболее часто применяются следующие виды хирургических вмешательств:
- пластическая реконструкция аорты;
- резекция с последующим протезированием;
- формирование обходных анастомозов.
Таким образом, врожденные аномалии сердца могут проявляться как в детском возрасте, так и позже. Некоторые заболевания требуют радикального лечения.
Из этой статьи вы узнаете: какие бывают болезни сердца (врожденные и приобретенные). Их причины, симптомы и методы лечения (медикаментозные и хирургические).
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 29.05.2019
Сердечно-сосудистые заболевания – одна из основных причин смерти. Российская статистика говорит о том, что около 55 % всех умерших граждан пострадали именно от болезней этой группы.
Поэтому знать признаки кардиологических патологий важно для каждого, чтобы вовремя выявить заболевание и немедленно начать лечение.
Не менее важно и проходить профилактический осмотр у кардиолога не реже раза в 2 года, а с 60 лет – каждый год.
Болезни сердца список имеют обширный, он представлен в содержании. Их намного легче вылечить, если диагностировать на начальной стадии. Некоторые из них лечатся полностью, другие – нет, но в любом случае, если начать терапию на ранней стадии, можно избежать дальнейшего развития патологии, осложнений и уменьшить риск смерти.
Ишемическая болезнь сердца (ИБС)
Это патология, при которой наблюдается недостаточное кровоснабжение миокарда. Причина – атеросклероз или тромбоз коронарных артерий.

Классификация ИБС
Об остром коронарном синдроме стоит поговорить отдельно. Его признак – длительный (более 15 минут) приступ боли в груди. Этот термин не обозначает отдельную болезнь, а используется тогда, когда по симптомам и ЭКГ невозможно отличить инфаркт миокарда от . Пациенту ставят предварительный диагноз «острый коронарный синдром» и незамедлительно начинают тромболитическую терапию, которая нужна при любой острой форме ИБС. Окончательный диагноз ставят после анализа крови на маркеры инфаркта: сердечный тропонин T и сердечный тропонин 1. Если их уровень повышен, у пациента был некроз миокарда.
Симптомы ИБС
Признак стенокардии – приступы жгучей, сдавливающей боли за грудиной. Иногда боль отдает в левую сторону, в различные части тела: лопатку, плечо, руку, шею, челюсть. Реже болевые ощущения локализуются в эпигастрии, поэтому пациенты могут думать, что у них проблемы с желудком, а не с сердцем.
При стабильной стенокардии приступы провоцируются физической активностью. В зависимости от функционального класса стенокардии (далее – ФК), боль может быть вызвана нагрузкой различной интенсивности.
| 1 ФК | Пациент хорошо переносит ежедневные нагрузки, такие как продолжительная ходьба, легкий бег, поднятие по ступенькам и т. д. Приступы боли возникают только во время высокоинтенсивной физической активности: быстрого бега, неоднократного поднятия тяжестей, занятий спортом и т. п. |
|---|---|
| 2 ФК | Приступ может появиться после ходьбы далее чем на 0,5 км (7–8 минут без остановки) или подъема по ступенькам выше чем на 2 этаж. |
| 3 ФК | Физическая активность человека значительно ограничена: спровоцировать приступ может ходьба пешком на 100–500 м или поднятие на 2 этаж. |
| 4 ФК | Приступы провоцирует даже малейшая физическая активность: ходьба менее чем на 100 м (например, передвижение по дому). |

Нестабильная стенокардия отличается от стабильной тем, что приступы становятся более частыми, начинают появляться в состоянии покоя, могут длиться дольше – 10–30 минут.
Кардиосклероз проявляется болями в груди, одышкой, утомляемостью, отеками, нарушениями ритма.
Согласно статистике, около 30 % больных умирают от этой болезни сердца в течение суток, так и не обратившись к врачу. Поэтому внимательно изучите все признаки ИМ, чтобы вовремя вызвать скорую.
Симптомы ИМ
| Форма | Признаки |
|---|---|
| Ангинозная – самая типичная | Давящая, жгучая боль в груди, иногда отдающая в левое плечо, руку, лопатку, левую часть лица.
Боль длится от 15 минут (иногда даже сутки). Не снимается Нитроглицерином. Анальгетики только на время ее ослабляют. Другие симптомы: одышка, аритмии. |
| Астматическая | Развивается приступ сердечной астмы, вызванный острой недостаточностью левого желудочка.
Основные признаки: ощущение удушья, нехватки воздуха, паника. Дополнительные: синюшность слизистых оболочек и кожи, ускоренное сердцебиение. |
| Аритмическая | Высокая ЧСС, пониженное давление, головокружение, возможен обморок. |
| Абдоминальная | Боль вверху живота, которая отдает в лопатки, тошнота, рвота. Часто даже врачи сначала путают с заболеваниями ЖКТ. |
| Цереброваскулярная | Головокружение или обморок, рвота, онемение руки или ноги. По клинической картине такой ИМ похож на ишемический инсульт. |
| Малосимптомная | Интенсивность и продолжительность болей такая же, как и при обычном . Может быть легкая одышка. Отличительный признак боли – не помогает таблетка Нитроглицерина. |

Лечение ИБС
| Стабильная стенокардия | Снятие приступа – Нитроглицерин.
Долгосрочная терапия: Аспирин, бета-адреноблокаторы, статины, ингибиторы АПФ. |
|---|---|
| Нестабильная стенокардия | Неотложная помощь: вызвать скорую при появлении приступа большей интенсивности, чем обычно, а также дать больному таблетку Аспирина и по таблетке Нитроглицерина каждые 5 минут 3 раза.
В больнице пациенту будут давать антагонисты кальция (Верапамил, Дилтиазем) и Аспирин. Последний нужно будет принимать на постоянной основе. |
| Инфаркт миокарда | Неотложная помощь: немедленный вызов врача, 2 таблетки Аспирина, Нитроглицерин под язык (до 3 таблеток с интервалом в 5 минут).
Врачи по приезде сразу же начнут такое лечение: сделают ингаляцию кислорода, введут раствор морфина, если Нитроглицерин не снял боль, введут Гепарин для разжижения крови. Дальнейшее лечение: устранение болей с помощью внутривенного введения Нитроглицерина или наркотических анальгетиков; препятствие дальнейшему некрозу ткани миокарда с помощью тромболитиков, нитратов и бета-адреноблокаторов; постоянный прием Аспирина. Восстанавливают кровообращение в сердце с помощью таких хирургических операций: коронарная ангиопластика, стентирование, . |
| Кардиосклероз | Пациенту выписывают нитраты, сердечные гликозиды, ингибиторы АПФ или бета-адреноблокаторы, Аспирин, диуретики. |

Хроническая сердечная недостаточность
Это состояние сердца, при котором оно неспособно полноценно перекачивать кровь по организму. Причина – болезни сердца и сосудов (врожденные или приобретенные пороки, ИБС, воспаления, атеросклероз, гипертония и т. д.).

В России от ХСН страдает более 5 млн человек.
Стадии ХСН и их симптомы:
- 1 – начальная. Это легкая недостаточность левого желудочка, не приводящая к нарушениям гемодинамики (кровообращения). Симптомы отсутствуют.
- Стадия 2А. Нарушение кровообращения в одном из кругов (чаще – малом), увеличение левого желудочка. Признаки: одышка и сердцебиение при небольшой физической нагрузке, синюшность слизистых оболочек, сухой кашель, отеки ног.
- Стадия 2Б. Нарушена гемодинамика в обоих кругах. Камеры сердца подвергаются гипертрофии или дилатации. Признаки: одышка в покое, ноющие боли в грудной клетке, синий оттенок слизистых и кожи, аритмии, кашель, сердечная астма, отеки конечностей, живота, увеличение печени.
- 3 стадия. Сильные нарушения кровообращения. Необратимые изменения в сердце, легких, сосудах, почках. Усиливаются все признаки, характерные для стадии 2Б, присоединяются симптомы поражения внутренних органов. Лечение уже неэффективно.

Лечение
В первую очередь необходима терапия основного заболевания.
Также проводится симптоматическое медикаментозное лечение. Пациенту назначают:
- Ингибиторы АПФ, бета-адреноблокаторы или антагонисты альдостерона – для снижения АД и профилактики дальнейшего прогрессирования заболевания сердца.
- Диуретики – для устранения отеков.
- Сердечные гликозиды – для лечения аритмий и улучшения работоспособности миокарда.
Пороки клапанов
Есть две типичные разновидности патологий клапанов: стеноз и недостаточность. При стенозе просвет клапана сужен, что затрудняет перекачивание крови. А при недостаточности клапан, наоборот, не закрывается до конца, что приводит к оттоку крови в обратном направлении.

Чаще такие пороки сердечных клапанов – приобретенные. Появляются на фоне хронических заболеваний (например, ИБС), перенесенных воспалений или неправильного образа жизни.
Больше всего подвержены заболеваниям аортальный и митральный клапаны.
Симптомы и лечение самых распространенных болезней клапанов:
| Название | Симптомы | Лечение |
|---|---|---|
| Аортальный стеноз | На начальной стадии протекает без признаков, поэтому очень важно регулярно проходить профилактическое обследование сердца.
На тяжелой стадии появляются приступы стенокардии, обмороки при физических нагрузках, бледность кожи, пониженное систолическое АД. |
Медикаментозное лечение симптомов ( , возникшей из-за пороков клапанов). Протезирование клапанов. |
| Недостаточность аортального клапана | Усиленное сердцебиение, одышка, сердечная астма (приступы удушья), обмороки, пониженное диастолическое АД. | |
| Митральный стеноз | Одышка, увеличение печени, отеки живота и конечностей, иногда – охриплость голоса, редко (в 10 % случаев) – боли в сердце. | |
| Недостаточность митрального клапана | Одышка, сухой кашель, сердечная астма, отеки ног, болевые ощущения в правом подреберье, ноющая боль в сердце. |
Пролапс митрального клапана

Еще одна распространенная патология – . Встречается у 2,4 % населения. Это врожденный порок, при котором створки клапана «западают» в левое предсердие. В 30 % случаев протекает бессимптомно. У остальных 70 % пациентов врачи отмечают одышку, боли в области сердца, сопровождающиеся тошнотой и ощущением «кома» в горле, аритмии, утомляемость, головокружение, частое повышение температуры до 37,2–37,4.
Лечение может не требоваться, если болезнь протекает без признаков. Если порок сопровождается аритмиями или болями в сердце, назначают симптоматическую терапию. При сильном изменении клапана возможна хирургическая его коррекция. Так как с возрастом заболевание прогрессирует, пациентам нужно обследоваться у кардиолога 1–2 раза в год.
Аномалия Эбштейна

Аномалия Эбштейна – это смещение створок трехстворчатого клапана в правый желудочек. Симптомы: одышка, приступообразная тахикардия, обмороки, набухание вен на шее, увеличение правого предсердия и верхней части правого желудочка.
Лечение при бессимптомном течении не проводят. Если признаки выражены, делают хирургическую коррекцию или трансплантацию клапана.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.

Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Воспалительные болезни
Классификация:
- Эндокардит – поражает внутреннюю оболочку сердца, клапаны.
- Миокардит – мышечную оболочку.
- Перикардит – околосердечную сумку.
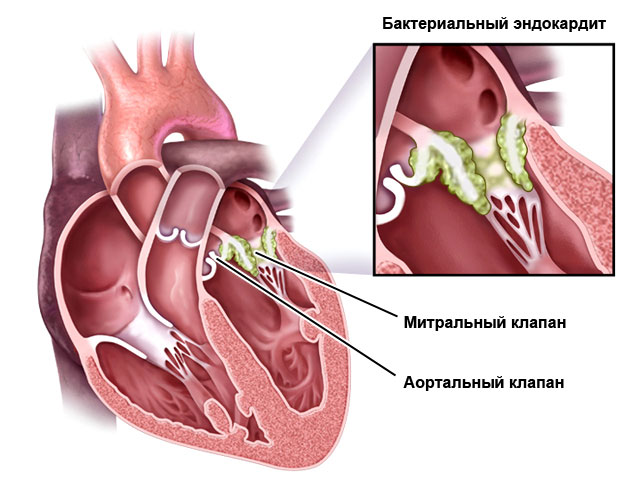
Они могут быть вызваны микроорганизмами (бактериями, вирусами, грибком), аутоиммунными процессами (например, при ревматизме) или токсическими веществами.
Также воспаления сердца могут быть осложнениями других заболеваний:
- туберкулеза (эндокардит, перикардит);
- сифилиса (эндокардит);
- гриппа, ангины (миокардит).
Обратите на это внимание и вовремя обращайтесь к врачам при подозрении на грипп или ангину.
Симптомы и лечение воспалений
| Название | Симптомы | Лечение |
|---|---|---|
| Эндокардит | Высокая температура (38,5–39,5), повышенное потоотделение, стремительно развивающиеся пороки клапанов (выявляются при ЭхоКГ), шумы в сердце, увеличенная печень и селезенка, повышенная ломкость сосудов (можно заметить кровоизлияния под ногтями и в глазах), утолщение кончиков пальцев. | Антибактериальная терапия в течение 4–6 недель, трансплантация клапанов. |
| Миокардит | Может протекать в нескольких вариантах: приступы болей в сердце; симптомы сердечной недостаточности; или с экстрасистолией и суправентрикулярными аритмиями. Поставить точный диагноз можно на основе анализа крови на кардиоспецифические ферменты, тропонины, лейкоциты. | Постельный режим, диета (№ 10 с ограничением соли), антибактериальная и противовоспалительная терапия, симптоматическое лечение сердечной недостаточности или аритмий. |
| Перикардит | Боль в груди, одышка, сильное сердцебиение, слабость, кашель без мокроты, тяжесть в правом подреберье. | Нестероидные противовоспалительные препараты, антибиотики, в тяжелых случаях – субтотальная или тотальная перикардэктомия (удаление части или всей околосердечной сумки). |
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |
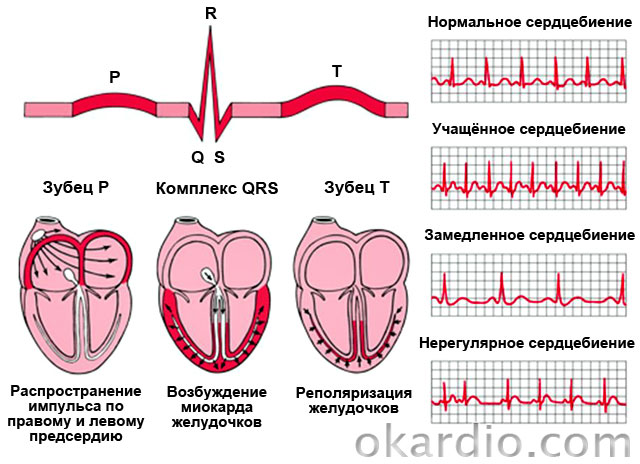
Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. | |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.

Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Кардиомиопатии
Это заболевания миокарда, которые вызывают сердечную недостаточность, не связанные с воспалительными процессами или патологиями коронарных артерий.
Наиболее распространены гипертрофическая и . Гипертрофическая характеризуется разрастанием стенок левого желудочка и межжелудочковой перегородки, дилатационная – увеличением полости левого, а иногда и правого желудочков. Первая диагностируется у 0,2 % населения. Встречается у спортсменов и может стать причиной внезапной сердечной смерти. Но в этом случае необходимо проводить тщательную дифференциальную диагностику между гипертрофической кардиомиопатией и непатологическим увеличением сердца у спортсменов.

Что же понимают под врожденным пороком сердца? Как правило, это дефекты в какой-либо анатомической структуре сердца – перегородки, клапанов, магистральных сосудов (аорты и легочной артерии). Сейчас известно более ста разновидностей ВПС, а также множество их комбинаций. Одни пороки сердца являются довольно частыми, другие же встречаются относительно редко.
Почему возникает ВПС?
На второй-третьей неделе беременности у плода начинается закладка различных систем, в том числе сердца и магистральных сосудов. К 4-й неделе, когда плод имеет размеры всего несколько миллиметров, его сердце уже начинает биться. Полное формирование сердца и крупных сосудов плода завершается к 8-й неделе беременности. Вся сердечно-сосудистая система начинает исправно функционировать. Возникновение ВПС возможно, если на ранних сроках беременности под влиянием какого-то негативного фактора происходит нарушение правильной закладки органов. В качестве таких агентов, повреждающих плод, можно рассматривать:
- химические вещества: лаки, краски и другие
- некоторые лекарственные препараты
- инфекционные агенты (вирусы и др.)
- вредные привычки беременной (курение, алкоголь, токсикомания и наркомания)
- неблагоприятные условия окружающей среды (выбросы промышленных предприятий, выхлопные газы, радиация, загрязненная атмосфера)
Особо следует выделить вирус краснухи. Общеизвестна его тропность к эмбриональной ткани, что ведет к формированию не только пороков сердца, но и других врожденных аномалий.
Достоверно определено, что в крупных промышленных центрах с неблагоприятной экологической обстановкой, работающими химическими комбинатами рождение детей с врожденной патологией превышает таковые, чем, например, в сельских районах.
Наследственная отягощенность по сердечно-сосудистой патологии, наличие пороков сердца у других членов семьи тоже может играть свою роль.
Порой ребенок рождается с врожденным пороком, но причину этого установить так и не удается.
Классификация ВПС
Все врожденные пороки сердца, в зависимости от цвета кожных покровов, можно разделить на две большие группы:
- Синего типа, протекающие с цианозом.
- Белого типа, протекающие без цианоза.
Цианоз (синюшность кожи) – симптом, возникающий вследствие смешения венозной и артериальной крови.
По отношению к малому кругу кровообращения, который проходит через легкие, ВПС делятся:
- с перегрузкой малого круга
- с обеднением малого круга
- без гемодинамических нарушений в малом круге
В зависимости от нарушения анатомической целостности той или иной структуры сердца ВПС могут быть:
- клапанными
- септальными
- комбинированными
При клапанных пороках имеются аномалии клапанов. Септальные пороки подразумевают под собой дефекты перегородок, комбинированные ВПС могут иметь в своем составе как патологию клапанов, так и дефекты перегородок или другие аномалии.
Основные симптомы
Чаще всего врожденный порок сердца диагностируется уже в родильном доме.
Основными симптомами при этом являются:
- одышка
- тахикардия
- шум в сердце, выслушиваемый врачом
- возможен цианоз или бледность кожи
- вялое сосание
При нетяжелых ВПС этих проявлений может и не быть или они появляются у ребенка в более старшем возрасте.
Что еще может насторожить?
Дети с ВПС часто рождаются маловесными. Иногда такой ребенок имеет нормальную массу тела при рождении, но потом плохо прибавляет вес, возникает задержка развития, гипотрофия. Дети, имеющие ВПС с обогащением малого круга кровообращения, чаще болеют простудными заболеваниями, которые могут носить затяжной или рецидивирующий характер, банальное ОРЗ у них может переходить в бронхит, пневмонию. Особенно стоит насторожиться, когда ребенок часто болеет в раннем возрасте, не посещая детские дошкольные учреждения.
И еще один повод для беспокойства – наличие патологических пульсаций и развитие деформации грудной клетки в области сердца, появление так называемого сердечного горба.
Дети школьного возраста, страдающие ВПС, могут жаловаться на плохое самочувствие, слабость, головные боли, головокружение, боли в области сердца.
Течение любого ВПС оценивается признаками недостаточности кровообращения. К ним относятся:
- одышка
- тахикардия
- увеличение печени
- отеки
- снижение толерантности к физическим нагрузкам
Чем более выражен комплекс этих проявлений, тем больше степень недостаточности кровообращения и тем тяжелее протекает порок.
Диагностика патологии
Жалобы и данные объективного осмотра уже позволят заподозрить ВПС.
Электрокардиограмма даст представление об увеличении и перегрузке тех или иных отделов сердца.
Рентген грудной клетки покажет состояние кровотока в малом круге кровообращения, увеличение тени сердца и крупных сосудов.
ЭХО-КГ (УЗИ сердца) определит конкретную топику ВПС, выявив дефекты перегородок, клапанов, оценит состояние магистральных сосудов.
Самые частые ВПС
Самыми распространенными врожденными пороками сердца являются дефекты перегородок.
ДМПП – дефект межпредсердной перегородки, при котором имеется патологическое сообщение между правым или левым предсердиями, и через него происходит сброс крови. Это ВПС белого типа с обогащением малого круга кровообращения. Большие дефекты межпредсердной перегородки протекают с увеличением правых отделов сердца, может развиваться легочная гипертензия. Дети с ДМПП обычно рождаются в срок, с нормальной массой тела. Систолический шум в сердце при этом пороке очень неинтенсивный, не грубый, напоминает функциональный. Поэтому часто диагноз порока устанавливается после первого года жизни ребенка. Дети с ДМПП могут часто болеть простудными заболеваниями, отставать в физическом развитии. Дефекты межпредсердной перегородки, как правило, требуют оперативной коррекции. Дефект ушивается, большие дефекты закрываются заплатами из аутоперикарда или синтетическими, все чаще используется энодоваскулярное закрытие с помощью окклюдера.
ДМЖП – дефект межжелудочковой перегородки, при котором имеется сообщение между правым и левым желудочками с патологическим сбросом крови через него. Это ВПС бледного типа с обогащением малого круга кровообращения. Имеется две разновидности этого порока:
- мышечный дефект
- мембранозный дефект
Мышечный дефект межжелудочковой перегородки обычно небольших размеров, протекает благоприятно, часто имеет тенденцию к самопроизвольному закрытию. Но даже и в случае его сохранения не требует оперативной коррекции.
Мембранозные дефекты менее благоприятные. Диагностируются уже в родильном доме, с 2-3 суток жизни ребенка начинает выслушиваться грубый дующий систолический шум в сердце. Дети с такими дефектами могут отставать в физическом развитии, часто болеют бронхитами, пневмониями. Большие мембранозные дефекты требуют оперативного устранения. Чаще всего проводится операция на открытом сердце с наложением заплаты на место дефекта.
ОАП – открытый артериальный проток (боталлов проток). Также весьма часто встречающийся ВПС. Боталлов проток во внутриутробном периоде является нормальной коммуникацией у плода и соединяет аорту с легочной артерией. Открытый артериальный проток – сосуд, через который после рождения сохраняется патологическое сообщение между аортой и легочной артерией. Это ВПС бледного типа с обогащением малого круга кровообращения. Клиническая картина порока будет зависеть от размеров функционирующего протока. При малых размерах она минимальна. При больших, широких ОАП манифестирует в раннем возрасте – выслушиваемым шумом, признаками недостаточности кровообращения, развитием гипотрофии, рецидивирующими острыми респираторными заболеваниями. Порок устраняют оперативно. Делают перевязку протока. Сейчас нередко прибегают к эндоваскулярной методике, когда в проток вводится окклюдер, перекрывающий его.
КОАРКТАЦИЯ АОРТЫ – врожденная патология сужения просвета аорты различной степени выраженности в любом месте, чаще в области ее перешейка. Этот порок сердца может вызывать трудности в диагностике, так как при нем отсутствует такой симптом ВПС, как шум со стороны сердца. Иногда шум будет выслушиваться в межлопаточном пространстве со стороны спины. При коарктации аорты не определяется пульсация периферических сосудов – бедренных, подколенных, сосудов тыла стопы. Развивается симптоматическая артериальная гипертензия. У детей старшего возраста возникают жалобы на головные боли, носовые кровотечения, гипертонические кризы с высокими цифрами АД, зябкость нижних конечностей. Они имеют диспропорциональное развитие: хорошо развитый верхний плечевой пояс и слабо развитые нижние конечности. Данный ВПС всегда требует оперативного устранения.
СТЕНОЗ АОРТЫ – белый ВПС без нарушений гемодинамики в малом круге кровообращения, когда имеется препятствие тока крови из левого желудочка в аорту. Различают три варианта стеноза: клапанный, подклапанный и надклапанный. Клапанный стеноз аорты самый частый, когда имеется деформация клапана. Подклапанный стеноз характеризуется наличием мембраны или тяжа, суживающего выходной отдел левого желудочка. Надклапанный стеноз возникает в результате препятствия – складки над клапаном аорты. Резкий стеноз аорты устраняется в раннем возрасте, небольшие стенозы длительное время могут наблюдаться консервативно.
СТЕНОЗ ЛЕГОЧНОЙ АРТЕРИИ – белый ВПС с обеднением малого круга кровообращения, когда имеется препятствие току крови из правого желудочка в легочную артерию. Различают два варианта порока: клапанный и инфундибулярный. При клапанном стенозе легочной артерии происходит сращение створок клапана, инфундибулярный стеноз возникает вследствие гипертрофии выходного отдела правого желудочка или при наличии там перегородки. Выраженные стенозы легочной артерии устраняются оперативно, незначительные наблюдаются консервативно.
ТЕТРАДА ФАЛЛО – наиболее часто встречаемый синий порок сердца, протекающий с появлением цианоза после трех месяцев жизни ребенка. Тетрада включает четыре характерных признака: сужение выходного отдела правого желудочка, дефект межжелудочковой перегородки, декстрапозицию аорты (смещение ее вправо) и гипертрофию стенки правого желудочка. Тетрада Фалло устраняется оперативно. Если раньше требовался ряд последовательных операций, то сейчас Тетраду Фалло оперируют одним радикальным хирургическим вмешательством.
ТРАНСПОЗИЦИЯ МАГИСТРАЛЬНЫХ СОСУДОВ, ОБЩИЙ АРТЕРИАЛЬНЫЙ СТВОЛ – тяжелые синие ВПС, проявляющиеся цианозом с первых часов жизни ребенка и требующие экстренного кардиохирургического вмешательства.
В настоящее время не редкость сложные, комбинированные ВПС. Это гипоплазия левого сердца, единственный желудочек и другие.
Методы лечения
Наличие врожденного порока сердца у ребенка, как правило, требует его оперативного устранения. И операцию лучше провести до развития осложнений: увеличения отделов сердца, нарастания признаков недостаточности кровообращения, развития легочной гипертензии и нарушений сердечного ритма. Лишь ряд пороков может наблюдаться консервативно. К ним относится небольшой мышечный дефект межжелудочковой перегородки, незначительные стенозы аорты и легочной артерии.
Некоторые ВПС (их называют критическими) должны быть прооперированы по жизненным показаниям буквально в первые дни жизни новорожденного. К таким ВПС относят транспозицию магистральных сосудов, общий артериальный ствол, резко выраженную коарктацию аорты.
Другие же врожденные пороки могут оперироваться в первые годы жизни ребенка, например, дефекты перегородок, открытый артериальный проток.
Сложные пороки сердца могут оперироваться поэтапно, когда сначала выполняется паллиативная (вспомогательная) операция, а потом, при стабилизации состояния ребенка, уже делается радикальная коррекция ВПС.
Операции могут выполняться:
- в условиях искусственного кровообращения на открытом сердце
- эндоваскулярным способом
Эндоваскулярные методы коррекции ВПС сейчас применяются все шире. Они проводятся без разреза грудной клетки, поэтому являются менее травматичными, ведут к быстрому послеоперационному восстановлению ребенка. Эти методики применимы к устранению наиболее часто встречающихся пороков сердца, какими являются дефект предсердной перегородки, открытый артериальный проток.
Профилактика ВПС
Профилактика данной патологии у новорожденного направлена, прежде всего, на устранение вредных факторов. Поэтому можно рекомендовать следующее:
- ведение беременной здорового образа жизни
- отказ от вредных привычек
- избегать контактов с инфекционными больными, посещения массовых мероприятий в период эпидемий, прививка от краснухи
- избегать профессиональных вредностей у беременной и неблагоприятных факторов окружающей среды (радиация, вибрация, химические агенты и др.)
- прием любых лекарственных средств во время беременности только по согласованию с врачом
- прием фолиевой кислоты в период планирования беременности и на ее ранних сроках
- генетическое консультирование при высоком риске возникновения наследственной патологии, при выкидышах в анамнезе, поздних беременностях
Таким образом, соблюдение этих простых мер, наблюдение и консультирование у врача, внимательное отношение к себе, избегание вредных факторов, особенно в период закладки органов и систем плода, – залог рождения здорового ребенка.
Но если ребенок родился с ВПС, это не означает приговор. Сейчас оперируются даже самые сложные и тяжелые формы. Детская кардиохирургия не стоит на месте, внедряются новые методики, щадящие доступы к сердцу. Вовремя поставленный диагноз, успешная операция не только спасают ребенка, но и возвращают его к вполне полноценной жизни!
Порок сердца — болезнь сердечных клапанов, при которых орган начинает работать неправильно. В результате врождённого или приобрётенного изменения строения клапанного аппарата , сердечных перегородок, стенок или отходящих от сердца крупных сосудов наступает нарушение кровотока сердца. Врождённые пороки сердца отличаются многообразием аномалий развития сердца и сосудов и проявляются, как правило, в детском возрасте. Приобретённые пороки формируются в разные возрастные периоды вследствие поражения сердца при ревматизме и некоторых других болезнях.
В чем отличие врождённого порока сердца от приобретённого?
Врождённый порок сердца
Врождённый порок сердца выявляется примерно у 1 % новорожденных. Причина болезни — неправильное развитие органа внутри утробы. Врождённый порок сердца поражает стенки миокарда и крупных прилегающих к нему сосудов. Заболевание может прогрессировать. Если не сделать операцию, то у ребёнка могут сформироваться изменения в строении сердца, в ряде случаев возможен летальный исход. При своевременном хирургическом вмешательстве возможно полное восстановление функций сердца.
Предпосылки для развития врождённого порока сердца:
- нарушения развития плода под воздействием патогенных факторов в первые месяцы беременности (радиация, вирусные инфекции, витаминная недостаточность, бесконтрольный приём лекарственных препаратов, в том числе некоторых витаминов);
- курение родителей;
- употребление алкоголя родителями.
Приобретённый порок сердца
Приобретённый порок сердца возникает не сразу после рождения, а со временем. Он проявляется в виде неправильной работы клапанного аппарата сердца (сужения стенок или недостаточности клапанов сердца).
Хирургическое лечение заключается в замене клапана сердца на протез.
Если выявляется поражение одновременно двух или более отверстий сердца или клапанов, говорят о комбинированном приобретённом пороке. Для назначения операции приобретённого порока его классифицируют по степени анатомических изменений и нарушений.
Причины появления приобретённого порока сердца:
Лечение пороков сердца
Людям с пороками сердца необходимо комплексное лечение:
- организация режима физической активности;
- медикаментозная терапия сердечной недостаточности и других осложнений;
- диета;
- лечебная физкультура.
Хирургическое лечение является наиболее эффективным. Применяют хирургическую коррекцию как к приобретённым, так и к врождённым порокам, причём операции всё чаще делают новорожденным и детям от первого года жизни.
Приобретённый порок требует хирургического лечения в тех случаях, когда терапевтическое лечение оказывается неэффективным и обычная физическая нагрузка вызывает у больных утомляемость, одышку, сердцебиение, стенокардию. Операции при приобретённом пороке делают с целью сохранения собственных клапанов сердца больного и восстановления их функции, в том числе путем вальвулопластики (сшивания створок, использования клапанов сердец животных и др.). При невозможности клапаносохраняющей операции прибегают к замене клапанов механическими или биологическими протезами.
Как проходит операция на сердце?
Большинство операций на сердце выполняют в условиях искусственного кровообращения. После операций больным необходима длительная реабилитация с постепенным восстановлением их физической активности. Ухудшение состояния оперированного больного может быть связано с развитием осложнений, вызванных хирургическим вмешательством, поэтому пациенты должны периодически проходить обследования в кардиологических центрах. При неосложнённом течении послеоперационного периода многие больные через 6- 12 месяцев после операции могут вернуться к работе.
* Клапан сердца — часть сердца, образованная складками его внутренней оболочки, обеспечивает однонаправленный ток крови.
** Миокард — средний мышечный слой сердца, составляющий основную часть его массы.
*** Недостаточность клапанов сердца — вид порока сердца, при котором из-за неполного закрытия клапана, вследствие его поражения, часть крови перетекает обратно в те отделы сердца, из которых она поступила.
**** Инфаркт миокарда — острая форма ишемической болезни сердца.
Приобретенные пороки сердца

Общие сведения
Приобретенные пороки сердца – группа заболеваний (стеноз, недостаточность клапана, комбинированные и сочетанные пороки), сопровождающихся нарушением строения и функций клапанного аппарата сердца, и ведущих к изменениям внутрисердечного кровообращения. Компенсированные пороки сердца могут протекать скрытно, декомпенсированные проявляются одышкой, сердцебиением, утомляемостью, болями в сердце, склонностью к обморокам. При неэффективности консервативного лечения проводится операция. Опасны развитием сердечной недостаточности, инвалидности и летального исхода.
При пороках сердца морфологические изменения структур сердца и кровеносных сосудов вызывают нарушение сердечной функции и гемодинамики. Различают врожденные и приобретенные пороки сердца.
В стадии компенсации при незначительной или умеренной недостаточности митрального клапана пациенты жалоб не предъявляют и не отличаются внешне от здоровых людей; АД и пульс не изменены. Компенсированным митральный порок сердца может оставаться долгое время, однако при ослаблении сократительной способности миокарда левых отделов сердца нарастает застой сначала в малом, а затем и большом круге кровообращения. В декомпенсированной стадии появляются цианоз, одышка, сердцебиение , в дальнейшем – отеки на нижних конечностях, болезненная, увеличенная печень, акроцианоз, набухание вен шеи.
Сужение левого предсердно-желудочкового отверстия (митральный стеноз)
Из лабораторных исследований наибольшее диагностическое значение при пороках сердца имеет проведение ревматоидных проб , определение сахара, холестерина, общеклинические анализы крови и мочи. Подобная диагностика проводится как при первичном обследовании пациентов с подозрением на порок сердца, так и в диспансерных группах больных с установленным диагнозом.
Лечение приобретенных пороков сердца
Проводимое при пороках сердца консервативное лечение касается профилактики осложнений и рецидивов первичного заболевания (ревматизма, инфекционного эндокардит и др.), коррекции нарушений ритма и сердечной недостаточности. Всем пациентам с выявленными пороками сердца необходима консультация кардиохирурга для определения сроков своевременного хирургического лечения.
При митральном стенозе производят митральную комиссуротомию с разъединением сросшихся створок клапана и расширением предсердно-желудочкового отверстия, в результате чего частично или полностью ликвидируется стеноз и устраняются тяжелые расстройства гемодинамики. При недостаточности проводят протезирование митрального клапана .
При аортальном стенозе проводится операция аортальной комиссуротомии, при недостаточности – протезирование аортального клапана . При сочетанных пороках (стенозе отверстия и недостаточности клапана) обычно производят замену разрушенного клапана на искусственный, иногда протезирование сочетают с комиссуротомией. При комбинированных пороках в настоящее время проводят операции по их одномоментному протезированию.
Прогноз
Незначительные изменения со стороны клапанного аппарата сердца, не сопровождающиеся поражением миокарда, долгое время могут оставаться в фазе компенсации и не нарушать трудоспособность пациента. Развитие декомпенсации при пороках сердца и их дальнейший прогноз определяется рядом факторов: повторными ревматическими атаками, интоксикациями, инфекциями, физической перегрузкой, нервным перенапряжением, у женщин – беременностью и родами . Прогрессирующее поражение клапанного аппарата и сердечной мышцы ведет к развитию сердечной недостаточности, остро развившаяся декомпенсация – к гибели пациента.
Прогностически неблагоприятно течение митрального стеноза, т. к. миокард левого предсердия оказывается не в состоянии долго поддерживать компенсированную стадию. При митральном стенозе наблюдается раннее развитие застойных явлений малого круга и недостаточности кровообращения.
Перспективы трудоспособности при пороках сердца индивидуальны и определяются величиной физической нагрузки, тренированностью пациента и его состоянием. В отсутствии признаков декомпенсации трудоспособность может не нарушаться, при развитии недостаточности кровообращения показан легкий труд или прекращение трудовой деятельности. При пороках сердца важны умеренная физическая активность, отказ от курения и спиртного, выполнение лечебной физкультуры , санаторное лечение на кардиологических курортах (Мацеста, Кисловодск).
Профилактика
К мероприятиям по предупреждению развития приобретенных пороков сердца относятся профилактика ревматизма, септических состояний, сифилиса. Для этого проводится санация инфекционных очагов, закаливание, повышение тренированности организма.
При сформировавшемся пороке сердца с целью предупреждения сердечной недостаточности пациентам рекомендуется соблюдать рациональный двигательный режим (пешие прогулки, лечебная гимнастика), полноценное белковое питание, ограничение приема поваренной соли, отказаться от резких перемен климата (особенно высокогорного) и активных спортивных тренировок.
С целью контроля за активностью ревматического процесса и компенсацией сердечной деятельности при пороках сердца необходимо диспансерное наблюдение у кардиолога.


