Infarto de miocardio: causas, primeros signos, ayuda, terapia, rehabilitación.
El infarto de miocardio es una de las formas, que es la necrosis del músculo cardíaco, causada por un cese brusco del flujo sanguíneo coronario debido al daño de las arterias coronarias.
Las enfermedades cardíacas y vasculares continúan ocupando la primera posición en cuanto al número de muertes en todo el mundo. Cada año, millones de personas se enfrentan a una u otra manifestación de enfermedad coronaria, la forma más común de daño al miocardio, que tiene muchos tipos, lo que invariablemente conduce a la interrupción de la forma de vida habitual, la discapacidad y la muerte de un gran número de personas. número de pacientes Una de las manifestaciones más comunes de la CI es el infarto de miocardio (IM), al mismo tiempo, es la causa más común de muerte en este tipo de pacientes, y los países desarrollados no son una excepción.
Según las estadísticas, solo en los Estados Unidos, se registran alrededor de un millón de nuevos casos de infarto del músculo cardíaco por año. alrededor de un tercio de los pacientes mueren, aproximadamente la mitad de las muertes ocurren dentro de la primera hora después del desarrollo de necrosis en el miocardio. Cada vez más, entre los enfermos hay personas sanas de edad joven y madura, y hay varias veces más hombres que mujeres, aunque a la edad de 70 años esta diferencia desaparece. Con la edad, el número de pacientes aumenta constantemente, entre ellos aparecen cada vez más mujeres.
Sin embargo, no se pueden dejar de notar las tendencias positivas asociadas con una disminución gradual de la mortalidad debido a la aparición de nuevos métodos de diagnóstico, métodos modernos de tratamiento, así como una mayor atención a aquellos factores de riesgo para el desarrollo de la enfermedad que nosotros mismos estamos capaz de prevenir. Por lo tanto, la lucha contra el tabaquismo a nivel estatal, la promoción de los conceptos básicos de comportamiento y estilo de vida saludables, el desarrollo del deporte, la formación de responsabilidad pública por su salud contribuyen significativamente a la prevención de formas agudas de enfermedad de las arterias coronarias, incluida la enfermedad del miocardio. infarto
Causas y factores de riesgo del infarto de miocardio
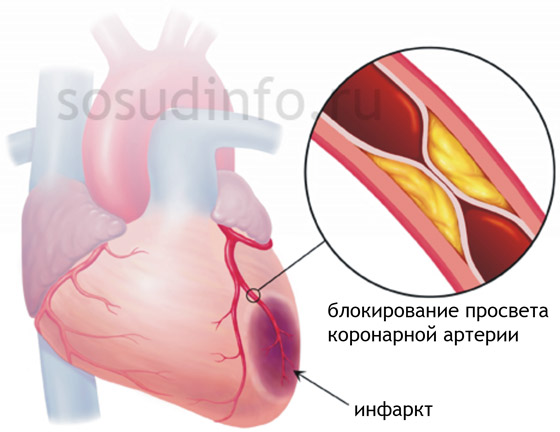
El infarto de miocardio es una necrosis (necrosis) de una sección del músculo cardíaco debido al cese completo del flujo sanguíneo a través de las arterias coronarias. Las razones de su desarrollo son bien conocidas y descritas. El resultado de diversos estudios sobre el problema de la enfermedad coronaria ha sido la identificación de muchos factores de riesgo, algunos de los cuales no dependen de nosotros, mientras que otros pueden ser excluidos de nuestra vida.
Como saben, la predisposición hereditaria juega un papel importante en el desarrollo de muchas enfermedades. La cardiopatía isquémica no es una excepción. Así, la presencia entre parientes consanguíneos de pacientes con cardiopatía isquémica u otras manifestaciones de aterosclerosis aumenta significativamente el riesgo de infarto de miocardio. , diversos trastornos metabólicos, por ejemplo, también son un antecedente muy desfavorable.
También existen los llamados factores modificables contribuyendo a la enfermedad coronaria aguda. En otras palabras, estas son las condiciones que pueden eliminarse por completo o reducir significativamente su influencia. En la actualidad, gracias a una comprensión profunda de los mecanismos del desarrollo de la enfermedad, la aparición de métodos modernos de diagnóstico temprano, así como el desarrollo de nuevos medicamentos, es posible tratar los trastornos del metabolismo de los lípidos, mantener la sangre normal. valores de presión y un indicador.
No olvide que la exclusión del tabaquismo, el abuso del alcohol, el estrés, así como una buena forma física y el mantenimiento de un peso corporal adecuado reducen significativamente el riesgo de enfermedad cardiovascular en general.
Las causas del infarto de miocardio se dividen convencionalmente en dos grupos:
- Cambios ateroscleróticos significativos en las arterias coronarias;
- Cambios no ateroscleróticos en las arterias coronarias del corazón.
El daño y la inflamación del endocardio están plagados de coágulos de sangre y síndrome tromboembólico, y la pericarditis con el tiempo conducirá al crecimiento de tejido conectivo en la cavidad de la camisa del corazón. Al mismo tiempo, la cavidad pericárdica crece demasiado y se forma el llamado "corazón de concha", y este proceso subyace a la formación en el futuro debido a la restricción de su movilidad normal.
Con atención médica oportuna y adecuada, la mayoría de los pacientes que sobrevivieron a un infarto agudo de miocardio permanecen vivos y se desarrolla una cicatriz densa en su corazón. Sin embargo, nadie es inmune a los episodios repetidos de paro circulatorio en las arterias, incluso aquellos pacientes en los que se restauró quirúrgicamente la permeabilidad de los vasos del corazón (). En aquellos casos en los que, con una cicatriz ya formada, se produce un nuevo foco de necrosis, se habla de infarto de miocardio a repetición.
Como regla general, el segundo ataque al corazón se vuelve fatal, pero no se ha determinado el número exacto que el paciente puede soportar. En casos raros, hay tres episodios transferidos de necrosis en el corazón.
A veces se pueden encontrar los llamados infarto de miocardio recurrente que ocurre durante un período de tiempo cuando se forma tejido cicatricial en el corazón en el sitio del agudo transferido. Dado que, como se mencionó anteriormente, toma un promedio de 6 a 8 semanas para la "maduración" de la cicatriz, es durante esos períodos que es posible una recaída. Este tipo de infarto es muy desfavorable y peligroso para el desarrollo de diversas complicaciones fatales.
A veces ocurre una ocurrencia, cuyas causas serán el síndrome tromboembólico con necrosis transmural extensa con compromiso del endocardio en el proceso. Es decir, los coágulos de sangre que se forman en la cavidad del ventrículo izquierdo cuando se daña el revestimiento interno del corazón, ingresan a la aorta y sus ramas que llevan sangre al cerebro. Cuando se bloquea la luz de los vasos cerebrales, se produce necrosis (infarto) del cerebro. En tales casos, estas necrosis no se denominan ictus, ya que son una complicación y consecuencia del infarto de miocardio.
Variedades de infarto de miocardio.
Hasta la fecha, no existe una única clasificación generalmente aceptada de infarto cardíaco. En la clínica, según la cantidad de asistencia necesaria, el pronóstico de la enfermedad y las características del curso, se distinguen las siguientes variedades:

- macrofocal infarto de miocardio: puede ser transmural y no transmural;
- focal pequeña- intramural (en el grosor del miocardio), subendocárdico (debajo del endocardio), subepicárdico (en el área del músculo cardíaco debajo del epicardio);
- Infarto de miocardio del ventrículo izquierdo (anterior, apical, lateral, septal, etc.);
- infarto del ventrículo derecho;
- infarto de miocardio auricular;
- Complicado y sin complicaciones;
- Típico y atípico;
- Ataque cardíaco prolongado, recurrente y repetido.
Además, asigna periodos de flujo infarto de miocardio:
- más nítido;
- Picante;
- subaguda;
- Postinfarto.
Síntomas de un ataque al corazón
Los síntomas del infarto de miocardio son bastante característicos y, por regla general, permiten sospecharlo con un alto grado de probabilidad incluso en período previo al infarto el desarrollo de la enfermedad. Entonces, los pacientes experimentan un dolor retroesternal más prolongado e intenso, que son menos susceptibles al tratamiento con nitroglicerina y, a veces, no desaparecen en absoluto. EN Puede experimentar dificultad para respirar, sudoración, varios e incluso náuseas. Al mismo tiempo, los pacientes son cada vez más difíciles de tolerar incluso el esfuerzo físico menor.
Al mismo tiempo, característica signos electrocardiográficos trastornos circulatorios en el miocardio, y el seguimiento constante durante un día o más es especialmente eficaz para su detección ().

Los signos más característicos de un infarto aparecen en período agudo cuando aparece una zona de necrosis y se expande en el corazón. Este período dura de media hora a dos horas, ya veces más. Hay factores que provocan el desarrollo de un período agudo en individuos predispuestos con lesiones ateroscleróticas de las arterias coronarias:
- actividad física excesiva;
- Fuerte estrés;
- Operaciones, lesiones;
- Hipotermia o sobrecalentamiento.
La principal manifestación clínica de la necrosis en el corazón es dolor, que es muy intensa. Los pacientes pueden caracterizarlo como quemante, exprimiendo, presionando, "daga". El dolor tiene una localización retroesternal, se puede sentir a la derecha y a la izquierda del esternón y, a veces, cubre la parte frontal del tórax. La característica es la propagación (irradiación) del dolor en el brazo izquierdo, el omóplato, el cuello y la mandíbula inferior.
En la mayoría de los pacientes, el síndrome de dolor es muy pronunciado, lo que también provoca ciertas manifestaciones emocionales: sensación de miedo a morir, marcada ansiedad o apatía, y en ocasiones la excitación se acompaña de alucinaciones.
A diferencia de otros tipos de enfermedad de las arterias coronarias, un ataque doloroso durante un ataque cardíaco dura al menos 20-30 minutos y la nitroglicerina no tiene ningún efecto analgésico.
En circunstancias favorables, en el sitio del foco de necrosis, comienza a formarse el llamado tejido de granulación, rico en vasos sanguíneos y células de fibroblastos que forman fibras de colágeno. Este período de infarto de miocardio se llama subaguda y dura hasta 8 semanas. Como regla general, procede de manera segura, la condición comienza a estabilizarse, el dolor se debilita y desaparece, y el paciente se acostumbra gradualmente al hecho de que sufrió un fenómeno tan peligroso.
En el futuro, se forma una cicatriz de tejido conectivo denso en el músculo cardíaco en el sitio de la necrosis, el corazón se adapta a las nuevas condiciones de trabajo y postinfarto marca el inicio del siguiente período del curso de la enfermedad, continuando por el resto de la vida después de un ataque al corazón. Los que han tenido un infarto se sienten satisfechos, pero se reanudan los dolores en la región del corazón y las convulsiones.
Mientras el corazón sea capaz de compensar su actividad debido a la hipertrofia (aumento) de los cardiomiocitos sanos restantes, no hay signos de su insuficiencia. Con el tiempo, la capacidad de adaptación del miocardio se agota y se desarrolla insuficiencia cardíaca.
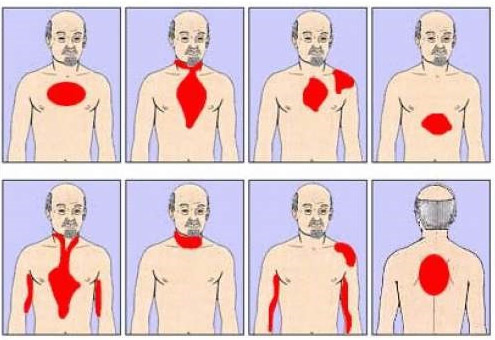
proyecciones de dolor en el infarto de miocardio
Sucede que el diagnóstico de infarto de miocardio se complica significativamente por su curso inusual. Esto caracteriza sus formas atípicas:
- Abdominal (gastrálgico) - caracterizado por dolor en el epigastrio e incluso en todo el abdomen, náuseas, vómitos. En ocasiones puede acompañarse de sangrado gastrointestinal asociado al desarrollo de erosiones agudas y úlceras. Esta forma de infarto debe distinguirse de la úlcera péptica de estómago y duodeno, colecistitis, pancreatitis;
- Forma asmática: ocurre con ataques de asma, sudor frío;
- Forma edematosa: característica de necrosis masiva con insuficiencia cardíaca total, acompañada de síndrome edematoso, dificultad para respirar;
- Forma arrítmica, en la que las alteraciones del ritmo se convierten en la principal manifestación clínica del infarto de miocardio;
- Forma cerebral: acompañada por los fenómenos de isquemia cerebral y es típica de pacientes con aterosclerosis severa de los vasos sanguíneos que irrigan el cerebro;
- Formas borradas y asintomáticas;
- Forma periférica con localización atípica del dolor (mandibular, zurdo, etc.).
Video: signos no estándar de un ataque al corazón.
Diagnóstico de infarto de miocardio
Por lo general, el diagnóstico de un ataque al corazón no causa dificultades significativas. En primer lugar, es necesario aclarar cuidadosamente las quejas del paciente, preguntarle sobre la naturaleza del dolor, aclarar las circunstancias del ataque y el efecto de la nitroglicerina.

En examinación el paciente es palidez notable de la piel, signos de sudoración, cianosis (cianosis) es posible.
Se proporcionará mucha información mediante métodos de investigación objetiva como palpación(sentir) y auscultación(escuchando). Entonces, en puede ser identificado:
- Pulsación en la región del vértice cardíaco, zona precordial;
- Aumento de la frecuencia cardíaca hasta 90 - 100 latidos por minuto;
Sobre la auscultación los corazones serán característicos:
- Silenciar el primer tono;
- Soplo sistólico silencioso en el vértice del corazón;
- Es posible un ritmo de galope (la aparición de un tercer tono debido a una disfunción del ventrículo izquierdo);
- A veces, se escucha un tono IV, que se asocia con el estiramiento del músculo del ventrículo afectado o con una violación del impulso de las aurículas;
- Quizás el "ronroneo de gato" sistólico debido al retorno de sangre del ventrículo izquierdo a la aurícula con patología de los músculos papilares o estiramiento de la cavidad ventricular.
En la gran mayoría de los pacientes que padecen una forma macrofocal de infarto de miocardio, existe una tendencia a la disminución de la presión arterial que, en condiciones favorables, puede normalizarse en las próximas 2-3 semanas.
Un síntoma característico de la necrosis en el corazón es también un aumento de la temperatura corporal. Como regla general, sus valores no superan los 38 ºС y la fiebre dura aproximadamente una semana. Es de destacar que en pacientes más jóvenes y en pacientes con infarto de miocardio extenso, el aumento de la temperatura corporal es más prolongado y más significativo que en pequeños focos de infarto y en pacientes de edad avanzada.
Además del físico, importante métodos de laboratorio diagnóstico de IM. Entonces, en el análisis de sangre, son posibles los siguientes cambios:
- Un aumento en el nivel de leucocitos () se asocia con la aparición de inflamación reactiva en el foco de necrosis miocárdica, persiste durante aproximadamente una semana;
- - asociado con un aumento en la concentración en la sangre de proteínas como fibrinógeno, inmunoglobulinas, etc .; el máximo cae en el día 8-12 desde el inicio de la enfermedad, y los números de ESR vuelven a la normalidad después de 3-4 semanas;
- La aparición de los llamados "signos bioquímicos de inflamación": un aumento en la concentración de fibrinógeno, seromucoide, etc.;
- La aparición de marcadores bioquímicos de necrosis (muerte) de cardiomiocitos, componentes celulares que ingresan al torrente sanguíneo cuando se destruyen (troponinas y otros).
Es difícil sobrestimar la importancia del (ECG) en el diagnóstico de infarto de miocardio. Quizás este método sigue siendo uno de los más importantes. Se dispone de un ECG, fácil de realizar, se puede registrar incluso en casa, y al mismo tiempo proporciona una gran cantidad de información: indica la ubicación, la profundidad, la prevalencia de un infarto, la presencia de complicaciones (por ejemplo, arritmias). Con el desarrollo de isquemia, es recomendable registrar el ECG repetidamente con comparación y observación dinámica.
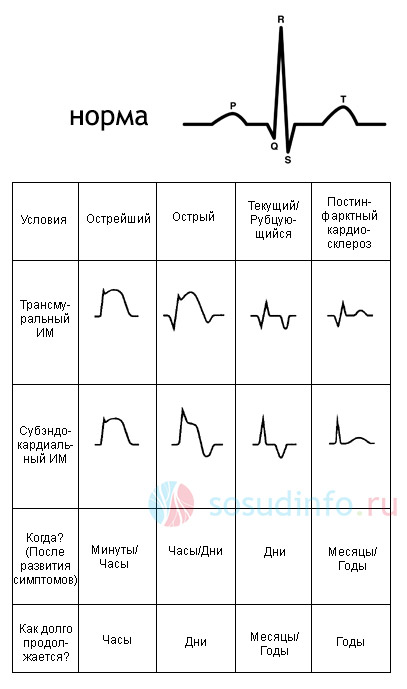
tabla: formas privadas de infarto en el ECG
Signos de ECG de una fase aguda de necrosis en el corazón:
- la presencia de una onda Q patológica, que es el principal signo de necrosis del tejido muscular;
- una disminución en el tamaño de la onda R debido a una disminución en la función contráctil de los ventrículos y la conducción de impulsos a lo largo de las fibras nerviosas;
- desplazamiento en forma de cúpula del intervalo ST hacia arriba desde la isolínea debido a la extensión del foco de infarto desde la zona subendocárdica a la zona subepicárdica (lesión transmural);
- Formación de ondas T.
Mediante cambios típicos en el cardiograma, es posible establecer la etapa de desarrollo de la necrosis en el corazón y determinar con precisión su localización. Por supuesto, es poco probable que sea posible descifrar de forma independiente los datos del cardiograma sin tener una educación médica, pero los médicos de los equipos de ambulancia, cardiólogos y terapeutas pueden establecer fácilmente no solo la presencia de un ataque cardíaco, sino también otros trastornos. del músculo cardíaco y.
Además de estos métodos, se utilizan para el diagnóstico de infarto de miocardio (le permite determinar la contractilidad local del músculo cardíaco), , resonancia magnetica y (ayuda a evaluar el tamaño del corazón, sus cavidades, para identificar coágulos de sangre intracardíacos).
Video: conferencia sobre el diagnóstico y clasificación de los infartos
Complicaciones del infarto de miocardio
El infarto de miocardio en sí mismo representa una amenaza para la vida, ya través de sus complicaciones. La mayoría de los que la han sufrido tienen ciertas alteraciones en la actividad del corazón, asociadas principalmente a cambios en la conducción y el ritmo. Entonces, en el primer día después del inicio de la enfermedad, hasta el 95% de los pacientes enfrentan arritmias. Las arritmias graves en los ataques cardíacos masivos pueden conducir rápidamente a una insuficiencia cardíaca. Posibilidad, el síndrome tromboembólico también causa muchos problemas tanto para los médicos como para sus pacientes. La asistencia oportuna en estas situaciones ayudará al paciente a prevenirlas.
Las complicaciones más comunes y peligrosas del infarto de miocardio:
- Alteraciones del ritmo cardíaco (taquicardia, etc.);
- Insuficiencia cardíaca aguda (con ataques cardíacos masivos, bloqueos auriculoventriculares): es posible desarrollar insuficiencia ventricular izquierda aguda con síntomas y edema pulmonar alveolar que amenazan la vida del paciente;
- - grado extremo de insuficiencia cardíaca con una fuerte caída de la presión arterial y suministro de sangre deteriorado a todos los órganos y tejidos, incluidos los vitales;
- La ruptura del corazón es la complicación más grave y mortal, acompañada de la liberación de sangre en la cavidad pericárdica y un cese brusco de la actividad cardíaca y la hemodinámica;
- (protrusión del miocardio en el foco de necrosis);
- Pericarditis: inflamación de la capa externa de la pared del corazón en infartos subepicárdicos transmurales, acompañada de dolor constante en la región del corazón;
- Síndrome tromboembólico: en presencia de un trombo en la zona del infarto, en el aneurisma del ventrículo izquierdo, con reposo prolongado en cama.
La mayoría de las complicaciones mortales ocurren en el período temprano posterior al infarto, por lo que es muy importante un control cuidadoso y constante del paciente en un entorno hospitalario. Las consecuencias del infarto cardíaco extenso son la cardiosclerosis macrofocal posterior al infarto (una cicatriz masiva que reemplazó el sitio del miocardio muerto) y varias arritmias.
Con el tiempo, cuando se agota la capacidad del corazón para mantener un flujo sanguíneo adecuado en los órganos y tejidos, parece insuficiencia cardíaca congestiva (crónica). Dichos pacientes sufrirán edema, se quejarán de debilidad, dificultad para respirar, dolor e interrupciones en el trabajo del corazón. El aumento de la insuficiencia circulatoria crónica se acompaña de disfunción irreversible de los órganos internos, acumulación de líquido en las cavidades abdominal, pleural y pericárdica. Tal descompensación de la actividad cardíaca conducirá eventualmente a la muerte de los pacientes.
Principios del tratamiento del infarto de miocardio
La atención de emergencia a los pacientes con infarto de miocardio debe brindarse lo antes posible desde el momento de su desarrollo., ya que la demora puede conducir al desarrollo de cambios irreversibles en la hemodinámica y muerte súbita. Es importante que haya alguien cerca que al menos pueda llamar a una ambulancia. Si tiene suerte y hay un médico cerca, su participación calificada puede ayudar a evitar complicaciones graves.

Los principios de ayudar a los pacientes con un ataque al corazón se reducen a la provisión gradual de medidas terapéuticas:
- Etapa prehospitalaria: prevé el transporte del paciente y la provisión de las medidas necesarias por parte del equipo de ambulancia;
- En la etapa hospitalaria se continúa con el mantenimiento de las funciones básicas del organismo, prevención y control de trombosis, arritmias cardíacas y otras complicaciones en las unidades de cuidados intensivos del hospital;
- La etapa de medidas de rehabilitación - en sanatorios especializados para pacientes cardiológicos;
- La etapa de observación de dispensario y tratamiento ambulatorio se lleva a cabo en policlínicos y centros cardiovasculares.
Los primeros auxilios se pueden proporcionar bajo presión de tiempo y fuera del hospital. Es bueno si es posible llamar a una brigada de cardio de ambulancia especializada, que está equipada con lo necesario para dichos pacientes: medicamentos, un marcapasos, equipo de reanimación. De lo contrario, es necesario llamar a una brigada de ambulancia lineal. Ahora, casi todos tienen dispositivos de ECG portátiles, que permiten hacer un diagnóstico bastante preciso e iniciar el tratamiento en poco tiempo.
Los principios fundamentales de la atención antes de acudir al hospital son el alivio adecuado del dolor y la prevención de la trombosis. En este caso, aplica:
- bajo la lengua;
- La introducción de analgésicos (promedol, morfina);
- aspirina o heparina;
- Fármacos antiarrítmicos según necesidad.
Video: primeros auxilios para el infarto de miocardio.
En la etapa de tratamiento hospitalario. medidas continuas para mantener la función del sistema cardiovascular. Eliminar el dolor es el más importante de ellos. Los analgésicos narcóticos (morfina, promedol, omnopon) se usan como analgésicos; si es necesario (excitación pronunciada, miedo), también se prescriben tranquilizantes (relanium).
Importa mucho. Con su ayuda, se lleva a cabo la lisis (disolución) de un trombo en las arterias coronarias y pequeñas del miocardio con la restauración del flujo sanguíneo. Esto también limita el tamaño del foco de necrosis, lo que mejora el pronóstico posterior y reduce la mortalidad. De los fármacos con actividad trombolítica, los más utilizados son la fibrinolisina, la estreptoquinasa, la alteplasa, etc.. Un agente antitrombótico adicional es heparina, que previene trombosis en el futuro y evita complicaciones tromboembólicas.
Es importante que la terapia trombolítica se inicie lo antes posible, preferiblemente dentro de las primeras 6 horas después del desarrollo de un infarto, esto aumenta significativamente la probabilidad de un resultado favorable debido a la restauración del flujo sanguíneo coronario.
Con el desarrollo de arritmias, se asignan fármacos antiarrítmicos, para limitar la zona de necrosis, descargar el corazón, así como con fines cardioprotectores, se prescriben (propranolol, atenolol), nitratos (nitroglicerina por vía intravenosa), vitaminas (vitamina E, nicotinato de xantinol). 
La atención de apoyo después de un ataque al corazón puede continuar por el resto de su vida, sus instrucciones:
- Mantener un nivel normal de presión arterial;
- Lucha contra las arritmias;
- Prevención de la trombosis.
Es importante recordar que solo el tratamiento farmacológico oportuno y adecuado puede salvar la vida del paciente y, por lo tanto, el tratamiento a base de hierbas de ninguna manera reemplazará las posibilidades de la farmacoterapia moderna. En la etapa de rehabilitación en combinación con tratamiento de apoyo, es bastante es posible tomar varias decocciones de hierbas como suplemento. Entonces, en el período posterior al infarto, es posible usar agripalma, espino, aloe, caléndula, que tienen un efecto tónico y calmante.
dieta y rehabilitacion
Se le da un papel importante a la nutrición de los pacientes con infarto de miocardio. Por lo tanto, en la unidad de cuidados intensivos en el período agudo del curso de la enfermedad, es necesario proporcionar alimentos que no sean una carga para el corazón y los vasos sanguíneos. Se permiten alimentos fáciles de digerir, no ásperos, tomados 5-6 veces al día en pequeñas porciones. Se recomiendan varios cereales, kéfir, jugos, frutas secas. A medida que la condición del paciente mejora, la dieta se puede ampliar, pero vale la pena recordar que los alimentos grasos, fritos y ricos en calorías que contribuyen a la interrupción del metabolismo de las grasas y los carbohidratos con el desarrollo de la aterosclerosis están contraindicados.
En la dieta después de un infarto, es necesario incluir productos que promuevan el movimiento intestinal (ciruelas, albaricoques secos, remolacha).
Rehabilitación incluye una expansión gradual de la actividad del paciente, y, de acuerdo con los conceptos modernos, cuanto antes llegue, más favorable será el pronóstico posterior. La actividad temprana es la prevención de la congestión en los pulmones, la atrofia muscular, la osteoporosis y otras complicaciones. La rehabilitación física después de un infarto también es importante, lo que implica fisioterapia, caminar.
Con una condición satisfactoria del paciente y la ausencia de contraindicaciones, es posible una mayor recuperación en los sanatorios cardiológicos.
Los términos de discapacidad después de un ataque cardíaco se determinan individualmente, según la gravedad del curso y la presencia de complicaciones. La discapacidad alcanza cifras importantes, y es tanto más triste que cada vez más la población joven y capacitada la sufre. Los pacientes podrán trabajar si su trabajo no está asociado con un fuerte estrés físico o psicoemocional, y el estado general es satisfactorio.