RCRZ (republikánske centrum pre rozvoj zdravia MD RK)
Verzia: Klinické protokoly MOR RK - 2016
Vrodená neprítomnosť, atrosféry a stenóza zadného priechodu s fistinmi (Q42.2)
Vrodené ochorenia, pediatria, detská chirurgia
Všeobecné informácie
Stručný opis
Schválený
Spoločná komisia pre zdravotnícke služby
Ministerstvo zdravotníctva a sociálneho rozvoja Kazachstanskej republiky
Od 27. októbra 2016
Protokol č. 14.
Anektálne malformácie zahŕňajú AUUS ATROCIA s fistulovou a bez- vrodená márnosť vývoja anorektálnej oblasti, ktorá vyžaduje chirurgickú korekciu v rôznych štádiách, v závislosti od formy.
Pomer kódov ICB-10 a ICB-9
| MKB-10 | MKB-9. | ||
|
Kód |
názov |
Kód | názov |
| Q42.2. | Vrodená absencia, atresia a stenóza zadného priechodu s fistula | 49.11 | Dispozícia análnyho fistuly |
| 449.90 | Ostatné zadné operácie | ||
|
49.93 |
Iné typy disekcie zadného priechodu | ||
| 49.99 | Ostatné manipulácie na ANUS | ||
| 48.792 | Pristagital a Transcendentálna Anekoplastika | ||
Dátum vývoja:2016 rok.
Protokol používateľov: Detskí chirurgovia.
Uvedená úroveň stupnice:
| ALE | Vysoko kvalitná meta-analýza, systematický prehľad RKK alebo veľkej horniny s veľmi nízkou pravdepodobnosťou (++) systematickou chybou, ktorých výsledky môžu byť distribuované na zodpovedajúcu populáciu. |
| V | Vysoká kvalita (++) systematický prehľad o kohorte alebo štúdiách case-control alebo vysokokvalitné (++) cohort alebo štúdie kontrola prípadov s veľmi nízkym rizikom systematickej chyby alebo rockovej s nízkym (+) riziko systematickej chyby, výsledky, ktoré môžu byť distribuované zodpovedajúcemu obyvateľstvu. |
| Z | Kohortá alebo študijné kontrolné alebo kontrolované štúdium bez randomizácie s nízkym rizikom systematickej chyby (+), ktorých výsledky môžu byť distribuované na vhodnú populáciu alebo horninu s veľmi nízkym alebo nízkym rizikom systematickej chyby (++ alebo + ), ktorých výsledky nemôžu byť priamo distribuované zodpovedajúcemu obyvateľstvu. |
| D. | Opis série prípadov alebo nekontrolovaného výskumu alebo stanoviska odborníkov. |
Klasifikácia
Klasifikácia
V súčasnosti je zmiernená klasifikácia anektálnych defektov (Nemecko, 2005), v ktorej nie je registrácia takýchto pojmov ako "vysoká", "nízka", "medziprodukt".
| Veľké klinické skupiny | Zriedkavé miestne možnosti |
| Cinepuster | Divertikul Rectum |
|
Recooretral Fistula (Bulbársky a prostatický) |
Attasia (stenóza) konečník |
| Remakesical fistula | Recovaginal Fistula |
| Vestibulárna fistula | N-fistula |
| Cloaca | Iní |
| Atresia bez fistuly | - |
| Stenóza | - |
Diagnostika (ambulantná)
Diagnostika na ambulantnej úrovni
Diagnostické kritériá:
Sťažnosti:
· Nedostatok ANUS na typickom mieste;
· Prítomnosť fistuly v oblasti rozkroku;
· Možno predtým prekrývali neonatálnu dobu kolostu.
Anamnéza života:
· Prítomnosť teratogénnych faktorov počas tehotenstva (anémia, infekčné ochorenia matky v prvom trimestri tehotenstva, zlých návykov, používania liekov s teratogénnym faktorom a iným).
Fyzické vyšetrenia:
Všeobecná inšpekcia / PERRECTUM: ANUS na typickej polohe chýba, na Perineum je vizualizovaný ústami fistuly. Údajný reflex je oslabený.
ATRESIA ANUS S RECTERONIS:
· Prítomnosť kolostónu (prípadne prekrytá skoro);
· Nedostatok ANUS je typický;
· Prítomnosť úst fistuly na rozkroku.
Laboratórny výskum:
· Spoločný krvný test - leukocytóza, prípadne anémia, zrýchlený ESP;
· Všeobecná analýza moču - leukocyturia, spojená so sekundárnou pyelonefritídou, v behu štádiu sekundárne zmeny obličiek so znížením funkcií, v dôsledku prítomnosti fistuly v močovom systéme;
· Biochemický krvný test - Možno zmeny spojené so sekundárnymi patológiami obličiek (ukazovatele kreatinínu, klírens kreatinínu, rebargi, močoviny).
· Bakteriálna siatie moču a na citlivosť na antibiotiká - identifikácia mikrobiálnej krajiny, definíciu citlivosti na antibiotiká, aby sa uskutočnila primeraná antibakteriálna terapia.
Inštrumentálny výskum:
· EKG / EHOCGG - Oslava patológie srdca, čo je možné sprievodné defektitu kardiovaskulárneho systému s cieľom predoperačnej prípravy
· Ultrazvuk brušných orgánov a obličiek, odstrániť možné sprievodné chyby vývoja močových stavov močového systému;
· Ospaná rádiografia kríženia - určiť posvätný index a určovanie anomázy pre vývoj chvosta a kríženec;
· Distálna monitorovacia fotografia - umožní vizualizovať anatomorfologický stav konečníka a diagnostikovať predtým neboli zistené fistujúci pohyb;
· MRI PELVIS - môže presnejšie nastaviť úroveň črevnej atresie a stav svalov dna panvica (stanovenie stupňa Enchnopris);
· CT konečníka a shinkerového stroja v 3D - umožňujú súdiť úroveň análny kanál a konečníka vo vzťahu k stredu svalu lonnge, aby ste určili jeho typ a stav odpojeného intestinálneho oddelenia.
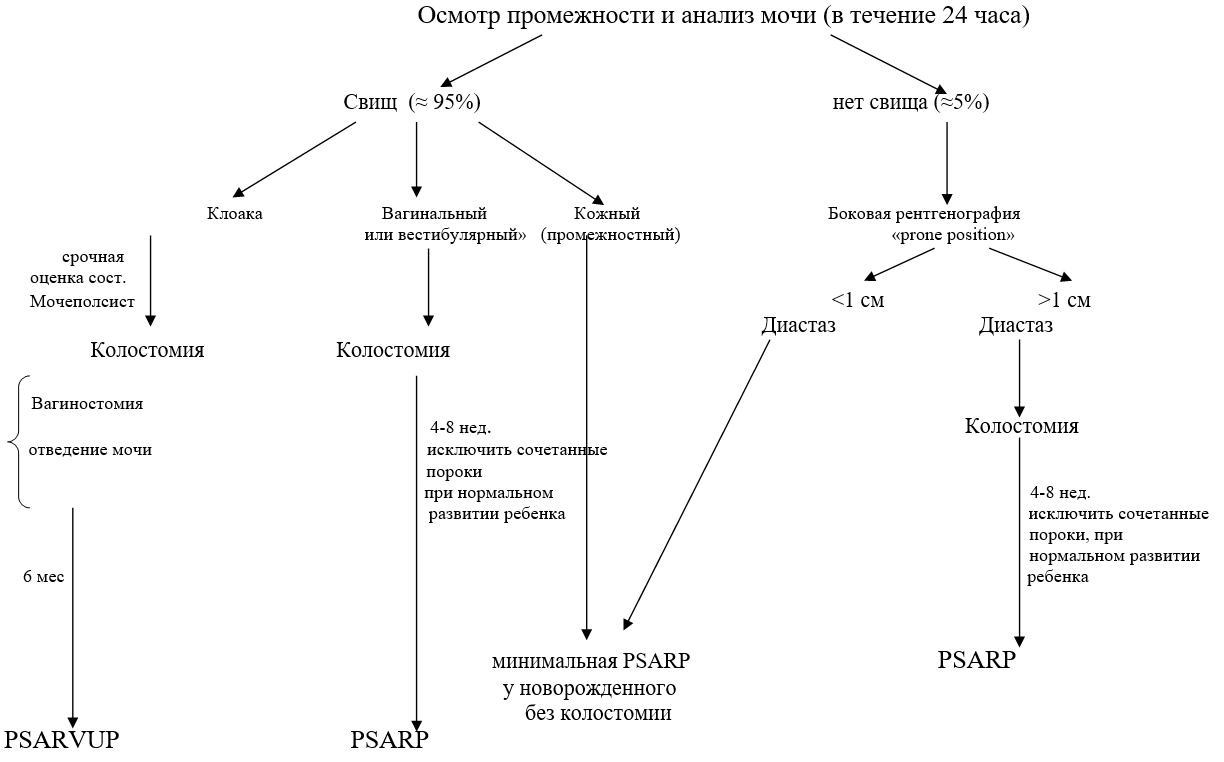
Diagnostický algoritmus:
Pacient s anorektálnym malformátou (chlapci)

Pacienta s anorektálnou malformáciou (dievčatá)
Diagnóza (nemocnica)
Diagnostika na stacionárnej úrovni
Diagnostické kritériá na stacionárnej úrovni
Sťažnosti, História chorobypozri ambulantnú úroveň.
Laboratórne a inštrumentálny výskum- Extra hospitalizácia, diagnostické prieskumy sa vykonávajú, nevykonáva sa na úrovni ambulantnej úrovne, ako aj kontrolovať tok pooperačného obdobia - podľa odseku 9 pododseku 1.
Diagnostický algoritmus:pozri Ambulantná úroveň .
Zoznam hlavných diagnostických aktivít:
· Ultrazvukové vyšetrenie abdominálnych a obličkových orgánov;
Zoznam ďalších diagnostických udalostí:
· Rádiografia krížovej scurónovej v rovnej a bočnej projekcii, definícii sakrálneho indexu a definíciu patológie krížovej a zadnej časti
;
· MRI PELVIS;
· Röntgen s črevným kontrastom (distálna stamografia, PROCTOGRAKTOU);
· CT Rectum a Shinker Stroj v 3D;
· Ultrazvuk srdca pri podozrivých z rôznych prívrškov a zhoršených srdca;
· Neurosonografia, ak je to potrebné, okrem patológie mozgu;
· Oak, OAM - podľa svedectva;
· Biochemický krvný test (celkový proteín a jeho frakcie, močovina, kreatinín, zvyškový dusík, alt, astrut, glukóza, všeobecný bilirubín, priama a nepriama frakcia, amyláza, draslík, sodík, chlór, vápnik);
· Koagulagram (čas protrombínu, fibrinogén, trombín čas, AFTT);
· Stanovenie krvnej skupiny a rhesus faktora;
· EKG - podľa indikácií;
· Analýza moču v Nechiphenko - za čo.
Odlišná diagnóza
| Diagnóza | Odôvodnenie pre diferenciálnu diagnózu | Prieskumy | Kritériá vylúčenia diagnózy |
| Rektolebulárna fistula | Nedostatok análnyho otvoru v prítomnosti fistúl v predvečer vagíny |
Všeobecná inšpekcia Za konečník. |
· V prípade, že v predvečer vagíny je fistula; · Poznámky len v dievčatách |
| Rectoperštruktinálna fistula | Nedostatok análnyho otvoru v prítomnosti fistuly na rozkroku |
Všeobecná inšpekcia Za konečník. |
· Pri kontrole v oblasti rozkroku sa vizualizujú ústa fistuly; · Je oslavovaný ako u dievčat a chlapcov |
Ošetrenie v zahraničí
Ošetrujú liečbu v Kórei, Izraeli, Nemecku, USA
Ošetrenie v zahraničí
Získajte rady o lekárskej prehliadke
Liečba
Prípravky (účinné látky) používané pri liečbe
Liečba (ambulantná)
Ambulantná liečba
Taktiku liečby:Rozsahuje symptomatickú terapiu.
Nemlakovacia liečba - režim a diéta pre závažnosť stavu pacienta.
Diéta: Tabuľka # 16.16 B (vek).
M.tiché ošetrenie - v závislosti od závažnosti ochorenia a klinických príznakov podľa princípov IWBDV.
Terapia v štádiu pred-nemocnice závisí od prítomnosti syndrómu:
· S anemickým syndrómom - substitučná terapia suspenzie s jedným logickým liekom (podľa poradia č. 666 "o schválení nomenklatúry, pravidlá obrobku, spracovania, skladovania, predaj krvi, ako aj pravidlá skladovania, transfúzie krvi, jej zložiek a krvných produktov z "marca 6" marec roku 2011 o roku, aplikáciu na objednávku č. 417 z 29.05.2015);
· V hemoragickom syndróme - náhradná terapia s jedným líniou pórčikov filtruje, vírusinaktivovaný tromboconcentratom, s nedostatkom plazmatických faktorov koagulácie a transfúziou transfúzie motora;
· V prítomnosti infekčných komplikácií - primeraná antibakteriálna, antifungálna terapia.
Zvitok bASIC I. Ďalší drogéria: Pozri ambulantnú úroveň.
Algoritmus činnosť pre naliehavý situácie Podľa IWBDV - WHO manažmentu na zvládnutie najbežnejších chorôb v nemocniciach primárnych úrovní prispôsobených podmienkam Kazachstanu republiky (WHO 2012).
Iné druhy liečby: nie.
· Konzultácie s výživom - s výberom živín;
· Konzultácie s detským nefróga - ošetrenie zápalových zmien obličiek;
· Konzultácie s deťom gynekológa - s kombináciou exteriérových a vnútorných defektov genitálií;
Preventívne opatrenia
Primárna prevencia:zníženie vplyvu na Guineu rôznych dôvodov podniku. PRD rozlišuje endogénne a exogénne.
· Endogénne príčiny (vnútorné faktory) zahŕňajú zmeny v dedičných štruktúrach (mutácií), endokrinné ochorenia a vek rodičov;
· Exogénne príčiny (environmentálne faktory) zahŕňajú: fyzikálne faktory (žiarenie, mechanické); Chemické faktory (liečivá, chemikálie používané v každodennom živote a priemysle, endokrinné ochorenia, hypoxia atď.); Biologické (vírusy, najjednoduchšie).
Sekundárna prevencia: Prevencia pooperačných komplikácií:
· Pred objavením školenia s rodičmi na starostlivosť o uctievanie (praktické zručnosti a teoretické knižnice);
· Starostlivosť o najhoršie v ambulantných podmienkach zahŕňa trvalý posun valcov, ošetrenie kože okolo stómy lassarskej pasty alebo iných krémov, aby sa zabránilo podráždeniu (vyškolení rodičia);
· Spaľovanie Neoanus podľa schémy po dobu 6 mesiacov;
Burning Neoanus na chirurg v mieste bydliska podľa schémy počas 14 dní po operácii na vek dolárov.
· 1 Čas za deň 1 mesiac;
· 1 Čas za 2 dni 2. mesiac;
· 1 čas za 3 dni 3. mesiac;
· 1 Čas za týždeň od 5-6 mesiacov.
(Na konci akcie Neoanus je potrebné sledovať chirurg v mieste bydliska, ak je to potrebné, rozšíriť hrdzavenie jednotlivými indikáciami)
Základné princípy bunning Neoanus:
· Atraumatická a bezbarnosť;
· Postupné vypísané zvýšenie priemeru pištole;
· Dlhodobo horenie (v priemere 1 rok po Anekoplastike).
Maximálna veková veľkosť Buzze (tabuľka 1) (odporúčania A.Pena, kolorektálne pediatrické centrum, Cincinnati):
Maximálna veková veľkosť Buzze.
Monitorovanie stavu pacienta:
· Kontrola prítomnosti denného primeraného veku implementálneho vyprázdnia;
· Kontrola hlavných dôležitých funkcií;
· Kontrola laboratórnych ukazovateľov (dub, oam, biochemický krvný test, koagulagram).
Ukazovatele účinnosti liečby: Mali by sa zvážiť anorektálna malformácia:
· Denná jednotlivá, dvojitá defekácia;
· Minimálny stupeň diery;
· Príčiny vyprázdnenia;
· Prítomnosť neoanusu;
· Nedostatok recidívy recyklovanej fistuly;
· Nedostatok stenózy Neoanus.
Liečba (nemocnica)
Nepatrná liečba
Taktiku liečby
Nemlakovacia liečba - režim a diéta pre závažnosť stavu pacienta. Správny režim, v skorom pooperačnom období lôžka.
Diéta: Tabuľka №16,16 B (nízke bakteriálne potraviny, vystužené potraviny - vysoko kalorické diéty s jednorazovo v porovnaní s vekovými normami podľa množstva proteínov, vitamínových, bohatých na minerály; pri menovaní glukokortikoidnej diéty obohatenej výrobkami obsahujúcimi mnoho solí draslíka a vápnika).
· Starostlivosť o centrálny katéter, zmena katétra na rybárske línie je zakázaná;
· Po anektorástej je nainštalovaný katéter uretrálnej farby;
· Denný obväz, 2-3 krát denne;
· Nb! Podpora pooperačných rán na prevenciu divergencie jemných delikátov;
· Starostlivosť o starostlivosť o moču;
· Katéter z močového mechúra sa odstráni o 7-10 dní.
M.tiché ošetrenie - v závislosti od závažnosti ochorenia a klinických príznakov
· Antibakteriálna terapia s cieľom prevencie pooperačných komplikácií
· Antimicotické.
Zoznam základných liekov:
· Prírodné nearkotické analgetiká - pre primeranú anestéziu v pooperačnom období
· Infúzne terapia, zameraná na stavbu porúch vody a elektrolytov v skorom pooperačnom období.
Porovnanie liekov v tabuľke:
|
№ P / P. |
Názov LS. | Spôsoby správy | Dávka a multiplicity aplikácie (počet krát denne) |
Douper Žiadosť |
Ud, spojenie |
|
Antibakteriálne látky: B-laktámové antibiotiká a iné antibakteriálne činidlá (Antibiotiká sa zvolení v závislosti od výsledku mikrobiálnej citlivosti) |
|||||
| 1. | cefuroxím | iN / M, IN / IN | na chirurgickú prevenciu detí od 1 sub-18 rokov sa CEFUROXIME odporúča zadať / za 30 minút pred postupom 50 mg / kg (max. 1,5 g), potom buď v / v 30 mg / kg (max. 750 mg) Každých 8 hodín pre postupy s vysokým rizikom. | 7-10 dní | ALE |
| 2. | ceftazidim | iN / M, IN / IN | Dávkovanie pre deti je: Až dva mesiace - 30 mg na kg hmotnosti IN / C, rozdelené dvakrát; Od dvoch mesiacov do 12 rokov - 30-50 mg na kg hmotnosti IN / C, rozdelené trikrát. | 7-10 dní | ALE |
| 3. | amicacín | iN / M, IN / IN | v / m alebo v / in acikacín zavádza každých 8 hodín pri rýchlosti 5 mg / kg alebo každých 12 hodín 7,5 mg / kg. S nekomplikovanými bakteriálnymi infekciami, ktoré zasiahli močový trakt, použitie amikacínu je znázornené každých 12 hodín 250 mg. Novorodenca predčasné deti sa liečivo začína podávať v dávke 10 mg / kg, potom sa pohybujú v dávke 7,5 mg / kg, ktorá sa podáva každých 18-24 hodín. Na začiatku zavedenia liečby trvá 7-10 dní, s / 3-7 dní. | 7-10 dní | ALE |
| 4. | gentamicín | iN / M, IN / IN |
V / m, v / in, lokálne, subkonjunctive. Dávka je stanovená individuálne. Pri parenterálnom podaní je zvyčajná denná dávka v ochoreniach priemernej závažnosti pre dospelých s normálnou funkciou obličiek rovnaká na V / B a V / m za zavedenia - 3 mg / kg / deň, multiplicitu podávania je 2-3 krát denne; S závažnými infekciami - až 5 mg / kg (maximálna denná dávka) v 3-4 recepcii. Priemerná trvanie liečby je 7-10 dní. V / v injekciách sa vykonáva do 2-3 dní a potom zadajte úvod do / m. V infekciách močového traktu je denná dávka pre dospelých a deti počas 14 rokov 0,8-1,2 mg / kg. Včasné deti sú predpísané len na životné indikácie pre ťažké infekcie. Maximálna denná dávka pre deti všetkých vekových kategórií je 5 mg / kg. |
7 dní | V |
| 5. | metronidazol. | v / b. |
Neonatálne obdobie 5-10 mg / kg v 2 kňaza. Deti od 1 mesiaca do 1,5-10 mg / kg v 2 recepcii. Deti od 1 roka do 18 rokov 10 mg / kg (max. 600 mg) v 2 recepcii. |
7-10 dní | V |
| Antifungálne LS (na prevenciu dysbacteriózy) | |||||
| 6. | flukonazol. | v / b. | S / v zavedení flukonazolu, detí s kandidátskou léziou kože a sliznicou v rýchlosti 1 - 3 mg / kg. V nádrži sa dávka zvyšuje na 6-12 mg / kg. | 7-10 dní | V |
| Symptomatická terapia | |||||
| 7. | albumín 10%. | v / b. | V / v kvapkách pri prevádzkovom šoku, hypoalbuminégii, hypoproteinémii. U detí je albumín predpísaný rýchlosťou nie viac ako 3 ml / kg telesnej hmotnosti na deň (podľa svedectva) | podľa svedectva | V |
| 8. | albumín 20%. | v / b. | Jednorazová dávka pre deti je 0,5-1 g / kg. Liečivo sa môže aplikovať v predčasných dojčiat (podľa indikácií) | podľa svedectva | V |
| 9. | furosemid | iN / M, IN / IN | Priemerná denná dávka pre in / in podávanie u detí do 15 rokov - 0,5-1,5 mg / kg. | podľa svedectva | V |
| Infúzna terapia | |||||
| 11 | Komplexný roztok chloridu sodného [chlorid draselný + chlorid vápenatý + chlorid sodný]. | v / b. | Blokované 200 ml | podľa svedectva | V |
| 12 |
dextróza 5%, 10% |
v / b. | VOLOKON 200 ml | podľa svedectva | V |
ukazuje svedectvo o prevádzkovej intervencii:
Metódy prevádzkového a diagnostického zásahu:
· Ocoplastika Solomonom;
· Minibanegital Anekoplastika na kolíkoch.
Účel prevádzkovej intervencie:
· Eliminácia patologickej rechroniintestinálnej fistuly a tvorba neoanus
Indikácie na operáciu:
· Klinické a rádiologické potvrdenie vývojovej defektov.
Kontraindikácie:
· Akútny zápal horných dýchacích ciest;
· Akútne infekčné ochorenia;
· Vynaložená hypotrofia;
· Hypertermia nejasnej etiológie;
· Hrozené a zápalové zmeny v koži;
· Psycho-neurologické poruchy;
· Absolútne kontraindikácie z kardiovaskulárneho systému.
Metódy vykonávania postupu / intervencie:
· ocoplastika v Šalamúne: Vo všeobecnej anestézii, v aseptických podmienkach v gynekologickej polohe. Ochrana fistuly. Švajčiarska odrezaná Pronom. Predná časť svalov sbinkingu posilňuje impozantným švom. Je vyrobená anoplastika. Hemosty v priebehu operácie.
· MINI PANCIEGITAL ANORECTOPLASTY POTEĽMI: Pna spoločnej anestézii, v pozícii žalúdka, po spracovaní operačného poľa, sa na integráciu dosahuje 4-6 cm. Použitím elektrostimulátora sa vykonáva spinteroreflexometria, sú detegované vlákna vonkajšieho zvierača. Fistula sa berie na chov. Rectum mobilizuje ostré a tupé. Anorecoplastika sa vyrába podľa techniky Pecnaya. Hemostáza elektrokoagulácia v priebehu operácie.
Indikácie konzultácií s odborníkmi:
· Konzultácie s anestéziológom - určiť a eliminovať možné kontraindikácie na operácie;
· Konzultácie s výživom - pre výber diéty;
· Konzultácie s urológom detí - s kombináciou poruchy močového systému;
· Konzultácie s deťom gynekológa - s kombináciou ozdôb z vonkajších a vnútorných pohlavných orgánov;
· Prehodnotenie konzultácií - včasné pooperačné obdobie v kontexte jednotky intenzívnej starostlivosti, ktorá vykonáva intenzívnu liečbu;
· Konzultácie s ostatnými úzkymi špecialistami - podľa svedectva.
Indikácie pre prenos do oddelenia intenzívnej starostlivosti a resuscitácie:
· Depresia vedomia;
· Osstrujúce narušenie životne dôležitých funkcií (LGVF): hemodynamika, dýchanie, prehĺtanie, bez ohľadu na stav vedomia;
· Neparentný epileptický stav alebo opakované konvulzívne záchvaty;
· Hyperthermia neznáma;
· Pooperačné komplikácie (krvácanie, črevo vývoz, črevný evanion).
Ukazovatele účinnosti liečby.
· Prítomnosť neoanusu;
· Chýbajúca fistula;
· Nedostatok stenózy Neoanus.
Ďalšia údržba:Prechod na ďalšiu etapu anorektálnej korekcie
Lekárska rehabilitácia
Podľa klinického protokolu o rehabilitácii tejto nosológie.
Hospitalizácia
Indikácie pre plánovanú hospitalizáciu:
· Radikálna prevádzka vo veku 1-2 mesiaca života. Neschopnosť zabezpečiť primeraný objem defekácie.
Indikácie pre núdzové hospitalizácie:akútna črevná obštrukcia
Informácie
Zdroje a literatúra
- Stretnutie protokolov Spoločnej komisie pre kvalitu zdravotníckych služieb MZSR RK, 2016
- Lyunushkin A.I., komisári I.A. Pediatriccoloproktológia. - M., 2009. - 398c. 2) Lyunyyshkin A.I., Lukin V.V., Okulov E.A. Anektálne chyby vývoja // býka. Pre lekárov. - M, 2004. - №2 (42). - C.19-31. 3) Aipov R.R. Aktuálne otázky klasifikácie anorektálnych malformácií u detí. Pediatria a detská chirurgia Kazachstanu, 2008 - №2, s. 30-32 4) Lukin V.V. Rectopenitálna smrteľnosť s normálne tvorenou zadnou uličkou u dievčat. Dis. Ph.D. - M., 1977. - 149 p. 5) Ormantaev K.S., Akhparov N.N., Aipov R.R. ATLAS Anorektálnych malformácií u detí. - Almaty, 2011, 176 p. 6) Osipkin V. G., Balansky D. A. Chirurgická taktika pre anorektálne defekty // "súčasnosť a budúcnosť detskej chirurgie": Konferenčné materiály. - Moskva, 2001. - P. 193. 7) Tursunkulov B.Sh. Zlepšenie diagnózy a chirurgickej liečby detí s anorektálnymi defektmi vývoja: Držte. Ph.D. - Almaty, 2006. - 89С. 8) Holschneider AM, KOEBKE J, Meier-Ruge W, Land N, Jeschnick Patofyziológia chronickej zápchy na anorektálne malformácie. Dlhodobé výsledky a predbežné anatomické vyšetrenia. // EUR J Pediatr Surg. - 2001. - №11.-R.305-310. 9) Kourklis G, Androvanakos N. Anektálna inkontinencia: Aetiológia, patofyziológia a hodnotenie // Actachir Belg. - 2004, - č. 104. R. 81-91. 10) Mathurp, Mogram N, Surana S a kol. Vrodená segmentálna dilatácia hrubého čreva s anorektálnou malformáciou. // J Pediatr Surg. - 2004. - № 8 (39). - R.18-20. 11) Tsuchida Y., Saito S., Honna T., Makino S., Kaneko M., Hazama H. \u200b\u200bDvojité ukončenie stravovacieho traktu u žien: správa z 12 prípadov a preskúmanie literatúry. J Pediatrsurg 1984; 19: 292-6. 12) WATHABE Y, IKEGAMI R, TAKASA K TRETIMENTIONÁLNYCH PRACOVNÝCH TOMHOINGOVÝCH IMPOZÍCIKA PELVICKÝCH SVETLOU V ANORECTAL MALFORMÁCII. // J Pediatr Surg. - 2005. - №40. - str.1931-1934. 13) Ziegler M.Moritz, Azizkhang.Richard, Weber S. Tomáš. Operatívna pediatrická chirurgia, USA, 2003, s. 1339. 14) Alberto Pena M.D. , Marc Levittm.d, "liečba anorektálnych malformácií" 2006
Informácie
Skratky používané v protokole
| v / b. | intravenózne |
| v / m. | intramuskulárny |
| Alt. | alaninotransferázu |
| Rameno | anektálne malformácie |
| AST. | aspartataminotransfease |
| Achtv | aktivovaný čiastočný tromboplastín |
| slnko | vestibulárna fistula |
| Zsarp | panstagital anekoplast |
| Iwbdv | Integrovaná choroba starostlivosti o deti |
| Sám | sedimentácie erytrocytov |
| Kt. | cT SCAN |
| Múdro | magnetická rezonancia |
| Mo | lekárska organizácia |
| Ultrazvuk | postup ultrazvuku |
| Ud | Úroveň dôkazov |
Zoznam vývojárov protokolu:
1) Achparova Nurlan Nurkin - D.M., vedúci oddelenia operácie RGCP "Vedecké centrum pediatrie a detskej chirurgie Ministerstva zdravotníctva CP RK".
2) Akhtarov Kachriman Mahmutzhanovich - Lekár 1 Kategória Katedra operácie, RGCP "Vedecké centrum pediatrie a detský chirurg MS CP RK".
3) Aflatonov Nurzhan BAKYTBEKOVICH - DOCTOR II Kategória Katedry chirurgie, RGCP "Vedecké centrum pediatrie a chirurgie detí Ministerstva zdravotníctva CP RK".
4) Osperets Marat Majitovic - Doktor Surgeon, JSC Národné vedecké centrum materstva a detstva, Astana.
5) RUSTEMOV DASTA ZEINOLLALAICH - lekára detskej chirurgie oddelenie pobočky University MedicalCenter CF "Národné vedecké centrum materstva a detstva" JSC, Astana.
6) Calijieva sveta Maratovňa - Ph.D., Associate of ministerstvo klinickej farmakológie a farmakoterapie Kaznmu. S. ASPENDIYAROVA.
Indikácia na absenciu konfliktu záujmov:nie.
Zoznam hodnotení:
MARDENOV AMANZOL BAKIYEVICH - D.M., Profesor oddelenia detskej chirurgie, RSP na PVC "Karaganda State Medical University".
Revision Protocol 3 roky po jeho uverejnení a odo dňa nadobudnutia účinnosti alebo v prítomnosti nových metód s úrovňou dôkazov.
Priložené súbory
Pozor!
- Self-medikáciou môžete aplikovať nenapraviteľné poškodenie vášho zdravia.
- Informácie uverejnené na internetovej stránke Medements nemôžu a nemali nahradiť konzultáciu na plný úväzok lekára. Uistite sa, že ste kontaktovali zdravotnícke zariadenia v prítomnosti akýchkoľvek chorôb alebo rušivých príznakov.
- Výber liekov a ich dávky by sa mali uviesť so špecialistom. Iba lekár môže predpísať potrebný liek a jeho dávkovanie, berúc do úvahy ochorenie a stav tela pacienta.
- Stránka Medementy je výnimočným referenčným zdrojom. Informácie uverejnené na tejto stránke by sa nemali používať na neoprávnené zmeny lekárskych predpisov.
- Redakčný úrad medelácie nezodpovedá za škody na zdravotné alebo materiálne škody vyplývajúce z používania tejto stránky.
Gynekologická kontrola sa vykonáva v gynekologickom kresle v nasledujúcom poradí:
Kontrola externých orgánov genitálií - skontrolovať krčmy, veľké a malé pohlavné pery, zadný priechod. Stav kože, povaha výfukových plynov, prítomnosť objemu, palpate podozrivých sekcií. Uvedenie veľkého pohlavného pery do prístroja a stredného prsta oblečeného v rukavickom ruke, skontrolujte nasledujúce anatomické štruktúry: malé pohlavné pery, klitoris, vonkajší otvor uretry, vstup do vagíny, panny splas, rozkrok, zadný priechod. Ak je ochorenie podozrenie z ochorenia, predvečer predvídania je hmatateľná, lisuje na spodnej časti močovej trubice cez prednú stenu vagíny. V prítomnosti výberov je zobrazená mikroskopia rozmazania a siatie. Ak história má pokyny pre objemové formácie veľkých sexy pery, veľké žľazy vlákna majú konečnú. Aby to urobil, palec má veľký sexy pery bližšie k zadnému hrchu a index je zavedený do vagíny. S palpáciou malých pohlaví možno nájsť epidermálne cysty. Malé pohlavné pery sa zriedia indexom a strednými prstami, potom je pacient ponúknutý prekvapiť. Ak sa nachádza cytolezel vo vchode, predná stena vagíny sa objaví, s rekceliou - vzadu, keď sa vagína upustí - obe steny. Stav panvového dna sa odhaduje počas obdobia bimanuálnej štúdie.
Špeciálna gynekologická štúdia je rozdelená do troch typov v závislosti od objemu a výsledkov inšpekcie, ktorú môžu dať. Patrí medzi ne vaginálne, rektálne a redovaginálne vyšetrenie. Vaginálny a rekovateľský výskum vo svojich schopnostiach dávajú výrazne viac informácií ako jedna rektálna. Činnejšie, rektálne výskum využíva dievčatá alebo ženy, ktoré nežijú sexuálny život.
Kontrola vonkajších orgánov genitálií
Vo väčšine prípadov je jeden z príznakov normálnej štruktúry a neprodukčných funkcií reprodukčného systému, ako je známe, typ vonkajších genitálnych orgánov. V tomto ohľade je dôležité určiť povahu krytu vlasov na styku, počtu a type distribúcie vlasov. Inšpekcia vonkajších a vnútorných orgánov genitálií poskytuje významné informácie, najmä u žien s postihnutým menštruačným cyklom a neplodnosťou. Prítomnosť hypoplázie malých a veľkých perier, bledosť a suchosť sliznice vagíny slúži ako klinické prejavy hypoooestrogenerácie. "Jucion", cyanotikosť farby sliznice vulvy, bohaté transparentné tajomstvo je považované za príznaky zvýšenej hladiny estrogénu. Počas tehotenstva, vzhľadom na stagnujúce, farba slizníc získava cyanotickú farbu, ktorej intenzita je o to viac výraznejšie, čím viac tehotenstva. Hypoplasia s nízkou kvapkou, zvýšenie hlavy klitorisu, zvýšenie vzdialenosti medzi základňou klitorisu a vonkajším otvorom močovej trubice (viac ako 2 cm) v kombinácii s hypertrichózou indikujú hyperandródu. Tieto príznaky sú charakteristické pre vrodenú virilizáciu, ktorá je pozorovaná len s jednou endokrinnou patológiou VGCHN (adrenagetalový syndróm). Podobné zmeny v štruktúre externých pohlavných orgánov s ťažkou virilizáciou (hypertrichóza, hlasy, amenorea, mlieko žlté atrofiu) umožňujú vylúčiť diagnózu virilizačného nádoru (oba vaječníkov a nadobličiek), pretože nádor sa vyvíja v postnatálnom období a VGNN vrodenej patológii vyvíjajúcej antény počas tvorby vonkajších orgánov genitálií.
Dať pôrodnosť venujú pozornosť štátu pretrínu a sexuálnej medzere. S normálnymi anatomickými vzťahmi tkanív rozkroku sa podlahová štrbina zvyčajne uzavrie, a len s ostrým strečingom je mierne odhalené. S rozdielnou poruchou integrity svalov panvového dna, vyvíjanie, spravidla po dodaní, a to aj svetelné napätie vedie k výraznému zejteniu sexuálnej medzery a opomenutia steny vagíny s tvorbou cysto a recalo. Často sa maternica pozorovalo pri natiahnutí a v iných prípadoch nedobrovoľné močenie.
Pri hodnotení stavu pokožky a slizníc externých genitálií sa odhaľujú rôzne patologické útvary, napríklad, ecrety lézie a kondylomy. V prítomnosti zápalových ochorení, vzhľad a farba sliznicových membrán externých genitálnych orgánov sú ostro zmenené. V týchto prípadoch môže byť sliznica intenzívne hyperemická, niekedy s hnisavými nájazdmi alebo ulceróznymi formáciami. Všetky zmenené oblasti sú dôkladne palcov, určujú ich konzistenciu, mobilitu a bolestivosť. Po inšpekcii a palpácii vonkajších orgánov genitálií sa otočte na kontrolu vagíny a krčka maternice na zrkadlách.
Kontrola krčka maternice so zrkadlami
Pri kontrole vagíny, prítomnosť krvi, povaha absolutória, anatomické zmeny (vrodené a získané); stav sliznice; Venujte pozornosť prítomnosti zápalu, objemových formácií, cievnej patológie, zranení, endometriózy. Pri kontrole krčka maternice venujú pozornosť rovnakým zmenám ako počas kontroly vagíny. Zároveň je však potrebné mať na pamäti: s vypúšťaním krvi z vonkajšej maternice zóny mimo menštruácie je vylúčený malígny nádor krku alebo tela maternice; Pod cervicitisom, sliznicko-hnisavé uvoľňovanie výfukovej maternice ZEA, hyperémie a niekedy aj erózie komína; Rakovina krčka maternice sa neustále nedokáže odlíšiť od cervicitídy alebo dysplázie, takže pri najmenšom podozrení z malígneho nádoru je znázornená biopsia.
Ženy žijúce v sexuálnom živote sú vhodné na kontrolu vaginálnych autokratu zrkadiel pedersonov alebo hrobu, Cusco, ako aj lyžičku zrkadla a výťahu. Skladané autokratické zrkadlá typu Cusco Typ sú široko používané, pretože keď sa používajú, nepotrebujete asistenta a nemôžete len preskúmať steny vagíny a krčka maternice, ale aj na vykonávanie niektorých lekárskych postupov a operácií (obr. 5-2).
Obr. 5-2. Skladané zrkadlo typu Cusco. Na vyšetrenie pacienta je zvolené najmenšie zrkadlo, čo vám umožní vyrábať plnohodnotnú kontrolu vagíny a krčka maternice. Zložené zrkadlá sa zavádzajú do vagíny v bližšej forme priestoru s ohľadom na medzeru sexu. Rozšírené zrkadlo až do polovice, otočte jeho skrutkovitú časť dole a zároveň sa presadzuje hlboko do a zatlačte zrkadlo tak, aby sa vaginálna časť krčka maternice medzi žalúdkami betónu. S pomocou skrutky oprávte požadovaný stupeň expanzie vagíny (obr. 5-3).

Obr. 5-3. Kontrola krčka maternice s jednorazovým zrkadlom Cusco.
Spoon a lamelové zrkadlá sú vhodné, keď potrebujete vykonať akékoľvek operácie v vagíne. Najprv sa zavádza dolné zrkadlo pod vlajkou, tlačí na perineum pre perimd, potom sa rovnobežne s ním s ním rovný (predný) zrkadlo ("zdvihák"), s ktorým zdvihnú prednú stenu vagíny (obr. 5-4 ).
Obr. 5-4. Kontrola narodeného podmenu myromatózneho uzla s lyžičkami v tvare zrkadla a bulletin kliešte.
Počas štúdie s použitím zrkadiel, stav vaginálnych stien (povaha skladania, farba sliznice, ulcerácie, rastu, nádorov, vrodených alebo získaných anatomických zmien), krčka maternice (veľkosť a tvar: valcový, kužeľovitý je Forma externej ZEA: kolo pri otváraní, vo forme priečnej medzery v tých, ktorí dávajú narodenie; rôzne patologické stavy: prestávky, ektopie, erózia, ecredopion, nádory a ďalšie), ako aj povahu výberu.
Kontrola stien vagíny a krku maternice, keď sa z vonkajšieho maternice zoomu detektuje z vonkajšieho uternického zoomu mimo menštruácie, malígny nádor krčka maternice a tela maternice by sa mal eliminovať. Pod cervicitisom sa pozorovalo sliznice slizníc z cervikálneho kanála, hyperémia. Polypy môžu byť umiestnené na vaginálnej časti krčka maternice av jeho kanáli. Môžu to byť slobodné a viacnásobné. Tiež s vizuálnym posúdením krčka maternice, uzavreté žľazy (Ovlae Nabothi) sú určené neozbrojeným okom. Okrem toho, pri kontrole krčka maternice na zrkadlách, endometrium heterotopias možno nájsť vo forme "očí" a lineárnych štruktúr cyanotických farieb. V diferenciálnej diagnóze s uzavretými žľazami, výrazný znak týchto útvarov zvažuje závislosť ich veľkosti z fázy menštruačného cyklu, ako aj vzhľad sekrécie krvi z endometropid heterotopov krátko pred a počas menštruácie.
RSM s gynekologickým vyšetrením nemôže byť vždy odlíšená od cervicitídu alebo dysplázie, takže je potrebné, aby sa zdvihli na cytologický výskum av niektorých prípadoch - vytvoril cieľovú biopsiu krčka maternice. Osobitná pozornosť sa venuje vaginálnym oblúkom: je ťažké ich kontrolovať, avšak tam sú často objemy a špicaté cirkety. Po odstránení zrkadiel sa vykonáva dvojnásobná vaginálna štúdia.
Bimanuálny vaginálny výskum
Index a stredné prsty jednej ruky, oblečené v rukavíc, sú zavedené do vagíny. Prsty musia byť nevyhnutne mazané hydratačným činidlom. Druhá ruka sa nachádza na prednej časti brušnej steny. Pravá ruka opatrne hmla steny vagíny, jeho oblúkov a krčka maternice. Existujú nejaké objemové formácie a anatomické zmeny (obr. 5-5).

Obr. 5-5. Bimanuálny vaginálny výskum. Zlepšenie stavu maternice.
Ak existuje prietok alebo krv v brušnej dutine, v závislosti od ich čísla, zhutnenie alebo vznášajúce sa oblúk. Potom zadaním prsta do zadného vaginálneho oblúka, posuňte maternicu dopredu a hore, palp na druhú ruku cez prednú brušnú stenu. Určite rozmery, tvar, konzistenciu a mobilitu, venujte pozornosť formáciám hlasitosti. Normálne, dĺžka maternice spolu s krkom je 7-10 cm, žena má mierne menšiu ženu ako tí, ktorí porodili. Zníženie maternice je možné v oblasti infránity, v menopakterickom období a postmenopauzále. Zvýšenie maternice sa pozorovalo u nádorov (Mioma, Sarkóm) a počas tehotenstva. Forma maternice v norme je hrušková, mierne sploštená predná strana. Keď tehotenstvo, maternica je guľôčkovým tvarom, s nádormi nesprávnym tvarom. Konzistencia maternice je normálna, stena sa počas tehotenstva zmäkne, pričom fibromomióm je utesnený. V niektorých prípadoch môže maternica točiť, čo je charakteristické pre heometové a pyometre.
Veľmi dôležitá je poloha maternice: Tilt (Verio), Horizontálna os (FLEXIO), presadená horizontálnou osou (Positio), vertikálnou osou (EPEATIO, PROLOPSUSUSUSU). Uterus sa nachádza v strede malej panvy, spodná časť je na vstupnej úrovni v malej panve. Cervire a telo maternice tvoria uhol, otvorte Kepenta (Antiflexio). Celé maternice je trochu naklonené Kepenta (AntEversio). Pozícia zmeny maternice sa zmení pri zmene polohy tela, keď pretekajte močového mechúra a konečníka. V nádoroch v oblasti príveskov je maternica posunutá v opačnom smere, so zápalovými procesmi v smere zápalu.
Bolestosť maternice počas palpácie je zaznamenaná len v patologických procesoch. Normálne, najmä tí, ktorí dali narodenie, maternica má dostatočnú mobilitu. Pri vynechaní a vypadli z maternice, jej mobilita sa stáva nadmernou kvôli relaxácii väziva. Obmedzená mobilita je pozorovaná s infiltrátnymi vláknami parametrov, bitka maternice s nádormi atď. Po výskume, maternica sa pustí do palpácie príveskov vaječníkov a maternicových rúrok (obr. 5-6). Prsty vonkajších a vnútorných rúk sú konzistentne presunuté z uhlov maternice v pravej a ľavej strane. Na tento účel je vnútorná ruka preložená do bočného oblúka a vonkajšieho na príslušnej bočnej strane panvy v spodnej časti maternice. Základné rúrky a vaječníky sú palpitaliteľné medzi konvergujúcimi prstami. Nemenné rúry maternice zvyčajne nie sú definované.

Obr. 5-6. Vaginálna štúdia oblasti príveskov, materníc a oblúkov.
Niekedy počas štúdie sa zistia tenké kolo súdneho konania, bolestivý, keď palpácia alebo prikladajú zahusťovadlo v oblasti materských rohov a v pobreží maternicovej trubice (salpingitída). SAKTOSALPINX PALPRATE vo forme založiteľnej tvorby podstatnej mobility rozširovania smerom k lieviku. Pyosalpinx je častejšie menej presunutý alebo fixovaný s hrotmi. Často, s patologickými procesmi, poloha rúrok sa zmení, môžu byť nevhodné s hrotmi v prednej alebo zadnej časti maternice, niekedy aj na opačnej strane. Vaječník je hmatateľný vo forme tela mandľovej formy 3x4 cm, pomerne pohyblivý a citlivý. Komunikácia vaječníkov v štúdii je zvyčajne bezbolestné. Vaječníky sa zvyčajne zvýšia pred ovuláciou a počas tehotenstva. V poštovom období sa vaječníky výrazne znížia.
Ak gynekologická inšpekcia určí objemové formácie príveskov maternice, odhadujú svoju pozíciu v porovnaní s telom a krčka maternice, formy, konzistencie, bolestivosti a mobility. S rozsiahlymi zápalovými procesmi nemožno vaječník a potrubie vybité, často určujú bolestivý konglomerát.
Po palpácii príveskov maternice sa prepúšťajú väzy. Nemenné viazanie maternice zvyčajne nie sú definované. Okrúhle zväzky môžu byť zvyčajne umiestnené počas tehotenstva a s vývojom MOMA v nich. Súčasne sú väzy hmatateľné vo forme kurčiat pochádzajúcich z okrajov maternice do vnútorného otvoru inguinálneho kanála. Krettovskulárne väzy sú hmatateľné po prenesenej parametri (infiltrácia, zmeny jazvy). Zväzky idú vo forme ťažkého z zadného povrchu maternice na úrovni žobranie zastávky, do kríženia. Cross-chladené väzy sú lepšie zistené v štúdii rectum. Prichádzajúce tkanivo (parameter) a serózny plášť je hmatateľný len vtedy, ak majú infiltráty (rakovinové alebo zápalové), adhézie alebo exsudát.
Recovaginal Research
Recovaginal Research sa vyžaduje v postmenopauze, ako aj v prípadoch, keď je potrebné objasniť stav príveskov maternice. Niekedy je táto metóda informatívnejšia ako štandardná bimanuálna štúdia.
Štúdia sa uskutočňuje v podozrení na vývoj patologických procesov v stene vagíny, konečníka alebo rovného oddielu. Indexový prst je zavedený do vagíny a stredná časť je v konečníku (v niektorých prípadoch, veľký prst je zavedený do prednej čiary, aby sa študoval priestoru pre bublinku a v rectum index) (Obr. 5-7 ). Mobilita alebo rozstup slizníc, lokalizácia infiltrácií, nádorov a ďalších zmien v stene vagíny, konečník vo forme "hrotov", sú určené medzi prstami vloženými.

Obr. 5-7. Recovaginal Research.
Rektálna štúdia. Skontrolujte zadný priechod a okolitú pokožku, rozkrok, vysporiadanie kokkop. Venujte pozornosť prítomnosti stopy prestávok na perineáli a v perianom regióne, análne trhliny, chronická paraproiititída, vonkajšie hemoroidné uzly. Tón svitov zadného priechodu a stavu svalov panvových DNA, vylúčiť objemové formácie, vnútorné hemoroidy, nádory. Určite tiež bolestivosť alebo objemovú tvorbu prehlbovania priameho maternice. Pri panviciach cez prednú stenu konečníka, všetky vnútorné genitáty palpate. Po odstránení prsta, prítomnosť krvi, hnisu alebo hlienu na rukavíc.
V prípadoch, keď je potrebné určiť pripojenie nádoru brušnej dutiny s genitálnymi orgánmi, spolu s bimanulou štúdiou, štúdia je znázornená s pomocou kliešťov. Povinné nástroje sú spätné zrkadlá, zdvíhanie a bulletin kliešte. Krk maternice je vystavený zrkadlám, ošetrených alkoholom, bulletin kliešte sú uložené na prednej pery (môžete aplikovať druhé bulletin kliešte na zadnú stranu pery). Zrkadlá sa odstránia. Po tom, index a stredné prsty (alebo len jeden index) sú zavedené do vagíny alebo v konečníku, a ľavú ruku cez brušnú stenu do dolného pólu nádoru nahor. Zároveň, asistent ťahá cez bulletin kliešte, presunutím maternice knihy. Zároveň je pena nádoru, vychádzaná z genitálií, je silne natiahnutá a stáva sa prístupnejšou pre palpetá. Môžete použiť ďalší príjem. Pulverové sťahováky sú ponechané v pokojnom stave a nádor je posunutý hore, vpravo, vľavo. Ak nádor prechádza z genitálií, potom sa rukoväte nádory natiahnuté do vagíny a s nádormi maternice (mm s podmerickým usporiadaním uzla), pohyb klieští je exprimovaný viac ako v nádoroch príveskov maternice . Ak nádor pochádza z iných brušných orgánov (obličky, črevá), Nippers nemenia svoju pozíciu.
Diagnostické klinické centrum č. 1, Moskva
(1) Ruská univerzita v priateľstve, Moskva
S rastom moderných technológií, nových diagnostických metód, zdalo sa, že v diagnostike rakoviny prostaty neexistovali žiadne otázky. Ale, bohužiaľ, prostatospecifický antigén nemá vždy tendenciu zvyšovať sa s rakovinou prostaty a rozpozná prítomnosť malígneho ochorenia prostaty žľazy môže byť možné len vtedy, ak je komplexná štúdia štruktúry prostaty, ktorá zahŕňa použitie transektálu Ultrazvukové štúdium a rektálny výskum prsta.
Kľúčové slová: Antigén špecifický pre prostacy, rektálny výskum prstov, transrektálny ultrazvukový vyšetrenie, rakovina prostaty.
Informácie o autoroch:
Bobrin Maxim Mikhailovich - urológ Diagnostické klinické centrum №1, Moskva
Strachuk Alexander Georgiecich - Associate Professor, Ph.D., Associate of the Ministerstvo všeobecnej lekárskej praxe Rudn, Moskva
Na skríning rakoviny prostaty
M.M. Bobrinev, A.A.AKSENOV, A.A.SAFRONOV, A.A.I.IZMAILOV, T.V.VČOVA, A.STRACHUKU (1), R.V.DEDORADZE (1)
Moskva Diagnostické klinické centrum č. 1, Moskva
(1) Priateľstvo národov Ruska, Moskva
Spolu s úspechmi v technológiách sa zdá, že diagnostika rakoviny prostaty už nebola špeciálna otázka. Antigén prostaty ale bohužiaľ, sa však neustále výrazne nezvýši v rakovine prostaty. Správna diagnostika môže byť dosiahnutá len komplexným vyšetrením tkaniva prostaty, vrátane TRUS (transrektálny ultrazvuk) a digitálne rektálne vyšetrenie (DRE).
Kľúčové slová: Antigén špecifický pre prostaty, digitálne rektálne vyšetrenie, transrektálne ultrazvukové vyšetrenie, rakovina prostaty.
Rakovina prostaty (RLPG) je naliehavý lekársky a sociálny problém; V Rusku RPG radí po druhom po rakovine pľúc v štruktúre malígnych neoplazmov u mužov. Distribúcia pacientov v etapách: etapa II - 44,9%; III - 35,3%; IV etapa - 17,8; Fáza nie je nainštalovaná - 2%. Úmrtnosť po dobu jedného roka po nastavení diagnózy - 12,2%. V krajinách s efektívnejším systémom na detekciu RPP je výskyt tejto formy rakoviny vyšší. V Spojených štátoch od roku 2007 A na súčasnosť, výskyt RPG na prvom mieste.
V súlade s existujúcimi normami, v prípade podozrenia na rakovinu prostaty, v prvom rade, tri potrebný výskum sa vykonáva ako skríning:
1. Stanovenie úrovne prostatospecifického antigénu (PSA).
2. Rectalová štúdia prsta (s) prostate.
3. Transrektálna ultrazvuková štúdia (codes) prostaty
V prítomnosti zmien v ktoromkoľvek zo štúdií (zvýšenie PSA alebo prítomnosť hmatateľnej tvorby montáže, s alebo prítomnosťou hypoehoeľhogénneho zaostrenia, podľa rúrok) sa uskutočňuje biopsia prostaty.
Bohužiaľ, v prítomnosti hmatateľného uzla prostaty žľazy, keď alebo hypoeekupogénne zameranie, sa PSA zvyšuje, čo často povzbudzuje mnohých urológov, aby viedli taktiku pozorovania, a to v dôsledku toho vedie k diagnóze rakoviny prostaty na Neskoršie stupne a podľa toho zníženie trvania a kvality života pacienta. Aj keď prítomnosť hladiny ps v krvi v rámci vekového štandardu v niektorých prípadoch vedie k tomu, že pacienti sa neuskutočňujú s alebo prechádzajú pacientmi.
Podrobnejšie zvážte štruktúru a funkciu prostatospecifického antigénu. Antigén špecifickým prostatickým je polypeptid pozostávajúci z 237 aminokyselinových zvyškov, má niekoľko disulfidových mostov. Proteín je glykozylovaný a produkuje sa normálnymi aj nádorovými bunkami poruchám prostaty. PSA je proteáza s typom chmemotrypsínu, táto enzymatická funkcia je nevyhnutná pre fúziu ejakulátu. Normálne, malé množstvo PSA vstupuje do ejakulátu a tajomstvo prostaty a veľmi malé množstvo spadne do krvi. Extraprostatické zdroje zahŕňajú paraperálne žľazy, mliečne žľazy a amniotická tekutina.
Pozornosť by sa mala venovať zonálnemu rozdeleniu prostaty. Má 4 zóny:
- Transitional, byť najmenší, je len celkovo 5-10% prostaty žľazy, sa nachádza v popredí uretry prostaty. Približne 25% rakoviny prebieha z tohto regiónu;
- Centrálne vytvorenie základne prostaty má kužeľovú formu, je 25% objemu prostaty, ktorý je zdrojom vývoja 5-10% rakoviny tohto tela. Táto zóna je najzraniteľnejšia voči infekcii;
- Periférne, tvorí oblasť zadnej dna žľazy a je 70% objemu prostaty, ktorý je zdrojom degeneokarcinómu u 65-70% pacientov;
- Predné, označované ako fibromuskulárne, je zbavený železných štruktúr.
Prostatcifický antigén je marker apoptózy epitelovej štruktúry prostaty. Nedostatok zvýšenia PSA v rakovine prostaty je s najväčšou pravdepodobnosťou spôsobený prítomnosťou prostaty v periférnych a transformujúcich sa zónach, najmä stromálnych buniek, zatiaľ čo väčšina buniek epitelových prostaty žľazy sú lokalizované v centrálnej zóne zodpovednej za výrobu PSA.
Rakovina prostaty, so vzácnou výnimkou, začína až do 50 rokov. Histologické štúdie prostaty žľazy na pitvu mladých mužov od 30 do 40 rokov v 20% prípadov odhalili mikroskopické ohniská latentnej rakoviny. Pretože takéto mikroskopické nádory rastú extrémne pomaly, potom sa klinicky ochorenie nezobrazí. Postupom času sa ohniská latentnej rakoviny postupne zvyšuje a začína stratiť charakteristické znaky diferenciácie. Predpokladá sa, že keď sa nádor dosiahne s objemom 0,5 cm3 - stáva sa klinicky významným a vyžadujúcim relevantné spracovanie.
materiál a metódy
Polyfokálna rozkročná biopsia prostaty (12-14 bodov) sa uskutočnila 16 pacientov s hodnotami PSA, ktoré nie sú mimo limitov vekovej normy, s palpatoálne detegovaným na a podľa kódov uzlitov (hypo echogénne) formácie.
Multifokálna biopsia prostaty sa uskutočnila transpekote pod transrektulujúcou ultrazvukovou kontrolou s predbežnou a následnou terapiou s antibakteriálnymi liekmi fluorochinolového radu. Postup sa vykonáva za podmienok dennej nemocnice DCC č. 1 za intravenóznej účinnosti a ďalšej lokálnej infiltračnej anestézie tkanív rozkroku. Nie je jednotný prípad komplikácií na začiatku a neskorého pooperačného obdobia.
V 7 zo 16 pacientov je diagnostikovaný adenokarcinóm prostaty. Potvrdenie diagnózy sa uskutočnilo na základe morfologickej štúdie materiálu biopsie a v prípade potreby dodatočnú implementáciu imunohistochemickej štúdie pri oddelení patologickej anatómie na báze DCC č. 1. Výsledky histologického materiálu sa dodatočne revidujú v iných LPU v Moskve.
Výsledky a diskusia
V dôsledku našich štúdií, v 7 pacientov od 16, rakovina prostaty bola odhalená, histologicky opísaná ako konečný adenokarcinóm, množstvo GLEDONE 6 bodov (3 + 3), a v zvyšných 9 pacientov - benígna hyperplázia prostaty , chronická aktívna alebo neaktívna prostatitída a stojí za to, že je potrebné poznamenať, že všetci títo 9 pacientov identifikovaných kolíkmi sú nízke alebo vysoké.
Pre všetkých pacientov pred vykonaním biopsie prostaty sa dokončili transektálna ultrazvuková štúdia a rektálna štúdia prsta. U 12 zo 16 pacientov sa podľa rúrok, hypoechogénna tvorba prostaty žľazy bola odhalená a v 4 zo 16 pacientov, táto tvorba bola identifikovaná len palpatoálne (v 3 z nich - histologicky-stromálne železná prostata Hyperplázia s pinmi Nízky alebo vysoký stupeň, chronická neaktívna prostatitída a jedným z pacientov je adenokarcinóm smacinerov). Výsledky výskumu sa odrážajú v tabuľke.
Vek pacientov, ktorí uskutočnili štúdiu, sa pohybuje od 58 do 77 rokov. Priemerný vek pacientov predstavoval 68 rokov. PSA u 7 pacientov s detegovaným rakovinou prostaty bol v priemere 1,52 ng / ml, veľkosť prostaty žľazy, podľa potrubí, bola v priemere 23,12 metrov kubických. Podľa biopsie prostaty žľazy u týchto 6 pacientov sa jemný alokynovový adenokarcinóm deteguje v 1-2 lokusoch od 12-14 úsekov prostaty.
Všetci pacienti s detegovaným adenokarcinóm boli zamerané na onkológ, kde pred ďalším liečbou boli histologické lieky revidované morfológmi rôznych LPU a vo všetkých prípadoch bola diagnóza potvrdená.
Dávame klinické príklady.
Príklad 1. Pacient Z., 58 rokov, apeloval na urológ, bez toho, aby sa zabránilo sťažnostiam proti poruchám močenia. Z anamnezy ochorenia sa pozorovalo dlhodobý urológ o chronickej prostatitíde. Neustále liečivá terapia nedostane dobré zdravie. V súčasnosti sa stalo vykonať skúšobnú inšpekciu a prieskumy, ktoré vykonáva 1 krát za rok o odporúčaní urológa na klinike.
Pri kontrole: za konečníka: Ampulka konečníka je voľne presunuteľný, sfinkter je tonikum, tony sa neurčujú, s palpáciou prostaty žľazy: predná stena fary je pohyblivé nad železom, Železo je mierne zvýšená, bezbolestné s palpáciou, mäkkými elastickými, mediánskym hojdaním je vyhladené, nie sú zistené naivné útvary počas palpácie, symptóm výkyvov je negatívny. Podľa laboratória a inštrumentálnych štúdií: PSA krvi: 0,62 ng / ml.
Ultrazvuk močového mechúra: Objem močového mechúra - 170 ml, steny sú číre, hladké, nie sú zhrubné, patologické a objemové formácie nie sú detekované, zvyškový moč je 42 ml. Rúry prostaty: Objem prostaty žľazy je 24,3 cm3 (43 × 27 x 40 mm), v periférnej zóne prostaty žľazy v ľavej frakcii sa stanoví hypoemoenosogénna časť vo veľkosti približne 13 mm nepravidelného tvaru (obr , 1).
Vzhľadom na identifikované zmeny prostaty sa v pacientovi, sme ambulantní, za podmienok dňovej nemocnice, bola vykonaná perineálna biopsia prostaty žľazy, 14 locys biopsie materiál bol odvezený na morfologickú štúdiu s imunohistochemickým hodnotením. Complikácie na začiatku a neskorého pooperačného obdobia neboli zaznamenané. Podľa výsledkov histologického vyšetrenia: v jednom z kusov ľavej frakcie prostaty žľazy, je zameranie jemného acinulového adenokarcinómu súčtom bodov pre GLEDSE 6 (3 + 3).
Príklad 2. Pacient R., 63 rokov oslovil urológ sťažnosti na nočné močenie až do 1 krát dlhú dobu. Od anamnézy ochorenia: Urológ sa predtým neurobil.
Na stenu: Ampulka konečníka je voľne prechádza, sfinkter je tonikum, tvorba palpatoricky nie je určená, s palpáciou, prostata žľaza sa zvýši o 1,5-krát, bezbolestné počas palpácie, stredná drážka je vyhladená vpravo Podiel tesniacej časti 3 × 4 mm, príznak výkyvov je negatívny.
Podľa laboratória a inštrumentálnych štúdií: PSA Blood - 1,8 ng / ml. Ultrazvuk močového mechúra: objem - 415 ml, zvyškový moč - 31 ml. Zákaz prostaty: objem - 26,48 cm3, v periférnej zóne vpravo je určená izochogénnym volumetrom? Vzdelávanie s anechogénnymi inklúziami 6,8 × 5 mm, príznaky volumetrického? Vzdelávanie periférnej zóny prostaty, hyperplázia prostaty, difúzne zmeny v type chronickej prostatitídy (obr. 2).
Ambulancia Máme polyfocal rozkročnú biopsiu prostaty, histologický záver: železo, prevažne stromálne železo, hyperplázia prostaty, hyperplázie prostaty, chronická aktívna prostatitída.
Záver
Keď je teda skríning pacientov s chorobami ochorení prostaty žľazy ultrazvuk, nie je obmedzený na stanovenie hladiny prostatatospecifického antigénu v krvi, ale aj bez ohľadu na ukazovatele PSA, vykonať rektálnu a transrektálnu ultrazvukovú štúdiu prostaty tkanivo ako metódy rutinného vyšetrenia. Keď je prostatová žľaza detekovaná pri prostate a palpatúrnej prostatovej žľaze s uzlovými formáciami, je potrebné vykonať biopsiu prostaty žľazy pre histologické overovanie diagnózy.
Literatúra
1. Čísla V.I. Zvýšenie výskytu rakoviny, M.: 2012.
2. Riadenie urologie / upravené Lopatkin N.A. "Medicína", Moskva: 1998; 506.
3. Klinická andrológia / ed. V. - B.SHILLA, F. KOMCHAIR, T. KHARGIVA. M.: "GoOTar Media", 2011; 800.
4. Pereverzev A.S., Sergienko N.F. Adenóm prostaty. Wakler, 1998; 19-20.
5. Klinická oncurológia / upravená B.P. Matveeva. M.: 2011; 497.
Patológia sexuálneho rozvoja u detí je prezentovaná prevažne v nevinných poruchách.
V závislosti od genézy sa môžu izolovať chromozomálne abhrasions (Klinfelterové syndrómy, Sherchezhevsky-Turner atď.).
Treba mať na pamäti, že spektrum patológie pohlavia u detí zahŕňa "komplexné" klasické porušovanie a "malé" neklasické formy (varicocie, kryptorchizmus, hypospadia atď.). Hodnota správnej diagnózy patológie je mimoriadne dôležitá pre výber terapeutickej taktiky a často civilné dieťa. Diagnostické komponenty sú rôznorodé, ale v srdci diagnózy a rozlíšenia patologických foriem, spolu s laboratórnym výskumom, diagnostické procedúry sú štandardom pre chirurgiu detí a andrology: vonkajšia kontrola, za rekto inšpekciu, ultrazvukovú štúdiu malých panvy a gonad, komplexné x -Ray vyšetrenie, vypočítaná tomografia, laparoskopia a atď.
Klinicky, štruktúra vonkajších pohlavných orgánov, plochy prsných žliaz, typu vyčerpania atď., Je klinicky počas vonkajšej kontroly podrobnej registrácie. Posúdenie sekundárnych sexuálnych príznakov musí nevyhnutne vypracovať vzorec sexuálneho vývoja podľa tannerovej metódy (PGMAFAX). V genitometrii sa určujú veľkosti penisu, semenníkov. Na identifikáciu urogenitálne sínus sa používajú rôzne urologické sondy. S rôznymi možnosťami, vo všeobecnosti je vonkajšia kontrola určiť typ vývoja vonkajších pohlavných orgánov na "muži" alebo "ženské", alebo vytváranie príznakov zväzku. Akékoľvek odchýlky od normy si vyžadujú ďalšie objasnenie.
Pri pohľade na rectum majú chlapci schopnosť palpovať prostatovú žľazu, v dievčatách - určiť stav maternice a vaječníkov. Štandardná rozvoj týchto orgánov je neoddeliteľnou súčasťou rôznych možností pre patológiu podlahy.

Obr. 179. Vzhľad chlapca (Klinfelterový syndróm, 47hHH) s obojstrannou gynekomastovou (pozri farebný pozemok)
Diagnostika
Ultrazvukové vyšetrenie - Dostávajte informácie o anatomickej štruktúre, veľkostiach, forme atď.
Mužské a ženské gonady, maternice, maternice; Zníženie objemu semenníkov označuje ich hypopláziu, atrofiu; Prítomnosť cystickej transformácie Gonad je tiež dôležitým znakom echo disdgenetických procesov; Perzistencia Muller Duks (maternica, maternica
rúry a tretina vagíny) U pacientov s Karyotypom 46hu je rozhodujúcim znakom dysgenézy Gonad
Vzostupne uretrografia - u pacientov s falošnou mužskou hermafroditídou a u pacientov s členmi člena hypospozorie, s neúplným mužským syndrómom, určiť vaginálny proces urogenitálneho sínusu, naočkovacieho vaječného potrubia (dotography); U detí so zmiešanou formou dysgynosti, Gonad detekuje kontrastovať vagínu, maternicu, maternicové potrubia a expirácie kontrastu do voľnej brušnej dutiny.
Počítačová tomografia - Odhaliť expanziu inguinálneho kanála vytrvalosťou PR. Vaginalis peritonei a brušné gonady.
Laparoskopia - určiť anatomický stav maternice a gonad.
 |
 |


