Medicinoje išeminis širdies insultas nepriskiriamas prie ligų. Šio tipo širdies priepuolis yra klinikinis sindromas, kuriam būdingas vietinis arba bendras kraujagyslių pažeidimas. Išeminis insultas gali sukelti dalinį (visišką) neįgalumą arba žmogaus mirtį.
Kas yra išeminė širdies liga
IŠL – liga, su kurios pasekmėmis sunku susidoroti net taikant šiuolaikinius medicinos metodus. Žmonėms, patyrusiems išeminį insultą, gyvenimo prognozė ne visada yra palanki. Remiantis statistika, kasmet Rusijos Federacijoje užregistruojama daugiau nei septyni šimtai mirčių.
Esant teigiamam rezultatui (30% atvejų), nukentėjusysis turi atsigauti ilgą laiką, nes IS sukelia daugelio organų ir sistemų pažeidimus, taip pat rimtų komplikacijų (pavyzdžiui, paralyžių).
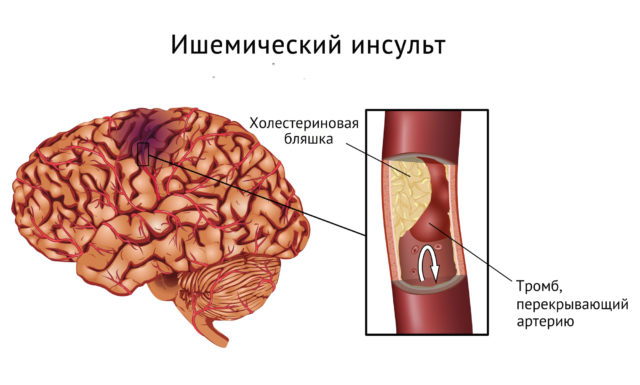 Išeminis insultas – ne liga, o klinikinis sindromas, išsivystantis dėl bendro ar lokalaus patologinio kraujagyslių pažeidimo.
Išeminis insultas – ne liga, o klinikinis sindromas, išsivystantis dėl bendro ar lokalaus patologinio kraujagyslių pažeidimo. Rizikos grupei daugiausia priklauso vyrai. Žmonių, linkusių į išemiją, amžiaus kategorija yra nuo 50 iki 70 metų. Tačiau per pastaruosius penkerius metus, medikų pastebėjimais, ši liga dažnai diagnozuojama vyresniems nei 40 metų vyrams.
Liga pasižymi sutrikusia pagrindinės vainikinės arterijos ir miokardo raumenų kraujotaka. Dėl to deguonies badas tampa pagrindine ligos, sukeliančios infarktą, priežastimi.
klasifikacija
Liga klasifikuojama. Medicinoje patologija skirstoma į kelias formas. Liga klasifikuojama pagal širdies kraujagyslių baseino pažeidimo sritį, taip pat pagal smegenų pažeidimo vietą.
Kraujagyslių išemija
Vertebrobazilinio baseino pralaimėjimas turi įtakos:
- baziliarinė arterija;
- užpakalinė smegenų arterija.
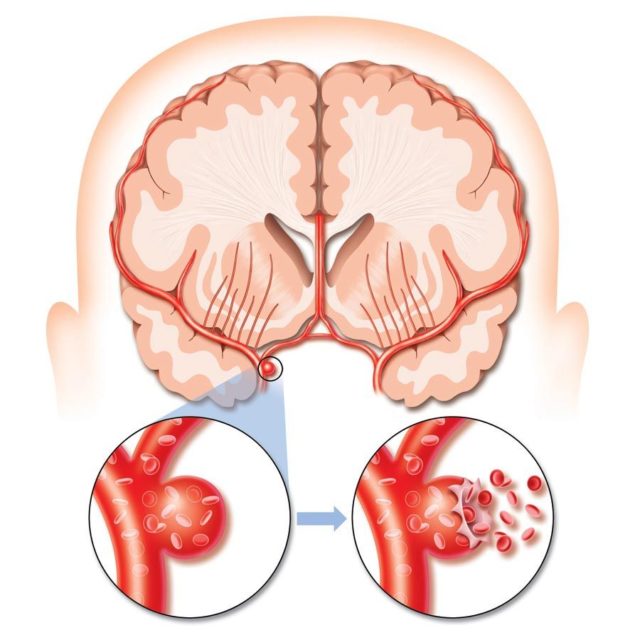 Išeminis galvos smegenų insultas (ar jo infarktas) įvyksta sutrikus smegenų kraujotakai ir pasireiškia neurologiniais simptomais per pirmąsias valandas nuo jo atsiradimo momento.
Išeminis galvos smegenų insultas (ar jo infarktas) įvyksta sutrikus smegenų kraujotakai ir pasireiškia neurologiniais simptomais per pirmąsias valandas nuo jo atsiradimo momento. Miego arterijos baseino patologija paveikia:
- priekinė smegenų arterija (ACA);
- vidurinė smegenų arterija (MCA).
Patologinis procesas PMA baseine yra daug retesnis nei vidurinės smegenų arterijos baseino kraujagyslių pažeidimas. Tik 10–25% pacientų kenčia nuo miego arterijos (užpakalinės) išemijos.
70% atvejų išeminis insultas įvyksta vidurinės smegenų arterijos baseine, kurį sukelia pagrindinės arterijos tromboflebitas. Priklausomai nuo vidurinės smegenų arterijos baseino kraujagyslių būklės, priepuolio pasekmės gali turėti skirtingą pažeidimo sritį.
smegenų išemija
Sergant širdies išemija, dažnai diagnozuojamas išeminis smegenų insultas. Yra dvi patologinės būklės formos:
- dešinioji;
- kairiosios pusės.
Kai AI pažeidžiama dešinioji smegenų pusė, pasekmės atsispindi motorinėje funkcijoje. Taip yra dėl to, kad dešinioji smegenų pusrutulio pusė yra atsakinga už raumenų sistemos funkcionalumą. Po išeminio insulto dešinės pusės sveikstama ilgai, dažnai priepuolio pasekmė – paralyžius.
Ne mažiau pavojingas išeminis insultas kairėje GM pusėje. Dėl išpuolio pažeidžiama kalbos funkcija ir psichoemocinė sfera. Paciento kalba gali būti įvairaus laipsnio sutrikusi. Remiantis statistika, daugiau nei 60% pacientų po išeminio kairiojo pusrutulio insulto visiškai neatsistato kalbos funkcijos.
Priežastiniai veiksniai yra šie:
- aterotroitas;
- kardioemolinis;
- hemodinamikos;
- lakunaras;
- hemoreologinis.
Dažniausias – lakūninis išeminis insultas, kurį gali sukelti cukrinis diabetas arba dažna liga – hipertenzija.
Priežastys
Patologinė būklė išsivysto žmonėms, turintiems blogų įpročių (aistrą alkoholiui ir rūkyti) ir nuolat patiriantiems stresą. Priepuolio pranašas yra išeminė liga.
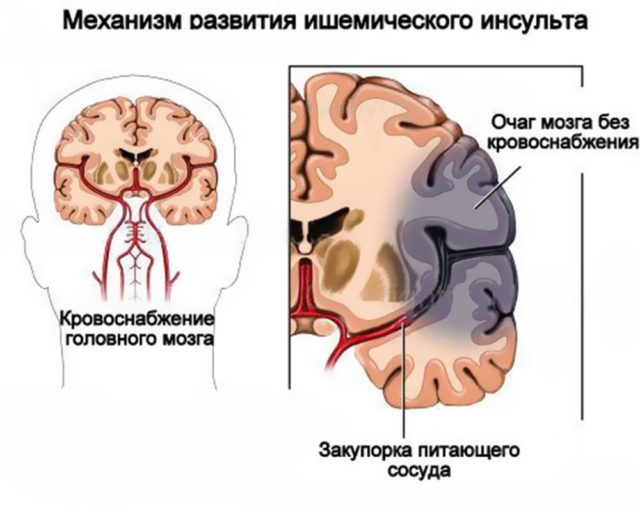 Tromboembolija yra kraujagyslės spindžio užsikimšimas.
Tromboembolija yra kraujagyslės spindžio užsikimšimas. Ekspertai nustato keletą provokuojančių veiksnių, dėl kurių padidėja ligų vystymosi rizika:
- antsvoris;
- įvairių tipų aritmija;
- hipertenzija;
- padidėjęs kraujo krešėjimas;
- migrena;
- aterosklerozė;
- inkstų patologija.
IS priežastys – pagrindinės ligos išsivystymas ir papildomas provokuojančių veiksnių poveikis.
Nereikėtų pamiršti, kad patologinė būklė yra kraujotakos sistemos pažeidimo, susijusio su kraujagyslių užsikimšimu dėl cholesterolio plokštelių ir kraujo krešulių susidarymo, pasekmė.
Simptomai
AI simptomai gali skirtis priklausomai nuo to, ar smegenys buvo paveiktos ir kuri jų sritis buvo paveikta.
 Išeminio insulto simptomai skirstomi į smegenų, būdingus bet kokiam insultui, ir židininius – tuos simptomus, pagal kuriuos galima nustatyti, kuri smegenų sritis buvo pažeista.
Išeminio insulto simptomai skirstomi į smegenų, būdingus bet kokiam insultui, ir židininius – tuos simptomus, pagal kuriuos galima nustatyti, kuri smegenų sritis buvo pažeista. Dažni simptomai yra šie požymiai:
- susijaudinimas arba sąmonės netekimas;
- koordinacijos stoka;
- stiprus galvos skausmo priepuolis;
- pykinimas su nekontroliuojamu vėmimu;
- stiprus prakaitavimas;
- karščio priepuoliai.
Pažeidus smegenis, auka patiria simptomus, priklausomai nuo dešiniojo ar kairiojo pusrutulio pažeidimo. Priepuolio metu ir pirmosiomis valandomis po jo simptomai gali būti pastebėti pažeidimo forma:
- motorinis aktyvumas (per didelis galūnių silpnumas);
- koordinacija (galvos svaigimas ir orientacijos praradimas);
- kalbėjimas (adresuojamos kalbos nesupratimas, nesugebėjimas aiškiai ištarti žodžių ir pan.);
- jautrumas („žąsies odos“ pojūtis ant odos);
- rijimas (nesugebėjimas atlikti rijimo judesių);
- regėjimas (suskaldymas, neryškus matymas ir kt.);
- elgesio įgūdžiai (nesugebėjimas apsitarnauti);
- atmintis (dalinis atminties praradimas).
 Jei ištinka insultas smilkininėje skiltyje, pacientai serga depresija, nenori bendrauti, sutrinka jų loginis mąstymas.
Jei ištinka insultas smilkininėje skiltyje, pacientai serga depresija, nenori bendrauti, sutrinka jų loginis mąstymas. Ateityje, kai ūminė būklė stabilizuosis, simptomai gali išnykti, tačiau progresuojant priepuolio pasekmėms, simptomai gali pablogėti.
Platus išeminis insultas gali sukelti daugybę širdies raumens ir smegenų pažeidimų. Pasekmės ir gydymas, kuris bus atliktas vėliau, priklauso nuo kraujagyslių ir audinių pažeidimo laipsnio (pasireiškusių simptomų).
Diagnostika
AI pasekmės labai priklauso nuo to, kaip greitai diagnozuojamas priepuolis ir kiek laiko praeina iki pirmosios pagalbos suteikimo aukai. Jei per pirmąsias valandas nebuvo suteikta medicininė pagalba, yra didelė rizika, kad komplikacijos bus rimčiausios, o 70% atvejų rezultatas yra paciento mirtis. Patologija diagnozuojama remiantis paciento apklausa ir apžiūra. Tačiau norint nustatyti tikslią diagnozę ir žalos laipsnį, reikalinga laboratorinė ir aparatinė diagnostika:
- klinikiniai ir biocheminiai kraujo tyrimai;
- EKG, MRT ir KT (tiriama širdis, smegenys, kaklo stuburas).
Dėl diagnozės gali būti nustatytas ribotas arba platus išeminis insultas. Pagal klinikinį vaizdą gydytojas nustato tolesnio gydymo ir reabilitacijos schemą, taip pat nustato tolesnio pasveikimo ir gyvenimo trukmės prognozę.
 Laiku ir tiksliai diagnozavus šią ligą, galima suteikti reikiamą pagalbą ūmiausiu laikotarpiu, pradėti tinkamą gydymą ir išvengti grėsmingų komplikacijų, įskaitant mirtį.
Laiku ir tiksliai diagnozavus šią ligą, galima suteikti reikiamą pagalbą ūmiausiu laikotarpiu, pradėti tinkamą gydymą ir išvengti grėsmingų komplikacijų, įskaitant mirtį. Gydymas
AI gydymo procesas prasideda nuo pačių pirmųjų medicinos specialisto veiksmų. Iš pradžių paciento būklė stabilizuojasi ir tik po to pradedamas pagrindinis gydymas. Patologijos pasekmių pašalinimas ir pažeistos vietos funkcionalumo atkūrimas užtrunka ilgai. Gydymas gali trukti kelis mėnesius, o reabilitacija dėl sunkių pasekmių gali užtrukti metus. Retais atvejais, esant dideliam kraujagyslių pažeidimui, gali būti rekomenduojama operacija.
Medicininė terapija
Pažeidus širdies ar smegenų kraujotakos sistemą, pacientui skiriami kryptingai veikiantys vaistai. Priežastims pašalinti galima skirti kelių grupių ar tam tikrų vaistų kompleksą.
 Išeminio insulto gydymas turi būti savalaikis ir ilgalaikis
Išeminio insulto gydymas turi būti savalaikis ir ilgalaikis Narkotikų grupės:
- kraujo skiedimui (acetilsalicilo rūgštis, "Cardiomagnyl");
- antikoaguliantai trombozės profilaktikai ("Heparinas", "Fragminas");
- trombolitikai, skirti kraujo krešulių rezorbcijai ("Klopidogrelis", "Dipiridamolis");
- nootropiniai vaistai audinių atstatymui GM ("Cerebrolizinas", "Pikamilonas");
- kalcio antagonistai, mažinantys kraujospūdį ("Aminofilinas", "Vazobral");
- vazoaktyvūs vaistai kraujospūdžiui stabilizuoti ("Pentoksifilinas", "Sermion");
- antioksidantai, apsaugantys nuo ląstelių oksidacijos („Mexidol“, „Mildronatas“).
Sudėtinga vaistų terapija galite pagreitinti sveikimo procesą ir užkirsti kelią galimam atkryčiui, taip pat sumažinti miokardo infarkto, kuris yra mirtinas, riziką.
Chirurgija
Medicinoje AI gydymas apima dviejų tipų operacijas:
- stentavimas;
- endarterektomija.
Operacijos poreikį nustato gydantis gydytojas, specialistas, atsižvelgdamas į indikacijas, nustato ir chirurginės intervencijos tipą.
 Specifinė išeminio insulto terapija apima medikamentinius, nemedikamentinius ir chirurginius gydymo metodus.
Specifinė išeminio insulto terapija apima medikamentinius, nemedikamentinius ir chirurginius gydymo metodus. Stento įdėjimas atliekamas taikant bendrąją nejautrą. Per šlaunikaulio arterinę kraujagyslę į pacientą įvedamas specialus kateteris, kurio gale yra pripučiamas balionas. Įdėjus prietaisą į pažeistą indo vietą, balionas pripučiamas iki reikiamo dydžio. Taigi kraujagyslių praėjimas plečiasi. Tada šioje vietoje chirurgas implantuoja stentą, kuris palaiko kraujagyslių praėjimo dydį.
Paprastai, nesant kontraindikacijų, tinkamiausia chirurginės intervencijos rūšis yra endarterektomija. Operacijos esmė yra visiškas apnašų ar kraujo krešulio pašalinimas paveiktoje arterijos srityje.
Procedūra gali būti atliekama taikant vietinę nejautrą. Endarterektomijos metu chirurgas padaro nedidelį pjūvį, per kurį šiuolaikiniais prietaisais (kameromis) nustato kraujagyslės susiaurėjimo vietą. Tada arterija suspaudžiama ir perpjaunama. Probleminė vieta išvaloma, po to susiuvamos kraujagyslių sienelės. Pašalinus užsikimšimą, atkuriama kraujotaka. Endarterektomija yra laikoma švelnesniu chirurginio gydymo būdu, po kurio reabilitacija vyksta greičiau, o komplikacijų rizika yra daug mažesnė nei naudojant stentą.
etnomokslas
Po pagrindinio gydymo išeminį insultą patyrusiam pacientui reabilitacija namuose yra kitas žingsnis sveikimo kelyje. Namuose atakos auka turėtų ir toliau vartoti vaistus.
 Savo racione padidinkite daržovių ir vaisių kiekį
Savo racione padidinkite daržovių ir vaisių kiekį Siekiant užkirsti kelią ir sustiprinti vaistų poveikį, po išeminio insulto reabilitaciją namuose rekomenduojama atlikti kartu su liaudies gynimo priemonėmis. Tradicinės medicinos receptai, skirti paciento atsigavimui, paprastai skirstomi į dvi sritis:
- atstatyti paralyžiuotų raumenų funkcionalumą;
- stabilizuoti kraujotaką ir kraujotakos slėgį.
Pirmoji kryptis apima liaudies receptų naudojimą:
- Bijūnų šaknys susmulkinamos. Paimkite vieną arbatinį šaukštelį žaliavos ir užpilkite stikline verdančio vandens. Palikite infuzuoti vieną valandą, tada gerkite po valgomąjį šaukštą kas tris valandas, kol baigsis infuzija. Per savaitę jie išgeria, taigi, stiklinę per dieną. Tada padarykite savaitės pertrauką ir pakartokite kursą.
- Vonioms galite naudoti erškėtuogių šaknų nuovirą (rudą). Vonias su nuoviru rekomenduojama maudytis kas antrą dieną du mėnesius.
- Iš šaukšto spygliuočių spyglių, užpilto verdančiu vandeniu, paruošiamas gydomasis antpilas. Pušies spygliai vieną valandą užpilami verdančiu vandeniu, po to filtruojami ir sumaišomi su pusės citrinos sultimis. Gerti prieš pusryčius kasdien tris mėnesius.
Kraujospūdžiui kontroliuoti naudojamos ir kitos liaudiškos priemonės.
 Išeminio insulto gydymas liaudies gynimo priemonėmis gali būti atliekamas tik atsigavimo laikotarpiu
Išeminio insulto gydymas liaudies gynimo priemonėmis gali būti atliekamas tik atsigavimo laikotarpiu - Arklio rūgštynės šaknys nuvalomos ir smulkiai supjaustomos. Sudėti į indą ir užpilti degtine (1:10). Vaistas infuzuojamas tris savaites. Gerkite keturiasdešimt lašų tris kartus per dieną po valgio.
- Sumaišykite susmulkintas bijūno, cianozės ir valerijono šaknis. 20 gramų gautos kolekcijos įpilama į litrą vandens ir virinama pusvalandį, o ne ant stiprios ugnies. Gerkite dvi savaites prieš miegą po ½ puodelio.
- Spanguolių sultys sumaišomos su gėlių medumi (1:1). Gydymo kursas yra dvi savaitės. Gerti po du arbatinius šaukštelius per dieną (ryte ir prieš miegą). Po dviejų savaičių galite pakartoti vaisto vartojimo kursą.
Liaudies gynimo priemonių privalumai yra tai, kad jie neturi neigiamo poveikio organizmui. Tačiau jų vartojimo poveikis nėra toks stiprus, kad pašalintų išpuolio pasekmes nevartojant vaistų.
Pasekmės
Išeminis insultas rimtai pažeidžia organizmo sistemas, todėl komplikacijų išvengti nepavyks. Nepalankiausias rezultatas yra aukos mirtis. Žmonės, kuriems pavyko atlaikyti priepuolį, turi ilgai reabilituotis. Be to, sutrumpėja jų gyvenimo trukmė. Kiek gyvena AI aukų, tikslių duomenų nėra. Per daug veiksnių įtakoja šį laikotarpį. Didelę įtaką turi paciento amžius, bendra sveikatos būklė, atsiradusios komplikacijos. Vidutiniškai apie pusė aukų negyvena ilgiau nei penkerius metus. Dažniausios komplikacijos yra: tromboembolija, smegenų edema, pneumonija ir paralyžius.
Išsilavinimas: Volgogrado valstybinis medicinos universitetas Išsilavinimo lygis: Aukštasis. Fakultetas: Medicinos...


