ლიპიდური მეტაბოლიზმიარის ცხიმების მეტაბოლიზმი ადამიანის ორგანიზმში, რომელიც კომპლექსურია ფიზიოლოგიური პროცესი, ისევე როგორც ბიოქიმიური რეაქციების ჯაჭვი, რომელიც ხდება მთელი სხეულის უჯრედებში.
იმისათვის, რომ ქოლესტერინისა და ტრიგლიცერიდების მოლეკულებმა სისხლძარღვში იმოძრაონ, ისინი მიჰყვებიან ცილის მოლეკულებს, რომლებიც გადამტანები არიან სისხლში.
ნეიტრალური ლიპიდების დახმარებით სინთეზირდება ნაღვლის მჟავები და სტეროიდული ჰორმონები და ნეიტრალური ლიპიდების მოლეკულები ენერგიით ავსებს მემბრანის თითოეულ უჯრედს.
დაბალი მოლეკულური სიმკვრივის ცილებთან შეერთებით, ლიპიდები დეპონირდება სისხლძარღვთა გარსებილიპიდური ლაქის სახით მისგან ათეროსკლეროზული დაფის შემდგომი წარმოქმნით.
ლიპოპროტეინების შემადგენლობა
ლიპოპროტეინი (ლიპოპროტეინი) შედგება მოლეკულისგან:
- CS-ის ესტერიფიცირებული ფორმა;
- ქოლესტერინის არაესტერიფიცირებული ფორმა;
- ტრიგლიცერიდების მოლეკულები;
- ცილების და ფოსფოლიპიდების მოლეკულები.
ცილების (პროტეიდების) კომპონენტები ლიპოპროტეინების მოლეკულების შემადგენლობაში:
- აპოლიპროტეინი (აპოლიპროტეინი);
- აპოპროტეინი (აპოპროტეინი).
ცხიმის მეტაბოლიზმის მთელი პროცესი იყოფა ორ სახის მეტაბოლურ პროცესად:
- ცხიმის ენდოგენური მეტაბოლიზმი;
- ეგზოგენური ლიპიდური მეტაბოლიზმი.
თუ ლიპიდური მეტაბოლიზმი ხდება ქოლესტერინის მოლეკულებთან ერთად, რომლებიც სხეულში შედის საკვებით, მაშინ ეს არის ეგზოგენური მეტაბოლური გზა. თუ ლიპიდების წყაროა მათი სინთეზი ღვიძლის უჯრედების მიერ, მაშინ ეს არის ენდოგენური მეტაბოლური გზა.
არსებობს ლიპოპროტეინების რამდენიმე ფრაქცია, რომელთაგან თითოეული ფრაქცია ასრულებს გარკვეულ ფუნქციებს:
- ქილომიკრონის მოლეკულები (CM);
- ძალიან დაბალი მოლეკულური სიმკვრივის ლიპოპროტეინები (VLDL);
- დაბალი მოლეკულური სიმკვრივის ლიპოპროტეინები (LDL);
- საშუალო მოლეკულური სიმკვრივის ლიპოპროტეინები (MDL);
- მაღალი მოლეკულური სიმკვრივის ლიპოპროტეინები (HDL);
- ტრიგლიცერიდების (TG) მოლეკულები.
ლიპოპროტეინების ფრაქციებს შორის მეტაბოლური პროცესი ურთიერთდაკავშირებულია.
საჭიროა ქოლესტერინის და ტრიგლიცერიდების მოლეკულები:
- ჰემოსტაზის სისტემის ფუნქციონირებისთვის;
- სხეულის ყველა უჯრედის მემბრანის ჩამოყალიბება;
- ენდოკრინული ორგანოების მიერ ჰორმონების წარმოებისთვის;
- ნაღვლის მჟავების წარმოებისთვის.

ლიპოპროტეინის მოლეკულების ფუნქციები
ლიპოპროტეინის მოლეკულის სტრუქტურა შედგება ბირთვისგან, რომელიც მოიცავს:
- ესტერიფიცირებული ქოლესტერინის მოლეკულები;
- ტრიგლიცერიდების მოლეკულები;
- ფოსფოლიპიდები, რომლებიც ფარავს ბირთვს 2 ფენად;
- აპოლიპროტეინის მოლეკულები.
ლიპოპროტეინის მოლეკულა განსხვავდება ერთმანეთისგან ყველა კომპონენტის პროცენტული მაჩვენებლით.
ლიპოპროტეინები განსხვავდება მოლეკულაში კომპონენტების არსებობის მიხედვით:
- ზომამდე;
- სიმკვრივის მიხედვით;
- მისი თვისებების მიხედვით.
სისხლის პლაზმაში ცხიმოვანი ცვლის და ლიპიდური ფრაქციების ინდიკატორები:
| ლიპოპროტეინი | ქოლესტერინის შემცველობა | აპოლიპროტეინის მოლეკულები | მოლეკულური სიმკვრივე საზომი ერთეული გრამი მილილიტრზე | მოლეკულური დიამეტრი |
|---|---|---|---|---|
| ქილომიკრონი (CM) | TG | · ა-ლ; | 1950-ზე ნაკლები | 800,0 - 5000,0 |
| · A-l1; | ||||
| · A-IV; | ||||
| · B48; | ||||
| · C-l; | ||||
| · C-l1; | ||||
| · C-IIL. | ||||
| ნარჩენი ქილომიკრონის მოლეკულა (CM) | TG + ეთერი CS | · B48; | 1.0060-ზე ნაკლები | 500.0-ზე მეტი |
| · ე. | ||||
| VLDL | TG | · C-l; | 1.0060-ზე ნაკლები | 300,0 - 800,0 |
| · C-l1; | ||||
| · C-IIL; | ||||
| · V-100; | ||||
| · ე. | ||||
| LPSP | ქოლესტერინის ესტერი + TG | · C-l; | 1.0060-დან 1.0190-მდე | 250,0 - 3500,0 |
| · C-l1; | ||||
| · C-IIL; | ||||
| · V-100; | ||||
| · ე | ||||
| LDL | TG და ეთერი HS | V-100 | 1.0190-დან 1.0630-მდე | 180,0 - 280,0 |
| HDL | TG + ქოლესტერინის ესტერი | · ა-ლ; | 1.0630-დან 1.210-მდე | 50,0 - 120,0 |
| · A-l1; | ||||
| · A-IV; | ||||
| · C-l; | ||||
| · C-l1; | ||||
| · S-111. |
ლიპიდური მეტაბოლიზმის დარღვევა
ლიპოპროტეინების ცვლის დარღვევა არის ადამიანის ორგანიზმში ცხიმების სინთეზისა და დაშლის პროცესის დარღვევა. ლიპიდური მეტაბოლიზმის ეს დარღვევები შეიძლება მოხდეს ნებისმიერ ადამიანში.
ყველაზე ხშირად მიზეზი შეიძლება იყოს გენეტიკური მიდრეკილებაორგანიზმში ლიპიდების დაგროვება, ასევე არაჯანსაღი დიეტა ქოლესტერინის შემცველი ცხიმოვანი საკვების მაღალი მოხმარებით.
 მნიშვნელოვან როლს თამაშობს პათოლოგიები ენდოკრინული სისტემადა საჭმლის მომნელებელი ტრაქტისა და ნაწლავის სექციების პათოლოგიები.
მნიშვნელოვან როლს თამაშობს პათოლოგიები ენდოკრინული სისტემადა საჭმლის მომნელებელი ტრაქტისა და ნაწლავის სექციების პათოლოგიები. ლიპიდური მეტაბოლიზმის დარღვევების მიზეზები
ეს პათოლოგია საკმაოდ ხშირად ვითარდება სხეულის სისტემებში პათოლოგიური დარღვევების შედეგად, მაგრამ არსებობს ორგანიზმში ქოლესტერინის დაგროვების მემკვიდრეობითი ეტიოლოგია:
- მემკვიდრეობითი გენეტიკური ქილომიკრონემია;
- თანდაყოლილი გენეტიკური ჰიპერქოლესტერინემია;
- მემკვიდრეობითი გენეტიკური დის-ბეტა-ლიპოპროტეინემია;
- ჰიპერლიპიდემიის კომბინირებული ტიპი;
- ენდოგენური ჰიპერლიპიდემია;
- მემკვიდრეობითი გენეტიკური ჰიპერტრიგლიცერინემია.
ასევე, ლიპიდური მეტაბოლიზმის დარღვევები შეიძლება იყოს:
- პირველადი ეტიოლოგიარომელიც წარმოდგენილია მემკვიდრეობითი თანდაყოლილი ჰიპერქოლესტერინემიით, ბავშვში დეფექტური გენის გამო. ბავშვმა შეიძლება მიიღოს პათოლოგიური გენი ერთი მშობლისგან (ჰომოზიგოტური პათოლოგია), ან ორივე მშობლისგან (ჰეტეროზიგოტური ჰიპერლიპიდემია);
- ცხიმოვანი ცვლის დარღვევების მეორადი ეტიოლოგია, გამოწვეული ენდოკრინული სისტემის დარღვევით, ღვიძლისა და თირკმლის უჯრედების არასწორი ფუნქციონირებით;
- ქოლესტერინის ფრაქციებს შორის დისბალანსის კვების მიზეზები, მოდის არა სათანადო კვებაპაციენტები, როდესაც მენიუში დომინირებს ცხოველური წარმოშობის ქოლესტერინის შემცველი პროდუქტები.
 ცუდი კვება
ცუდი კვება ლიპიდური მეტაბოლიზმის დარღვევების მეორადი მიზეზები
მეორადი ჰიპერქოლესტერინემია ვითარდება პაციენტის ორგანიზმში არსებული პათოლოგიების გამო:
- სისტემური ათეროსკლეროზი. ეს პათოლოგია შეიძლება განვითარდეს პირველადი ჰიპერქოლესტერინემიის, ასევე ცუდი კვების შედეგად, ცხოველური ცხიმების ჭარბი რაოდენობით;
- დამოკიდებულებები: ნიკოტინისა და ალკოჰოლის დამოკიდებულება. ქრონიკული მოხმარება გავლენას ახდენს ღვიძლის უჯრედების ფუნქციონირებაზე, რომლებიც სინთეზირებენ ორგანიზმში შემავალი ქოლესტერინის 50.0%-ს და ქრონიკული. ნიკოტინის დამოკიდებულებაიწვევს არტერიული მემბრანების შესუსტებას, რომელზედაც შესაძლებელია ქოლესტერინის დაფების დალექვა;
- ლიპიდური ცვლა ირღვევა და შაქრიანი დიაბეტი;
- ზე ქრონიკული ეტაპიღვიძლის უჯრედების უკმარისობა;
- პანკრეასის პათოლოგიით - პანკრეატიტი;
- ჰიპერთირეოზის დროს;
- ენდოკრინული ორგანოების ფუნქციონირების დარღვევასთან დაკავშირებული დაავადებები;
- როდესაც უიპლის სინდრომი ვითარდება ორგანიზმში;
- რადიაციული დაავადებით და ორგანოებში ავთვისებიანი ონკოლოგიური ნეოპლაზმებით;
- ღვიძლის უჯრედების ბილიარული ტიპის ციროზის განვითარება 1 სტადიაში;
- გადახრები ფუნქციონირებაში ფარისებრი ჯირკვალი;
- პათოლოგია ჰიპოთირეოზი, ან ჰიპერთირეოზი;
- ბევრის აპლიკაცია მედიკამენტებიროგორც თვითმკურნალობა, რომელიც იწვევს არა მხოლოდ ლიპიდური ცვლის დარღვევას, არამედ ორგანიზმში გამოუსწორებელ პროცესებსაც იწვევს.

ლიპიდური მეტაბოლიზმის დარღვევის პროვოცირების ფაქტორები
ცხიმის მეტაბოლიზმის დარღვევის რისკის ფაქტორები მოიცავს:
- პიროვნების სქესი. მამაკაცები უფრო მგრძნობიარენი არიან ცხიმის მეტაბოლიზმის დარღვევების მიმართ. ქალის სხეულიდაცულია სქესობრივი ჰორმონებით ლიპიდების დაგროვებისგან რეპროდუქციული ასაკი. მენოპაუზის დაწყებისას ქალები ასევე მიდრეკილნი არიან ჰიპერლიპიდემიისა და სისტემური ათეროსკლეროზისა და გულის ორგანოს პათოლოგიების განვითარებისკენ;
- პაციენტის ასაკი. მამაკაცები - 40 - 45 წლის შემდეგ, ქალები 50 წლის შემდეგ განვითარების დროს კლიმაქტერული სინდრომიდა მენოპაუზის;
- ორსულობა ქალში, ქოლესტერინის ინდექსის მატება განპირობებულია ქალის ორგანიზმში მიმდინარე ბუნებრივი ბიოლოგიური პროცესებით;
- ფიზიკური უმოქმედობა;
- ცუდი კვება, რომელშიც მაქსიმალური თანხაქოლესტერინის შემცველი პროდუქტების მენიუში;
- მაღალი წნევის ინდექსი – ჰიპერტენზია;
- სხეულის ჭარბი წონა – სიმსუქნე;
- კუშინგის პათოლოგია;
- მემკვიდრეობითობა.

მედიკამენტები, რომლებიც იწვევს ლიპიდურ ცვლის პათოლოგიურ ცვლილებებს
ბევრი მედიკამენტი იწვევს პათოლოგიის დისლიპიდემიის წარმოქმნას. ამ პათოლოგიის განვითარება შეიძლება გამწვავდეს თვითმკურნალობით, როდესაც პაციენტმა არ იცის წამლების ზუსტი გავლენა სხეულზე და წამლების ერთმანეთთან ურთიერთქმედება.
არასწორი გამოყენება და დოზირება იწვევს სისხლში ქოლესტერინის მოლეკულების მატებას.
მედიკამენტების ცხრილი, რომლებიც გავლენას ახდენენ ლიპოპროტეინების კონცენტრაციაზე სისხლის პლაზმაში:
| პრეპარატის დასახელება ან ფარმაკოლოგიური ჯგუფის პრეპარატები | LDL ინდექსის ზრდა | ტრიგლიცერიდების ინდექსის ზრდა | HDL ინდექსის შემცირება |
|---|---|---|---|
| თიაზიდური ტიპის დიურეზულები | + | ||
| პრეპარატი ციკლოსპორინი | + | ||
| წამალი ამიოდარონი | + | ||
| პრეპარატი როსიგლიტაზონი | + | ||
| ნაღვლის სეკვესტრანტები | + | ||
| პროტეინაზას ინჰიბირების წამლების ჯგუფი | + | ||
| რეტინოიდული მედიკამენტები | + | ||
| გლუკოკორტიკოიდების ჯგუფი | + | ||
| ანაბოლური სტეროიდული მედიკამენტების ჯგუფი | + | ||
| პრეპარატი სიროლიმუსი | + | ||
| ბეტა ბლოკატორები | + | + | |
| პროგესტინის ჯგუფი | + | ||
| ანდროგენების ჯგუფი | + |
ჰორმონის შემცვლელი თერაპიის გამოყენებისას, ჰორმონი ესტროგენი და ჰორმონი პროგესტერონი, რომლებიც მედიკამენტების ნაწილია, ამცირებს HDL მოლეკულებს სისხლში.
ორალური კონტრაცეპტივები ასევე ამცირებენ მაღალი მოლეკულური წონის ქოლესტერინს სისხლში.
 გრძელვადიანი თერაპიის მქონე სხვა პრეპარატები იწვევს ლიპიდურ მეტაბოლიზმში ცვლილებებს და ასევე შეუძლიათ ღვიძლის უჯრედების ფუნქციონირების დარღვევა.
გრძელვადიანი თერაპიის მქონე სხვა პრეპარატები იწვევს ლიპიდურ მეტაბოლიზმში ცვლილებებს და ასევე შეუძლიათ ღვიძლის უჯრედების ფუნქციონირების დარღვევა. ლიპიდური მეტაბოლიზმის ცვლილებების ნიშნები
პირველადი ეტიოლოგიის (გენეტიკური) და მეორადი ეტიოლოგიის (შეძენილი) ჰიპერქოლესტერინემიის განვითარების სიმპტომები პაციენტის სხეულში დიდ ცვლილებებს იწვევს.
ბევრი სიმპტომის იდენტიფიცირება შესაძლებელია მხოლოდ მეშვეობით დიაგნოსტიკური კვლევაინსტრუმენტული და ლაბორატორიული ტექნიკა, მაგრამ ასევე არის სიმპტომები, რომლებიც შეიძლება გამოვლინდეს ვიზუალურად და პალპაციის მეთოდის გამოყენებისას:
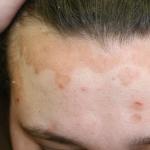
- პაციენტის სხეულზე იქმნება ქსანთომა;
- ქსანთელაზმების წარმოქმნა ქუთუთოებზე და კანზე;
- ქსანთომა მყესებზე და სახსრებზე;
- თვალის ჭრილობის კუთხეებში ქოლესტერინის დეპოზიტების გამოჩენა;
- სხეულის წონა იზრდება;
- ხდება ელენთის, ასევე ღვიძლის ორგანოს გადიდება;
- დიაგნოზი დაუსვეს აშკარა ნიშნებინეფროზის განვითარება;
- ყალიბდება ენდოკრინული სისტემის პათოლოგიის გენერალიზებული სიმპტომები.
ეს სიმპტომატიკა მიუთითებს ლიპიდური ცვლის დარღვევაზე და სისხლში ქოლესტერინის ინდექსის მატებაზე.
როდესაც ხდება ლიპიდური ცვლის ცვლილება სისხლის პლაზმაში ლიპიდების შემცირებისკენ, გამოხატულია შემდეგი სიმპტომები:
- სხეულის წონისა და მოცულობის კლება, რამაც შეიძლება გამოიწვიოს ორგანიზმის სრული გამოფიტვა – ანორექსია;
- თმის ცვენა სკალპიდან;
- ფრჩხილების გამოყოფა და მტვრევადობა;
- ეგზემა და წყლულები კანზე;
- ანთებითი პროცესები კანზე;
- კანის სიმშრალე და ეპიდერმისის აქერცვლა;
- პათოლოგიური ნეფროზი;
- მენსტრუალური ციკლის დარღვევა ქალებში;
- ქალის უნაყოფობა.

ლიპიდური მეტაბოლიზმის ცვლილებების სიმპტომები იგივეა ბავშვთა სხეულიდა ზრდასრულ სხეულში.
ბავშვებს უფრო ხშირად აღენიშნებათ სისხლში ქოლესტერინის ინდექსის მომატების, ან ლიპიდების კონცენტრაციის დაქვეითების გარეგანი ნიშნები, ხოლო ზრდასრულ სხეულში გარეგანი ნიშნები ჩნდება პათოლოგიის პროგრესირებისას.
დიაგნოსტიკა
სწორი დიაგნოზის დასადგენად ექიმმა უნდა გამოიკვლიოს პაციენტი და ასევე გადააგზავნოს პაციენტი სისხლის შემადგენლობის ლაბორატორიული დიაგნოსტიკისთვის. მხოლოდ ყველა კვლევის შედეგების მთლიანობაში შეიძლება გაკეთდეს ლიპიდური მეტაბოლიზმის ცვლილებების ზუსტი დიაგნოზი.
პირველადი დიაგნოსტიკური მეთოდი ატარებს ექიმს პაციენტის პირველ პაემნის დროს:
- პაციენტის ვიზუალური გამოკვლევა;
- არა მხოლოდ თავად პაციენტის, არამედ გენეტიკური ნათესავების პათოლოგიის შესწავლა ოჯახური მემკვიდრეობითი ჰიპერქოლესტერინემიის გამოსავლენად;
- ანამნეზის კოლექცია. Განსაკუთრებული ყურადღებაყურადღებას აქცევს პაციენტის კვებას, ასევე ცხოვრების წესს და დამოკიდებულებებს;
- პერიტონეუმის წინა კედლის პალპაციის გამოყენება, რაც ხელს შეუწყობს ჰეპატოსპლენომეგალიის პათოლოგიის იდენტიფიცირებას;
- ექიმი ზომავს არტერიული წნევის მაჩვენებელს;
- პაციენტის სრული გამოკითხვა პათოლოგიის განვითარების დაწყების შესახებ, რათა შეძლოს ლიპიდური მეტაბოლიზმის ცვლილებების დაწყების დადგენა.
ლიპიდური მეტაბოლიზმის დარღვევების ლაბორატორიული დიაგნოზი ტარდება შემდეგი მეთოდით:
- სისხლის შემადგენლობის ზოგადი ანალიზი;
- პლაზმური სისხლის შემადგენლობის ბიოქიმია;
- შარდის ზოგადი ანალიზი;
- ლაბორატორიული სისხლის ტესტი მეტოლით ლიპიდური სპექტრი- ლიპოგრამები;
- სისხლის შემადგენლობის იმუნოლოგიური ანალიზი;
- სისხლი ორგანიზმში ჰორმონების ინდექსის დასადგენად;
- დეფექტური და არანორმალური გენების გენეტიკური გამოვლენის შესწავლა.
მეთოდები ინსტრუმენტული დიაგნოსტიკაცხიმოვანი ცვლის დარღვევისთვის:
- ულტრაბგერა ( ულტრასონოგრაფია) ღვიძლისა და თირკმლის უჯრედები;
- CT ( CT სკანირება) შინაგანი ორგანოები, რომლებიც მონაწილეობენ ლიპიდურ მეტაბოლიზმში;
- შინაგანი ორგანოების და სისხლის ნაკადის სისტემის MRI (მაგნიტურ-რეზონანსული ტომოგრაფია).

როგორ აღვადგინოთ და გავაუმჯობესოთ ქოლესტერინის მეტაბოლიზმი?
ცხიმოვანი ცვლის დარღვევების გამოსწორება იწყება ცხოვრების წესისა და კვების მიმოხილვით.
დიაგნოზის დასმის შემდეგ პირველი ნაბიჯი არის დაუყოვნებლივ:
- უარი თქვით არსებულ მავნე ჩვევებზე;
- გაზარდეთ თქვენი აქტივობა, შეგიძლიათ დაიწყოთ ველოსიპედის ტარება, ან აუზზე წასვლა. სავარჯიშო ველოსიპედზე 20-30 წუთიანი სესია გამოდგება, მაგრამ ველოსიპედით ტარებას უფრო მეტი დრო სჭირდება. სუფთა ჰაერი, სასურველია;
- სხეულის წონის მუდმივი კონტროლი და სიმსუქნესთან ბრძოლა;
- დიეტური საკვები.
დიეტა ლიპოსინთეზის დარღვევებისთვის შეიძლება:
- პაციენტში ლიპიდური და ნახშირწყლების მეტაბოლიზმის აღდგენა;
- აუმჯობესებს გულის ორგანოს მუშაობას;
- აღადგენს სისხლის მიკროცირკულაციას თავის ტვინის სისხლძარღვებში;
- მეტაბოლიზმის ნორმალიზება მთელ სხეულში;
- ცუდი ქოლესტერინის დონის შემცირება 20,0%-მდე;
- თავიდან აიცილეთ ქოლესტერინის დაფების წარმოქმნა მთავარ არტერიებში.

ლიპიდური მეტაბოლიზმის აღდგენა კვებით
დიეტური კვება სისხლში ლიპიდების და ლიპიდების მსგავსი ნაერთების მეტაბოლიზმის დარღვევისთვის თავდაპირველად არის ათეროსკლეროზის და გულის ორგანოს დაავადებების განვითარების პრევენცია.
დიეტა არა მხოლოდ მოქმედებს როგორც დამოუკიდებელი ნაწილი არანარკოტიკული თერაპია, არამედ როგორც წამლებით ნარკოლოგიური მკურნალობის კომპლექსის კომპონენტი.
ცხიმის მეტაბოლიზმის ნორმალიზებისთვის სწორი კვების პრინციპი:
- შეზღუდეთ ქოლესტერინის შემცველი საკვების მოხმარება. დიეტადან გამორიცხეთ ცხოველური ცხიმის შემცველი საკვები - წითელი ხორცი, ცხიმოვანი რძის პროდუქტები, კვერცხი;
- კვება მცირე ულუფებით, მაგრამ არანაკლებ 5-6-ჯერ დღეში;
- შედი ყოველდღიური დიეტასაკვები, რომელიც მდიდარია ბოჭკოებით არის ახალი ხილი და კენკრა, ახალი და მოხარშული და ჩაშუშული ბოსტნეული, ასევე მარცვლეული და პარკოსნები. ახალი ბოსტნეული და ხილი ავსებს ორგანიზმს ვიტამინების მთელი კომპლექსით;
- მიირთვით ზღვის თევზი კვირაში 4-ჯერ;
- გამოიყენეთ ყოველდღიურად სამზარეულოში მცენარეული ზეთები, რომლებიც შეიცავს ომეგა-3 პოლიუჯერი ცხიმოვან მჟავებს - ზეითუნის, სეზამის და სელის ზეთს;
- მიირთვით მხოლოდ უცხიმო ხორცი, მოხარშეთ და მიირთვით ფრინველი კანის გარეშე;
- ფერმენტირებული რძის პროდუქტები უნდა შეიცავდეს 0% ცხიმიანობას;
- შეიტანეთ თხილი და თესლი თქვენს ყოველდღიურ მენიუში;
- გაზრდილი სასმელი. დალიეთ მინიმუმ 2000.0 მილილიტრი დღეში სუფთა წყალი.
 დალიეთ მინიმუმ 2 ლიტრი სუფთა წყალი
დალიეთ მინიმუმ 2 ლიტრი სუფთა წყალი ლიპიდური ცვლის დარღვევის გამოსწორება მედიკამენტების დახმარებით საუკეთესო შედეგს იძლევა სისხლში საერთო ქოლესტერინის ინდექსის ნორმალიზებაში, ასევე ლიპოპროტეინების ფრაქციების ბალანსის აღდგენაში.
ლიპოპროტეინების მეტაბოლიზმის აღსადგენად გამოყენებული პრეპარატები:
| ნარკოტიკების ჯგუფი | LDL მოლეკულები | ტრიგლიცერიდების მოლეკულები | HDL მოლეკულები | თერაპიული ეფექტი |
|---|---|---|---|---|
| სტატინების ჯგუფი | შემცირება 20.0% - 55.0% | შემცირება 15.0% - 35.0% | ზრდა 3.0% - 15.0% | აჩვენებს კარგ თერაპიულ ეფექტს ათეროსკლეროზის სამკურნალოდ, ასევე განვითარების პირველადი და მეორადი პროფილაქტიკისთვის. ცერებრალური ინსულტიდა მიოკარდიუმის ინფარქტი. |
| ფიბრატის ჯგუფი | შემცირება 5.0% - 20.0% | შემცირება 20.0% - 50.0% | ზრდა 5.0% - 20.0% | HDL მოლეკულების სატრანსპორტო თვისებების გაძლიერება ქოლესტერინის მიწოდების მიზნით ღვიძლის უჯრედებში მისი გამოყენებისთვის. ფიბრატებს აქვთ ანთების საწინააღმდეგო თვისებები. |
| ნაღვლის სეკვესტრანტები | შემცირება 10.0% - 25.0% | შემცირება 1.0% - 10.0% | ზრდა 3.0% - 5.0% | კარგი სამკურნალო ეფექტი სისხლში ტრიგლიცერიდების მნიშვნელოვანი მატებით. საჭმლის მომნელებელი ტრაქტის მიერ წამლის ტოლერანტობას აქვს უარყოფითი მხარეები. |
| პრეპარატი ნიაცინი | შემცირება 15.0% - 25.0% | შემცირება 20.0% - 50.0% | ზრდა 15.0% 35.0% | ყველაზე ეფექტური პრეპარატი HDL ინდექსის გაზრდით და ასევე ეფექტურად ამცირებს ლიპოპროტეინის A ინდექსს. |
| პრეპარატმა დაამტკიცა თავი ათეროსკლეროზის პროფილაქტიკასა და მკურნალობაში თერაპიის დადებითი დინამიკით. | ||||
| პრეპარატი ეზეტიმიბი | შემცირება 15.0% - 20.0% | შემცირება 1.0% - 10.0% | ზრდა 1.0% - 5.0% | აქვს თერაპიული ეფექტი სტატინების ჯგუფის პრეპარატებთან გამოყენებისას. პრეპარატი ხელს უშლის ლიპიდური მოლეკულების შეწოვას ნაწლავებიდან. |
| თევზის ზეთი - ომეგა -3 | ზრდა 3.0% - 5.0; | შემცირება 30.0% - 40.0% | ცვლილებები არ ჩანს | ეს პრეპარატები გამოიყენება ჰიპერტრიგლიცერიდემიისა და ჰიპერქოლესტერინემიის სამკურნალოდ. |

ხალხური საშუალებების გამოყენება
ლიპიდური ცვლის დარღვევების მკურნალობა შესაძლებელია სამკურნალო მცენარეებითა და ბალახებით მხოლოდ ექიმთან კონსულტაციის შემდეგ.
ეფექტური მცენარეები ლიპოპროტეინების მეტაბოლიზმის აღდგენისთვის:
- პლანეტის ფოთლები და ფესვები;
- უკვდავების ყვავილები;
- ცხენის კუდის ფოთლები;
- გვირილისა და კალენდულას ყვავილები;
- კნუტისა და წმინდა იოანეს ვორტის ფოთლები;
- კუნელის ფოთლები და ნაყოფი;
- მარწყვისა და ვიბურნუმის მცენარეების ფოთლები და ნაყოფი;
- დენდელიონის ფესვები და ფოთლები.
ტრადიციული მედიცინის რეცეპტები:
- აიღეთ 5 კოვზი მარწყვის ყვავილი და ორთქლზე ადუღეთ 1000,0 მილილიტრი მდუღარე წყალი. დატოვე 2 საათი. მიიღეთ დღეში 3-ჯერ, 70.0 - 100.0 მილიგრამი. ეს ინფუზია აღადგენს ღვიძლისა და პანკრეასის უჯრედების ფუნქციონირებას;
- ყოველ დილით და ყოველ საღამოს მიიღეთ 1 ჩაის კოვზი დაქუცმაცებული სელის თესლი. თქვენ უნდა დალიოთ 100,0 - 150,0 მილილიტრი წყალი ან უცხიმო რძე; შინაარსზე
ცხოვრების პროგნოზი
სიცოცხლის პროგნოზი თითოეული პაციენტისთვის ინდივიდუალურია, რადგან თითოეულში ლიპიდური ცვლის უკმარისობას თავისი ეტიოლოგია აქვს.
თუ ორგანიზმში მეტაბოლური პროცესების დარღვევა დროულად გამოვლინდა, მაშინ პროგნოზი ხელსაყრელია.
>> ცხიმების მონელება, ნივთიერებათა ცვლის რეგულირება
ცხიმების (ლიპიდების) მეტაბოლიზმი ადამიანის ორგანიზმში
ცხიმის (ლიპიდური) მეტაბოლიზმი ადამიანის ორგანიზმში სამი ეტაპისგან შედგება
1. ცხიმების მონელება და შეწოვა კუჭში და ნაწლავებში
2. ცხიმების შუალედური მეტაბოლიზმი ორგანიზმში
3. ცხიმებისა და მათი მეტაბოლური პროდუქტების ორგანიზმიდან გამოდევნა.
ცხიმები დიდი ჯგუფის ნაწილია ორგანული ნაერთები- ლიპიდები, ამიტომ "ცხიმის მეტაბოლიზმის" და "ლიპიდური მეტაბოლიზმის" ცნებები სინონიმებია.
ზრდასრული ადამიანის ორგანიზმი დღეში დაახლოებით 70 გრამ ცხოველურ ცხიმს იღებს და მცენარეული წარმოშობა. ცხიმის დაშლა პირის ღრუში არ ხდება, ვინაიდან ნერწყვი არ შეიცავს შესაბამის ფერმენტებს. ცხიმების ნაწილობრივი დაშლა კომპონენტებად (გლიცეროლი, ცხიმოვანი მჟავები) იწყება კუჭში, მაგრამ ეს პროცესი ნელია შემდეგი მიზეზების გამო:
1. in კუჭის წვენიზრდასრულ ადამიანში ცხიმების დაშლის ფერმენტის (ლიპაზის) აქტივობა ძალიან დაბალია,
2. მჟავე - ტუტე ბალანსიკუჭში არ არის ოპტიმალური ამ ფერმენტის მოქმედებისთვის,
3. კუჭში არ არსებობს ცხიმების ემულსიფიკაციის (წვრილ წვეთებად დაყოფის) პირობები და ლიპაზა აქტიურად არღვევს ცხიმებს მხოლოდ ცხიმოვანი ემულსიის შემადგენლობაში.
ამიტომ მოზრდილებში უმეტესობაცხიმი გადის კუჭში მნიშვნელოვანი ცვლილებების გარეშე.
მოზრდილებისგან განსხვავებით, ბავშვებში კუჭში ცხიმების დაშლა ბევრად უფრო აქტიურად ხდება.
დიეტური ლიპიდების ძირითადი ნაწილი იშლება წვრილი ნაწლავის ზედა ნაწილში, პანკრეასის წვენის გავლენით.
ცხიმების წარმატებული დაშლა შესაძლებელია, თუ ისინი პირველად დაიშლება პატარა წვეთებად. ეს ხდება ნაღვლის მჟავების გავლენის ქვეშ, რომლებიც შედიან თორმეტგოჯა ნაწლავში ნაღველთან ერთად. ემულსიფიკაციის შედეგად ცხიმების ზედაპირი მკვეთრად იზრდება, რაც აადვილებს მათ ურთიერთქმედებას ლიპაზასთან.
ცხიმებისა და სხვა ლიპიდების შეწოვა ხდება წვრილი ნაწლავი. ცხიმის დაშლის პროდუქტებთან ერთად ორგანიზმში ხვდება ცხიმში ხსნადი მჟავები (A, D, E, K).
მოცემული ორგანიზმისთვის დამახასიათებელი ცხიმების სინთეზი ხდება ნაწლავის კედლის უჯრედებში. შემდგომში ახლად შექმნილი ცხიმები შედიან ლიმფური სისტემა, შემდეგ კი სისხლში. ცხიმის მაქსიმალური შემცველობა სისხლის პლაზმაში მიიღწევა ცხიმიანი საკვების მიღებიდან 4-დან 6 საათამდე. 10-12 საათის შემდეგ ცხიმის კონცენტრაცია ნორმალურად უბრუნდება.
ღვიძლი აქტიურ მონაწილეობას იღებს ცხიმის მეტაბოლიზმში. ღვიძლში, ახლად წარმოქმნილი ცხიმების ნაწილი იჟანგება ორგანიზმის ფუნქციონირებისთვის საჭირო ენერგიის შესაქმნელად. ცხიმების მეორე ნაწილი გარდაიქმნება ტრანსპორტირებისთვის ხელსაყრელ ფორმაში და შედის სისხლში. ამრიგად, დღეში 25-დან 50 გრამამდე ცხიმი გადადის. ცხიმები, რომლებსაც ორგანიზმი დაუყოვნებლივ არ იყენებს, სისხლის მიმოქცევის გზით გადადის ცხიმოვან უჯრედებში, სადაც ინახება რეზერვების სახით. ამ ნაერთების გამოყენება შესაძლებელია მარხვის დროს, ვარჯიშის დროს და ა.შ.
ცხიმები ენერგიის მნიშვნელოვანი წყაროა ჩვენი ორგანიზმისთვის. მოკლევადიანი და უეცარი დატვირთვების დროს პირველად გამოიყენება გლიკოგენის ენერგია, რომელიც მდებარეობს კუნთებში. თუ სხეულზე დატვირთვა არ ჩერდება, მაშინ იწყება ცხიმების დაშლა.
აქედან თქვენ უნდა გამოიტანოთ დასკვნა, თუ გსურთ მოშორება ზედმეტი ფუნტიფიზიკური აქტივობის დახმარებით აუცილებელია, რომ ეს დატვირთვები იყოს საკმარისი მინიმუმ 30 - 40 წუთის განმავლობაში.
ცხიმის მეტაბოლიზმი მჭიდრო კავშირშია ნახშირწყლების მეტაბოლიზმთან. ორგანიზმში ნახშირწყლების ჭარბი რაოდენობით ცხიმის მეტაბოლიზმი ნელდება, მუშაობა კი მხოლოდ ახალი ცხიმების სინთეზისა და მათი რეზერვში შენახვის მიმართულებით მიდის. თუ საკვებში ნახშირწყლების ნაკლებობაა, პირიქით, ცხიმების რეზერვიდან ცხიმების დაშლა აქტიურდება. აქედან შეგვიძლია დავასკვნათ, რომ წონის დაკლებისთვის კვება უნდა შეზღუდოს (გონივრული ფარგლებში) არა მხოლოდ ცხიმების, არამედ ნახშირწყლების მოხმარებაც.
ცხიმების უმეტესობას, რომელსაც ჩვენ ვჭამთ, ჩვენი ორგანიზმი იყენებს ან ინახება რეზერვში. ნორმალურ პირობებში ჩვენი ორგანიზმიდან ცხიმების მხოლოდ 5% გამოიყოფა, ეს ხდება ცხიმოვანი და საოფლე ჯირკვლების დახმარებით.
ცხიმის მეტაბოლიზმის რეგულირება
ორგანიზმში ცხიმოვანი მეტაბოლიზმის რეგულირება ხდება ცენტრალურის ხელმძღვანელობით ნერვული სისტემა. ჩვენი ემოციები ძალიან ძლიერ გავლენას ახდენს ცხიმის მეტაბოლიზმზე. სხვადასხვა ძლიერი ემოციების გავლენით სისხლში ხვდება ნივთიერებები, რომლებიც ააქტიურებენ ან ანელებენ ცხიმის ცვლას ორგანიზმში. ამ მიზეზების გამო, თქვენ უნდა იკვებოთ გონების მშვიდ მდგომარეობაში.
ცხიმის მეტაბოლიზმის დარღვევა შეიძლება მოხდეს საკვებში A და B ვიტამინების რეგულარული ნაკლებობით.
ცხიმის ფიზიკურ-ქიმიური თვისებები ადამიანის ორგანიზმში დამოკიდებულია საკვებით მომარაგებული ცხიმის ტიპზე. მაგალითად, თუ ადამიანის ცხიმის ძირითადი წყარო მცენარეული ზეთებია (სიმინდი, ზეითუნის, მზესუმზირა), მაშინ ცხიმს ორგანიზმში უფრო თხევადი კონსისტენცია ექნება. თუ ადამიანის საკვებში ჭარბობს ცხოველური ცხიმები (ცხვრის, ღორის ქონი), მაშინ ცხიმები უფრო ჰგავს ცხოველურ ცხიმებს (მყარი კონსისტენცია მაღალი ტემპერატურადნობა). ამ ფაქტის ექსპერიმენტული დადასტურება არსებობს.
როგორ ამოიღოთ ორგანიზმიდან ტრანს ცხიმოვანი მჟავები
ერთ-ერთი ყველაზე მნიშვნელოვანი ამოცანა, რომელსაც თანამედროვე ადამიანები აწყდებიან, არის ის, თუ როგორ უნდა გაასუფთაონ საკუთარი ორგანიზმი ტოქსინებისა და შხამებისგან, რომლებიც დაგროვდა უხარისხო ყოველდღიური კვების " წყალობით". ორგანიზმის დაბინძურებაში მნიშვნელოვან როლს თამაშობს ტრანს ცხიმები, რომლებიც უხვად მარაგდება ყოველდღიური საკვებით და დროთა განმავლობაში მნიშვნელოვნად აფერხებს შინაგანი ორგანოების მუშაობას.
ძირითადად, ტრანს ცხიმოვანი მჟავები გამოიყოფა ორგანიზმიდან უჯრედების განახლების უნარის გამო. ზოგიერთი უჯრედი კვდება და მათ ადგილას ახლები ჩნდება. თუ ორგანიზმში არის უჯრედები, რომელთა გარსები შედგება ტრანსცხიმოვანი მჟავებისგან, მაშინ მათი სიკვდილის შემდეგ მათ ადგილას შესაძლოა ახალი უჯრედები გამოჩნდნენ, რომელთა გარსები შედგება მაღალი ხარისხის ცხიმოვანი მჟავებისგან. ეს ხდება იმ შემთხვევაში, თუ ადამიანი დიეტადან გამორიცხავს ტრანსცხიმოვანი მჟავების შემცველ საკვებს.
იმისათვის, რომ რაც შეიძლება ნაკლები ტრანს ცხიმოვანი მჟავები შეაღწიონ უჯრედულ მემბრანაში, თქვენ უნდა გაზარდოთ ომეგა-3 ცხიმოვანი მჟავების რაოდენობა, რომელსაც ყოველდღიურად მოიხმართ. ასეთი ზეთებისა და ცხიმების შემცველი საკვების მიღებით შეგიძლიათ უზრუნველყოთ ნერვული უჯრედების მემბრანების სწორი სტრუქტურა, რაც დადებითად აისახება ტვინის და ნერვული სისტემის ფუნქციონირებაზე.
უნდა გვახსოვდეს, რომ თერმული დამუშავების დროს ცხიმები შეიძლება დაიშალა და წარმოქმნას გამაღიზიანებელი და მავნე ნივთიერებები. ცხიმების გადახურება ამცირებს მათ კვებით და ბიოლოგიურ ღირებულებას.
დამატებითი სტატიები სასარგებლო ინფორმაციით
რატომ სჭირდება ადამიანს ცხიმები?საკვებში ცხიმის ნაკლებობა საგრძნობლად აზიანებს ადამიანის ჯანმრთელობას და თუ ის დიეტაშია ჯანსაღი ცხიმები, მაშინ ადამიანი საგრძნობლად აადვილებს ცხოვრებას ფიზიკური და გონებრივი მუშაობის გაზრდით.
სიმსუქნის ტიპების აღწერა და ამ დაავადების მკურნალობის მეთოდებისიმსუქნე ბოლო დროს სულ უფრო გავრცელდა მსოფლიოს მოსახლეობაში და ეს დაავადება მოითხოვს ხანგრძლივ და სისტემურ მკურნალობას.
ლიპიდური მეტაბოლიზმის დარღვევა არის ორგანიზმში ცხიმების წარმოებისა და დაშლის პროცესის დარღვევა, რომელიც ხდება ღვიძლში და ცხიმოვან ქსოვილში. ნებისმიერ ადამიანს შეიძლება ჰქონდეს ასეთი აშლილობა. ამ დაავადების განვითარების ყველაზე გავრცელებული მიზეზი არის გენეტიკური მიდრეკილება და ცუდი კვება. გარდა ამისა, ფორმირებაში მნიშვნელოვან როლს თამაშობს გასტროენტეროლოგიური დაავადებები.
ამ აშლილობას აქვს საკმაოდ სპეციფიკური სიმპტომებიკერძოდ, ღვიძლისა და ელენთის გადიდება, წონის სწრაფი მომატება და ზედაპირზე ქსანტომის წარმოქმნა. კანი.
სწორი დიაგნოზის დადგენა შესაძლებელია მონაცემების საფუძველზე ლაბორატორიული კვლევა, რომელიც აჩვენებს სისხლის შემადგენლობის ცვლილებებს, ასევე ობიექტური ფიზიკური გამოკვლევის დროს მიღებული ინფორმაციის გამოყენებით.
ჩვეულებრივია ასეთი მეტაბოლური აშლილობის მკურნალობა კონსერვატიული მეთოდებით, რომელთა შორის მთავარი ადგილი დიეტას ეთმობა.
ეტიოლოგია
ასეთი დაავადება ძალიან ხშირად ვითარდება სხვადასხვა პათოლოგიური პროცესის დროს. ლიპიდები არის ცხიმები, რომლებიც სინთეზირდება ღვიძლში ან ხვდება ადამიანის ორგანიზმში საკვებით. მსგავსი პროცესი ასრულებს დიდ რაოდენობას მნიშვნელოვანი ფუნქციებიდა ნებისმიერმა წარუმატებლობამ შეიძლება გამოიწვიოს საკმაოდ განვითარება დიდი რაოდენობითდაავადებებს.
არეულობის მიზეზები შეიძლება იყოს პირველადი ან მეორადი. წინასწარგანწყობის ფაქტორების პირველ კატეგორიას მიეკუთვნება მემკვიდრეობითი გენეტიკური წყაროები, რომლებშიც ხდება ლიპიდების გამომუშავებასა და გამოყენებაზე პასუხისმგებელი გარკვეული გენების ერთჯერადი ან მრავალჯერადი ანომალიები. მეორადი ხასიათის პროვოკატორები გამოწვეულია ირაციონალური ცხოვრების წესით და მთელი რიგი პათოლოგიების მიმდინარეობით.
ამრიგად, მიზეზების მეორე ჯგუფი შეიძლება იყოს წარმოდგენილი:
გარდა ამისა, ექიმები განსაზღვრავენ რისკ-ფაქტორების რამდენიმე ჯგუფს, რომლებიც ყველაზე მგრძნობიარეა ცხიმის მეტაბოლიზმის დარღვევის მიმართ. Ესენი მოიცავს:
- სქესი - შემთხვევების აბსოლუტურ უმრავლესობაში ასეთი პათოლოგია დიაგნოზირებულია მამაკაცებში;
- ასაკობრივი კატეგორია - ეს მოიცავს პოსტმენოპაუზურ ქალებს;
- ბავშვის გაჩენის პერიოდი;
- უმოძრაო და არაჯანსაღი ცხოვრების წესის დაცვა;
- ცუდი კვება;
- სხეულის ჭარბი წონის არსებობა;
- ადამიანში ადრე დიაგნოზირებული ღვიძლის ან თირკმლის პათოლოგიები;
- კურსი ან ენდოკრინული დაავადებები;
- მემკვიდრეობითი ფაქტორები.
კლასიფიკაცია
სამედიცინო სფეროში არსებობს ამ დაავადების რამდენიმე სახეობა, რომელთაგან პირველი ყოფს მას განვითარების მექანიზმის მიხედვით:
- ლიპიდური ცვლის პირველადი ან თანდაყოლილი დარღვევა- ეს ნიშნავს, რომ პათოლოგია არ არის დაკავშირებული რაიმე დაავადების მიმდინარეობასთან, არამედ მემკვიდრეობითი ხასიათისაა. დეფექტური გენის მიღება შესაძლებელია ერთი მშობლისგან, ნაკლებად ხშირად ორისგან;
- მეორადი- ლიპიდური მეტაბოლიზმის დარღვევები ხშირად ვითარდება ენდოკრინული დაავადებების, აგრეთვე კუჭ-ნაწლავის ტრაქტის, ღვიძლის ან თირკმელების დაავადებების გამო;
- კვების- იქმნება იმის გამო, რომ ადამიანი ჭამს დიდი რაოდენობით ცხოველურ ცხიმებს.
ლიპიდების ამაღლების დონიდან გამომდინარე, არსებობს ლიპიდური მეტაბოლიზმის დარღვევების შემდეგი ფორმები:
- სუფთა ან იზოლირებული ჰიპერქოლესტერინემია- ახასიათებს სისხლში ქოლესტერინის მომატებული დონე;
- შერეული ან კომბინირებული ჰიპერლიპიდემია- ამავე დროს დროს ლაბორატორიული დიაგნოსტიკაგამოვლენილია როგორც ქოლესტერინის, ასევე ტრიგლიცერიდების მომატებული დონეები.
აღსანიშნავია უიშვიათესი ჯიშის ხაზგასმა - ჰიპოქოლესტერინემია. მის განვითარებას ხელს უწყობს ღვიძლის დაზიანება.
კვლევის თანამედროვე მეთოდებმა შესაძლებელი გახადა დაავადების პროგრესირების შემდეგი ტიპების იდენტიფიცირება:
- მემკვიდრეობითი ჰიპერქილომიკრონემია;
- თანდაყოლილი ჰიპერქოლესტერინემია;
- მემკვიდრეობითი დის-ბეტა ლიპოპროტეინემია;
- კომბინირებული ჰიპერლიპიდემია;
- ენდოგენური ჰიპერლიპიდემია;
- მემკვიდრეობითი ჰიპერტრიგლიცერიდემია.
სიმპტომები
ლიპიდური მეტაბოლიზმის მეორადი და მემკვიდრეობითი დარღვევები იწვევს ადამიანის ორგანიზმში ცვლილებებს, რის გამოც დაავადებას აქვს მრავალი როგორც გარეგანი, ასევე შინაგანი კლინიკური ნიშანი, რომელთა არსებობა მხოლოდ ლაბორატორიული დიაგნოსტიკური გამოკვლევების შემდეგ შეიძლება გამოვლინდეს.
დაავადებას აქვს შემდეგი ყველაზე გამოხატული სიმპტომები:
- ქსანტომების წარმოქმნა და ნებისმიერი ლოკალიზაცია კანზე, ასევე მყესებზე. ნეოპლაზმების პირველი ჯგუფი არის ქოლესტერინის შემცველი კვანძები, რომლებიც გავლენას ახდენენ ფეხების და ხელისგულების, ზურგისა და გულმკერდის, მხრებისა და სახის კანზე. მეორე კატეგორია ასევე შედგება ქოლესტერინისგან, მაგრამ აქვს ყვითელი ელფერი და გვხვდება კანის სხვა უბნებზე;
- ცხიმოვანი დეპოზიტების გამოჩენა თვალების კუთხეებში;
- გაიზარდა სხეულის მასის ინდექსი;
- - ეს არის ღვიძლი და ელენთა გადიდებული მდგომარეობა;
- ნეფროზისა და ენდოკრინული დაავადებებისათვის დამახასიათებელი გამოვლინებების გაჩენა;
- გაიზარდა სისხლის ტონუსი.
ლიპიდური მეტაბოლიზმის დარღვევის ზემოაღნიშნული კლინიკური ნიშნები ვლინდება ლიპიდების დონის მატებისას. მათი დეფიციტის შემთხვევაში, სიმპტომები შეიძლება შეიცავდეს:
- სხეულის წონის დაკლება, უკიდურეს დაღლილობამდე;
- თმის ცვენა და ფრჩხილის ფირფიტების გაყოფა;
- კანის სხვა ანთებითი დაზიანებების გამოჩენა;
- ნეფროზი;
- მენსტრუაციის დარღვევა და რეპროდუქციული ფუნქციებიქალებს შორის.
მიზანშეწონილია ყველა ზემოთ ჩამოთვლილი სიმპტომის გამოყენება როგორც მოზრდილებში, ასევე ბავშვებში.
დიაგნოსტიკა
სწორი დიაგნოზის დასადგენად კლინიცისტმა უნდა გადახედოს მონაცემებს ფართო არჩევანილაბორატორიული ტესტები, თუმცა მათ დანიშვნამდე ექიმმა დამოუკიდებლად უნდა განახორციელოს რამდენიმე მანიპულაცია.
ამრიგად, პირველადი დიაგნოზი მიზნად ისახავს:
- არა მხოლოდ პაციენტის, არამედ მისი უახლოესი ნათესავების სამედიცინო ისტორიის შესწავლა, რადგან პათოლოგია შეიძლება იყოს მემკვიდრეობითი;
- ადამიანის ცხოვრების ისტორიის შეგროვება - ეს უნდა მოიცავდეს ინფორმაციას ცხოვრების წესთან და კვებასთან დაკავშირებით;
- საფუძვლიანი ფიზიკური გამოკვლევის ჩატარება - კანის მდგომარეობის შესაფასებლად, მუცლის ღრუს წინა კედლის პალპაცია, რაც მიუთითებს ჰეპატოსპლენომეგალიაზე და ასევე არტერიული წნევის გაზომვა;
- აუცილებელია პაციენტთან დეტალური ინტერვიუ, რათა დადგინდეს სიმპტომების პირველად გამოჩენისა და სიმძიმის დადგენა.
ლიპიდური მეტაბოლიზმის დარღვევის ლაბორატორიული დიაგნოზი მოიცავს:
- ზოგადი კლინიკური სისხლის ტესტი;
- სისხლის ბიოქიმია;
- ზოგადი ანალიზიშარდი;
- ლიპიდური პროფილი - მიუთითებს ტრიგლიცერიდების, "კარგი" და "ცუდი" ქოლესტერინის შემცველობაზე, ასევე ათეროგენურობის კოეფიციენტზე;
- იმუნოლოგიური სისხლის ტესტი;
- სისხლის ტესტი ჰორმონებისთვის;
- გენეტიკური კვლევა, რომელიც მიზნად ისახავს დეფექტური გენების იდენტიფიცირებას.

ინსტრუმენტული დიაგნოსტიკა CT და ულტრაბგერითი, MRI და რენტგენოგრაფიის სახით ნაჩვენებია იმ შემთხვევებში, როდესაც კლინიცისტი ეჭვობს გართულებების განვითარებას.
მკურნალობა
ლიპიდური მეტაბოლიზმის დარღვევები შეიძლება აღმოიფხვრას თერაპიის კონსერვატიული მეთოდების გამოყენებით, კერძოდ:
- არანარკოტიკული მეთოდები;
- მიღება წამლები;
- ნაზი დიეტის დაცვა;
- ტრადიციული მედიცინის რეცეპტების გამოყენებით.
არანარკოტიკული მკურნალობის მეთოდები მოიცავს:
- სხეულის წონის ნორმალიზება;
- შესრულება ფიზიკური ვარჯიში- მოცულობები და დატვირთვის პირობები შეირჩევა შესაბამისად ინდივიდუალურადთითოეული პაციენტისთვის;
- მავნე დამოკიდებულებებზე უარის თქმა.
ასეთი მეტაბოლური აშლილობის დიეტა ეფუძნება შემდეგ წესებს:
- მენიუს ვიტამინებით გამდიდრება და დიეტური ბოჭკოვანი;
- ცხოველური ცხიმების მოხმარების მინიმუმამდე შემცირება;
- ბოჭკოებით მდიდარი ბოსტნეულისა და ხილის დიდი რაოდენობით ჭამა;
- ცხიმიანი ხორცის შეცვლა ცხიმიანი თევზით;
- რაფსის, სელის თესლის, თხილის ან კანაფის ზეთის გამოყენება კერძების სანელებლებისთვის.
მედიკამენტებით მკურნალობა მიზნად ისახავს მიღებას:
- სტატინები;
- ნაწლავში ქოლესტერინის შეწოვის ინჰიბიტორები - ასეთი ნივთიერების შეწოვის თავიდან ასაცილებლად;
- ნაღვლის მჟავების სეკვესტრანტები წარმოადგენს მედიკამენტების ჯგუფს, რომელიც მიზნად ისახავს ნაღვლის მჟავების შებოჭვას;
- ომეგა-3 პოლიუჯერი ცხიმოვანი მჟავები - ტრიგლიცერიდების დონის შესამცირებლად.
გარდა ამისა, დასაშვებია თერაპია ხალხური საშუალებები, მაგრამ მხოლოდ კლინიცისტთან წინასწარი კონსულტაციის შემდეგ. ყველაზე ეფექტურია დეკორქცია, რომელიც მომზადებულია:

- plantain და horsetail;
- გვირილა და კნუტი;
- კუნელი და წმინდა იოანეს ვორტი;
- არყის კვირტები და უკვდავი;
- ვიბურნუმი და მარწყვის ფოთლები;
- ცეცხლოვანი და იაროს;
- დენდელიონის ფესვები და ფოთლები.
აუცილებლობის შემთხვევაში გამოიყენება ექსტრაკორპორული თერაპიის მეთოდები, რაც გულისხმობს პაციენტის სხეულის გარეთ სისხლის შემადგენლობის შეცვლას. ამისათვის გამოიყენება სპეციალური მოწყობილობები. ეს მკურნალობა დასაშვებია ორსული ქალებისა და ბავშვებისთვის, რომელთა წონა აღემატება ოც კილოგრამს. ყველაზე ხშირად გამოიყენება:
- ლიპოპროტეინების იმუნოსორბცია;
- კასკადური პლაზმური ფილტრაცია;
- პლაზმური სორბცია;
- ჰემოსორბცია.
შესაძლო გართულებები
მეტაბოლური სინდრომის დროს ლიპიდური მეტაბოლიზმის დარღვევამ შეიძლება გამოიწვიოს შემდეგი შედეგები:
- ათეროსკლეროზი, რომელსაც შეუძლია გავლენა მოახდინოს გულისა და ტვინის გემებზე, ნაწლავებისა და თირკმელების არტერიებზე, ქვედა კიდურებზე და აორტაზე;
- სისხლძარღვების სანათურის სტენოზი;
- სისხლის შედედების და ემბოლიის წარმოქმნა;
- გემის რღვევა.
პრევენცია და პროგნოზი
ლიპიდური მეტაბოლიზმის დარღვევების განვითარების ალბათობის შესამცირებლად, არ არსებობს სპეციფიკური პრევენციული ღონისძიებებირის გამოც ადამიანებს ურჩევენ დაიცვან ზოგადი რეკომენდაციები:
- ჯანსაღი და აქტიური ცხოვრების წესის დაცვა;
- განვითარების პრევენცია;
- სწორი და დაბალანსებული კვება - უმჯობესია დაიცვათ ცხოველური ცხიმებითა და მარილით დაბალი დიეტა. საკვები უნდა იყოს გამდიდრებული ბოჭკოვანი და ვიტამინებით;
- ემოციური სტრესის აღმოფხვრა;
- წინააღმდეგ დროული ბრძოლა არტერიული ჰიპერტენზიადა სხვა დაავადებები, რომლებიც იწვევს მეტაბოლურ დარღვევებს;
- რეგულარულად გადის სრული გამოკვლევა სამედიცინო დაწესებულებაში.
პროგნოზი ინდივიდუალური იქნება თითოეული პაციენტისთვის, ვინაიდან დამოკიდებულია რამდენიმე ფაქტორზე - სისხლში ლიპიდების დონეზე, ათეროსკლეროზული პროცესების განვითარების სიჩქარეზე და ათეროსკლეროზის ლოკალიზაციაზე. თუმცა, შედეგი ხშირად ხელსაყრელია და გართულებები საკმაოდ იშვიათად ვითარდება.
სტატიაში ყველაფერი სწორია სამედიცინო თვალსაზრისით?
უპასუხეთ მხოლოდ იმ შემთხვევაში, თუ თქვენ გაქვთ დადასტურებული სამედიცინო ცოდნა
ადამიანის ლიპიდები შეიცავს ნაერთებს, რომლებიც მნიშვნელოვნად განსხვავდებიან ცოცხალ უჯრედში როგორც სტრუქტურაში, ასევე ფუნქციებში. ფუნქციური თვალსაზრისით ლიპიდების ყველაზე მნიშვნელოვანი ჯგუფებია:
1) ტრიაცილგლიცეროლები (TAG) – მნიშვნელოვანი წყაროენერგია. საკვებ ნივთიერებებს შორის ისინი ყველაზე კალორიულია. ადამიანის ყოველდღიური ენერგიის მოთხოვნილების დაახლოებით 35% დაფარულია TAG-ით. ზოგიერთ ორგანოში, როგორიცაა გული და ღვიძლი, საჭირო ენერგიის ნახევარზე მეტი მიეწოდება TAG.
2) ფოსფოლიპიდები და გლიკოლიპიდები ყველაზე მნიშვნელოვანი კომპონენტებია უჯრედის მემბრანები. ამავდროულად, ზოგიერთი ფოსფოლიპიდი ასრულებს განსაკუთრებულ ფუნქციებს: ა) დიპალმიტოილეციტინი არის ფილტვის სურფაქტანტის მთავარი ელემენტი. მისი არარსებობა დღენაკლულ ჩვილებში შეიძლება გამოიწვიოს სუნთქვის დარღვევა; ბ) ფოსფატიდილინოზიტოლი მეორადი ჰორმონალური მესინჯერების წინამორბედია; გ) თრომბოციტების გამააქტიურებელი ფაქტორი, რომელიც ბუნებით ალკილფოსფოლიპიდს წარმოადგენს, მნიშვნელოვან როლს ასრულებს ბრონქული ასთმის, კორონარული არტერიის დაავადების და სხვა დაავადებების პათოგენეზში.
3) სტეროიდები. ქოლესტერინი არის უჯრედის მემბრანების ნაწილი და ასევე ემსახურება როგორც ნაღვლის მჟავების, სტეროიდული ჰორმონების და ვიტამინი D3-ის წინამორბედს.
4) პროსტაგლანდინები და ლეიკოტრიენები არიან არაქიდონის მჟავის წარმოებულები, რომლებიც ასრულებენ მარეგულირებელ ფუნქციებს ორგანიზმში.
ცხიმოვანი მჟავების მეტაბოლიზმი
ორგანიზმისთვის ცხიმოვანი მჟავების წყაროა საკვების ლიპიდები, ასევე ცხიმოვანი მჟავების სინთეზი ნახშირწყლებიდან. ცხიმოვანი მჟავების გამოყენება ხდება სამი მიმართულებით: 1) დაჟანგვა CO 2-მდე და H 2 O-მდე ენერგიის წარმოქმნით, 2) ცხიმოვან ქსოვილში დეპონირება TAG-ის სახით, 3) კომპლექსური ლიპიდების სინთეზი.
უჯრედებში თავისუფალი ცხიმოვანი მჟავების ყველა ტრანსფორმაცია იწყება აცილ-CoA-ს წარმოქმნით. ეს რეაქცია კატალიზებულია აცილ-CoA სინთეტაზებით, რომლებიც ლოკალიზებულია გარე მიტოქონდრიულ მემბრანაზე:
R-COOH+ CoA + ATP → აცილ-CoA + AMP + H 4 P 2 O 7
ამ გარემოების გათვალისწინებით, ცხიმოვანი მჟავების ტრანსფორმაციის ძირითადი გზები შეიძლება წარმოდგენილი იყოს შემდეგნაირად:
ცხიმოვანი მჟავების დაჟანგვა ნახშირბადის ატომების ლუწი რაოდენობით
ცხიმოვანი მჟავების დაჟანგვა ხდება მიტოქონდრიულ მატრიქსში. თუმცა, ციტოპლაზმაში წარმოქმნილი აცილ-CoA-ს არ შეუძლია შეაღწიოს შიდა მიტოქონდრიულ მემბრანაში. ამიტომ, აცილების ჯგუფების ტრანსპორტირება ხორციელდება სპეციალური გადამტანის - კარნიტინის (ვიტამინისმაგვარ ნივთიერებად განიხილება) და ორი ფერმენტის - კარნიტინ აცილტრანსფერაზა I (CAT 1) და CAT 2-ის გამოყენებით. პირველი, CAT 1-ის, აცილის გავლენით. ჯგუფები გადადიან აცილ-CoA-დან კარნიტინში აცილ-კარნიტინის კომპლექსის წარმოქმნით:
Acyl-CoA + carnitine → acyl-carnitine + CoA
შედეგად მიღებული აცილ-კარნიტინი აღწევს შიდა მიტოქონდრიულ მემბრანაში და შიდა მიტოქონდრიული მემბრანის შიდა მხარეს ფერმენტ CAT 2-ის მონაწილეობით, აცილის ჯგუფი გადადის აცილ-კარნიტინიდან ინტრამიტოქონდრიულ CoA-ში აცილ-CoA-ს წარმოქმნით. :
აცილ-კარნიტინი + CoA → აცილ-CoA + კარნიტინი
გამოთავისუფლებული კარნიტინი შედის აცილების ჯგუფების ტრანსპორტირების ახალ ციკლში და ცხიმოვანი მჟავების ნარჩენები განიცდიან დაჟანგვას ციკლში, რომელსაც ეწოდება ცხიმოვანი მჟავების β-დაჟანგვა.
ცხიმოვანი მჟავების დაჟანგვის პროცესი გულისხმობს ცხიმოვანი მჟავის კარბოქსილის ბოლოდან ორ ნახშირბადის ფრაგმენტების თანმიმდევრულ აღმოფხვრას. თითოეული ორნახშირბადის ფრაგმენტი იჭრება 4 ფერმენტული რეაქციის ციკლის შედეგად:

მიღებული პროდუქტების ბედი: აცეტილ-CoA შედის ციკლში ლიმონმჟავა, FADH 2 და NADH·H + გადააქვთ პროტონები და ელექტრონები რესპირატორულ ჯაჭვში და შედეგად მიღებული აცილ-CoA შედის ჟანგვის ახალ ციკლში, რომელიც შედგება იგივე 4 რეაქციისგან. ამ პროცესის მრავალჯერ გამეორება იწვევს ცხიმოვანი მჟავის სრულ დაშლას აცეტილ-CoA-მდე.
ცხიმოვანი მჟავების ენერგეტიკული ღირებულების გამოთვლა
მაგალითად, პალმიტის მჟავას გამოყენებით(16-დან).
პალმიტის მჟავას დაჟანგვა აცეტილ-CoA-ს 8 მოლეკულის წარმოქმნისთვის მოითხოვს 7 დაჟანგვის ციკლს. ჟანგვის ციკლების რაოდენობა გამოითვლება ფორმულით:
n = C/2 – 1,
სადაც C არის ნახშირბადის ატომების რაოდენობა.
ამრიგად, პალმიტის მჟავას სრული დაჟანგვის შედეგად წარმოიქმნება აცეტილ-CoA-ს 8 მოლეკულა და FADH 2 და NADH·H + 7 მოლეკულა. აცეტილ-CoA-ს თითოეული მოლეკულა აწარმოებს ატფ-ის 12 მოლეკულას, ატფ-ს FADH 2 - 2 მოლეკულას და ატფ-ს NADH·H + - 3 მოლეკულას. შევაჯამოთ და მივიღოთ: 8 12 + 7 (2 + 3) = 96 + 35 = 131. ცხიმოვანი მჟავების აქტივაციის ეტაპზე დახარჯული 2 ატფ მოლეკულის გამოკლების შემდეგ, მივიღებთ 129 ატფ მოლეკულის მთლიან გამომუშავებას.
ცხიმოვანი მჟავების დაჟანგვის მნიშვნელობა
ცხიმოვანი მჟავების გამოყენება β-დაჟანგვით ხდება ბევრ ქსოვილში. ენერგიის ამ წყაროს როლი განსაკუთრებით მნიშვნელოვანია გულის კუნთსა და ჩონჩხის კუნთებში ხანგრძლივი ფიზიკური მუშაობის დროს.
ცხიმოვანი მჟავების დაჟანგვა ნახშირბადის ატომების კენტი რაოდენობით
ცხიმოვანი მჟავები ნახშირბადის ატომების კენტი რაოდენობით შედიან ადამიანის ორგანიზმში მცენარეულ საკვებთან ერთად მცირე რაოდენობით. ისინი იჟანგება იმავე თანმიმდევრობით, როგორც ცხიმოვანი მჟავები "C" ატომების ლუწი რაოდენობით, ე.ი. ცხიმოვანი მჟავის კარბოქსილის ბოლოდან ორ ნახშირბადის ნაერთების ამოღებით. ამ შემთხვევაში, β-ჟანგვის ბოლო ეტაპზე წარმოიქმნება პროპიონილ-CoA. გარდა ამისა, პროპიონილ-CoA წარმოიქმნება ამინომჟავების კატაბოლიზმის დროს განშტოებული მხარის რადიკალით (ვალინი, იზოლეიცინი, ტრეონინი). პროპიონილ-CoA-ს აქვს საკუთარი მეტაბოლური გზა:

პირველი, პროპიონილ-CoA კარბოქსილაზას მონაწილეობით, პროპიონილ-CoA-ს კარბოქსილაცია ხდება მეთილმალონილ-CoA-ს წარმოქმნით. მეთილმალონილ-CoA შემდეგ მეთილმალონილ-CoA მუტაზათ გარდაიქმნება სუქცინილ-CoA-ად, ლიმონმჟავას ციკლის მეტაბოლიტად. მეთილმალონილ-CoA მუტაზას კოენზიმია დეოქსიადენოსილკობალამინი, ვიტამინი B12-ის ერთ-ერთი კოენზიმის ფორმა. ვიტამინი B 12-ის ნაკლებობით, ეს რეაქცია ნელდება და დიდი რაოდენობით პროპიონის და მეთილმალონის მჟავები გამოიყოფა შარდში.
კეტონის სხეულების სინთეზი და გამოყენება
აცეტილ-CoA შედის ციტრატების ციკლში იმ პირობებში, როდესაც ნახშირწყლების და ლიპიდების დაჟანგვა დაბალანსებულია, რადგან აცეტილ-CoA-ს, რომელიც წარმოიქმნება ცხიმოვანი მჟავების დაჟანგვის დროს, CLA-ში, დამოკიდებულია ოქსალოაცეტატის ხელმისაწვდომობაზე, რომელიც ძირითადად ნახშირწყლების მეტაბოლიზმის პროდუქტია.
პირობებში, როდესაც ლიპიდების დაშლა დომინირებს (შაქრიანი დიაბეტი, უზმოზე, დაბალი ნახშირწყლების დიეტა), მიღებული აცეტილ-CoA შედის კეტონის სხეულის სინთეზის გზაზე.


თავისუფალი აცეტოაცეტატი მცირდება β-ჰიდროქსიბუტირატზე შექცევად რეაქციაში ან დეკარბოქსილირდება სპონტანურად ან ფერმენტულად აცეტონში.
აცეტონს ორგანიზმი არ იყენებს, როგორც ენერგიის წყაროს და გამოიყოფა ორგანიზმიდან შარდის, ოფლისა და ამოსუნთქული ჰაერით. აცეტოაცეტატი და β-ჰიდროქსიბუტირატი ჩვეულებრივ მოქმედებს როგორც საწვავი და არის ენერგიის მნიშვნელოვანი წყარო.

ღვიძლში 3-კეტოაცილ-CoA ტრანსფერაზას არარსებობის გამო, თავად ღვიძლს არ შეუძლია გამოიყენოს აცეტოაცეტატი, როგორც ენერგიის წყარო, რომელიც აწვდის მას სხვა ორგანოებს. ამრიგად, აცეტოაცეტატი შეიძლება ჩაითვალოს აცეტილის ნარჩენების წყალში ხსნად სატრანსპორტო ფორმად.
ცხიმოვანი მჟავების ბიოსინთეზი
ცხიმოვანი მჟავების სინთეზს აქვს მთელი რიგი მახასიათებლები:
ჟანგვისგან განსხვავებით, სინთეზი ლოკალიზებულია ციტოზოლში.
პალმიტის მჟავის მოლეკულის შვიდი (რვიდან) ორ ნახშირბადის ფრაგმენტის უშუალო წინამორბედია მალონილ-CoA, რომელიც წარმოიქმნება აცეტილ-CoA-სგან.
აცეტილ-CoA გამოიყენება უშუალოდ პრაიმერის სახით სინთეზის რეაქციებში.
ცხიმოვანი მჟავების სინთეზის შუალედური პროცესების აღსადგენად გამოიყენება NADPHH +.
მალონილ-CoA-დან ცხიმოვანი მჟავების სინთეზის ყველა ეტაპი არის ციკლური პროცესი, რომელიც ხდება ცხიმოვანი მჟავას სინთეზის ან პალმიტატის სინთეზის ზედაპირზე, რადგან ადამიანის ლიპიდებში ძირითადი ცხიმოვანი მჟავა არის პალმიტის მჟავა.
მალონილ-CoA-ს წარმოქმნა აცეტილ-CoA-დან ხდება ციტოზოლში. აცეტილ-CoA, თავის მხრივ, წარმოიქმნება ციტრატიდან, რომელიც მოდის მიტოქონდრიიდან და იშლება ციტოპლაზმაში ფერმენტ ATP-ციტრატ ლიაზას მიერ:
ციტრატი + ATP + CoA → აცეტილ-CoA + ოქსალოაცეტატი + ADP + H 3 PO 4
მიღებული აცეტილ-CoA გადის კარბოქსილირებას ფერმენტის აცეტილ-CoA კარბოქსილაზას გამოყენებით:
ა  ცეტილ-CoA კარბოქსილაზა არის მარეგულირებელი ფერმენტი. ამ ფერმენტის მიერ კატალიზებული რეაქცია არის სიჩქარის შემზღუდველი ნაბიჯი, რომელიც განსაზღვრავს ცხიმოვანი მჟავების ბიოსინთეზის მთელი პროცესის სიჩქარეს. აცეტილ-CoA კარბოქსილაზა გააქტიურებულია ციტრატით და ინჰიბირდება გრძელი ჯაჭვის აცილ-CoA-ით.
ცეტილ-CoA კარბოქსილაზა არის მარეგულირებელი ფერმენტი. ამ ფერმენტის მიერ კატალიზებული რეაქცია არის სიჩქარის შემზღუდველი ნაბიჯი, რომელიც განსაზღვრავს ცხიმოვანი მჟავების ბიოსინთეზის მთელი პროცესის სიჩქარეს. აცეტილ-CoA კარბოქსილაზა გააქტიურებულია ციტრატით და ინჰიბირდება გრძელი ჯაჭვის აცილ-CoA-ით.
შემდგომი რეაქციები ხდება პალმიტატ სინთაზას ზედაპირზე. ძუძუმწოვრების პალმიტა სინთეზა არის მრავალფუნქციური ფერმენტი, რომელიც შედგება 2 იდენტური პოლიპეპტიდური ჯაჭვისგან, რომელთაგან თითოეულს აქვს 7 აქტიური ადგილი და აცილის გადამტანი ცილა, რომელიც გადააქვს ცხიმოვანი მჟავების მზარდ ჯაჭვს ერთი აქტიური ადგილიდან მეორეზე. თითოეულ ცილას აქვს 2 შემაკავშირებელი ცენტრი, რომლებიც შეიცავს SH ჯგუფებს. ამიტომ, ეს კომპლექსი მოკლედ აღინიშნება:

თითოეულ ცილაში ცენტრალური ადგილი უკავია აცილის გადამტან ცილას (ATP), რომელიც შეიცავს ფოსფორილირებულ პანტოტენის მჟავას (ფოსფოპანტეთეინს). ფოსფოპანთეინს აქვს –SH ჯგუფი ბოლოს. პირველ საფეხურზე, აცეტილის ნარჩენი გადადის ცისტეინის SH ჯგუფში, ხოლო მალონილის ნარჩენი გადადის 4'-ფოსფოპანტეთეინ პალმიტატ სინთაზას SH ჯგუფში (აცილტრანსფერაზას აქტივობა) (რეაქცია 1 და 2).
შემდეგ, მე-3 რეაქციაში, აცეტილის ნარჩენი გადადის მალონილის ნარჩენის კარბოქსილის ჯგუფის ადგილზე; კარბოქსილის ჯგუფი იყოფა CO2-ის სახით. შემდეგ, 3-კარბონილის ჯგუფის შემცირება (რეაქცია 4), წყლის ელიმინაცია ორმაგი ბმის წარმოქმნით -(2) და -(3) ნახშირბადის ატომებს შორის (რეაქცია 5) და ორმაგი ბმის შემცირება. (რეაქცია 6) ხდება თანმიმდევრულად. შედეგი არის ოთხი ნახშირბადის მჟავის ნარჩენი, რომელიც უკავშირდება ფერმენტს პანტოტენის მჟავას (ბუტირილ-E) მეშვეობით. შემდეგი, ახალი მალონილ-CoA მოლეკულა ურთიერთქმედებს ფოსფოპანტეთეინის SH ჯგუფთან და გაჯერებული აცილის ნარჩენი გადადის ცისტეინის თავისუფალ SH ჯგუფში.
1. აცეტილის გადატანა აცეტილ-CoA-დან სინთაზაში.
2. მალონილის გადატანა მალონილ-CoA-დან სინთაზაში.
3. აცეტილის მალონილთან კონდენსაციის და მიღებული პროდუქტის დეკარბოქსილირების ეტაპი.
4. პირველი შემცირების რეაქცია
5. დეჰიდრატაციის რეაქცია
6. მეორე შემცირების რეაქცია
ამის შემდეგ, ბუტირილის ჯგუფი გადადის ერთი HS ჯგუფიდან მეორეზე და ახალი მალონილის ნარჩენი თავსდება გამოთავისუფლებულ სივრცეში. სინთეზის ციკლი მეორდება. 7 ასეთი ციკლის შემდეგ წარმოიქმნება საბოლოო პროდუქტი - პალმიტის მჟავა. ჯაჭვის გაფართოების პროცესი აქ მთავრდება და შემდეგ, ჰიდროლიზური ფერმენტის მოქმედებით, პალმიტის მჟავას მოლეკულა იშლება სინთაზას მოლეკულიდან.
უჯერი ცხიმოვანი მჟავების სინთეზი
ცხიმოვანი მჟავის მოლეკულაში ორმაგი ბმის წარმოქმნა ხდება აცილ-CoA დეზატურაზას მიერ კატალიზებული ჟანგვის რეაქციის შედეგად. რეაქცია მიმდინარეობს სქემის მიხედვით:
პალმიტოილ-CoA + NADPH H + + O 2 → პალმიტოილ-CoA + NADP + + H 2 O
ადამიანის ქსოვილებში, ცხიმოვანი მჟავის მოლეკულის Δ 9 პოზიციაზე ორმაგი ბმა ადვილად წარმოიქმნება, მაშინ როდესაც ორმაგი ბმის ფორმირება Δ 9 ორმაგ კავშირსა და ცხიმოვანი მჟავის მეთილის ბოლოს შორის შეუძლებელია. მაშასადამე, ადამიანს არ შეუძლია ლინოლის მჟავას (C 18 Δ 9.12) და α-ლინოლენის მჟავას (C 18 Δ 9.12.15) სინთეზირება. ეს პოლიუჯერი ცხიმოვანი მჟავები გამოიყენება ორგანიზმში, როგორც წინამორბედები არაქიდონის მჟავის სინთეზში (C 20 Δ 5,8,11,14), ამიტომ მათ უნდა მიეწოდოს საკვები. ამ პოლიუჯერი ცხიმოვან მჟავებს არსებით ცხიმოვან მჟავებს უწოდებენ. არაქიდონის მჟავა, თავის მხრივ, ემსახურება როგორც წინამორბედს პროსტაგლანდინების, ლეიკოტრიენების და თრომბოქსანების სინთეზში.
ღვიძლში ცხიმოვანი მჟავების დაჟანგვისა და სინთეზის რეგულირება
ღვიძლში ძალიან აქტიურია ფერმენტული სისტემები ცხიმოვანი მჟავების სინთეზისა და დაშლისათვის. თუმცა, ეს პროცესები განცალკევებულია სივრცეში და დროში. ცხიმოვანი მჟავების დაჟანგვა ხდება მიტოქონდრიაში, ხოლო სინთეზი ხდება უჯრედის ციტოზოლში. დროში განცალკევება მიიღწევა მარეგულირებელი მექანიზმების მოქმედებით, რომელიც შედგება ალოსტერული აქტივაციისა და ფერმენტების ინჰიბირებისგან.
ცხიმოვანი მჟავებისა და ცხიმების სინთეზის ყველაზე მაღალი მაჩვენებელი შეინიშნება ნახშირწყლებიანი საკვების მიღების შემდეგ. ამ პირობებში დიდი რაოდენობით გლუკოზა შედის ღვიძლის უჯრედებში გლუკოზა (გლიკოლიზის დროს) იჟანგება პირუვატად, რომელიც ხშირად გარდაიქმნება ოქსალოაცეტატად:
პირუვატი + CO 2 ოქსალოაცეტატი
პირუვატი აცეტილ-CoA
CLC-ში შესვლისას ეს ნაერთები გარდაიქმნება ციტრატად. ჭარბი ციტრატი შედის უჯრედის ციტოზოლში, სადაც ის ააქტიურებს აცეტილ-CoA კარბოქსილაზას, ცხიმოვანი მჟავების სინთეზის ძირითად ფერმენტს. მეორეს მხრივ, ციტრატი არის ციტოპლაზმური აცეტილ-CoA-ს წინამორბედი. ეს იწვევს მალონილ-CoA-ს კონცენტრაციის ზრდას და ცხიმოვანი მჟავების სინთეზის დაწყებას. მალონილ-CoA აინჰიბირებს კარნიტინ აცილტრანსფერაზა I-ს, რის შედეგადაც ჩერდება აცილური ჯგუფების ტრანსპორტირება მიტოქონდრიებში და, შესაბამისად, ჩერდება მათი დაჟანგვა. ამრიგად, როდესაც ცხიმოვანი მჟავების სინთეზი ჩართულია, მათი დაშლა ავტომატურად გამორთულია. პირიქით, იმ პერიოდში, როდესაც ოქსალოაცეტატის კონცენტრაცია მცირდება, ციტრატის დინება ციტოზოლში სუსტდება და წყდება ცხიმოვანი მჟავების სინთეზი. მალონილ-CoA-ს კონცენტრაციის დაქვეითება გზას უხსნის აცილის ნარჩენებს მიტოქონდრიაში, სადაც იწყება მათი დაჟანგვა. ეს მექანიზმი უზრუნველყოფს ნახშირწყლების პირველად გამოყენებას: ღვიძლი ინახავს ან თუნდაც ავსებს ორგანიზმის ცხიმის მარაგს ნახშირწყლების არსებობისას და მხოლოდ მათი ამოწურვისას იწყება ცხიმის გამოყენება.
ტრიაცილგლიცეროლის მეტაბოლიზმი
ბუნებრივი ცხიმები არის TAG-ების ნაზავი, რომლებიც განსხვავდება ცხიმოვანი მჟავების შემადგენლობით. ადამიანის TAG შეიცავს ბევრ უჯერი ცხიმოვან მჟავას, ასე რომ, ადამიანის ცხიმი შეიცავს დაბალი ტემპერატურადნება (10-15 o C) და არის უჯრედებში თხევად მდგომარეობაში.
ცხიმების მონელება
ცხიმები ერთ-ერთი მთავარი ჯგუფია ნუტრიენტებიპირი. მათთვის დღიური მოთხოვნილებაა 50-100 გ.
მოზრდილებში ლიპიდების მონელების პირობები ხელმისაწვდომია მხოლოდ ნაწლავის ზედა ნაწილებში, სადაც არის შესაფერისი გარემო და სადაც შემოდის ფერმენტი - პანკრეასის ლიპაზა და ემულგატორები - ნაღვლის მჟავები. პანკრეასის ლიპაზა ნაწლავში შედის რეაქტიული ფორმით - პროლიპაზის სახით. გააქტიურება ხდება ნაღვლის მჟავების და პანკრეასის წვენის სხვა პროტეინის - კოლიპაზის მონაწილეობით. ეს უკანასკნელი პროლიპაზას უერთდება 2:1 მოლარული თანაფარდობით. შედეგად ლიპაზა ხდება აქტიური და მდგრადი ტრიფსინის მიმართ.
აქტიური ლიპაზა აკატალიზებს ესტერული ბმების ჰიდროლიზს - და 1-პოზიციებში, რის შედეგადაც წარმოიქმნება -MAG და გამოიყოფა ორი ცხიმოვანი მჟავა. ლიპაზის გარდა, პანკრეასის წვენი შეიცავს მონოგლიცერიდ იზომერაზას, ფერმენტს, რომელიც აცილებს აცილის ინტრამოლეკულურ გადაცემას MAG-ის α-პოზიციიდან α-პოზიციაზე. ხოლო α-პოზიციაში ეთერული ბმა მგრძნობიარეა პანკრეასის ლიპაზის მოქმედების მიმართ.
საჭმლის მომნელებელი პროდუქტების შეწოვა
TAG-ის ძირითადი ნაწილი შეიწოვება ლიპაზის მიერ მათი დაშლის შემდეგ β-MAG და ცხიმოვან მჟავებად. აბსორბცია ხდება ნაღვლის მჟავების მონაწილეობით, რომლებიც ქმნიან მიცელებს MAG-ით და ცხიმოვანი მჟავებით, რომლებიც შეაღწევენ ნაწლავის ლორწოვანი გარსის უჯრედებში. აქედან ნაღვლის მჟავები შედიან სისხლში და მასთან ერთად ღვიძლში და ხელახლა მონაწილეობენ ნაღვლის წარმოქმნაში. ნაღვლის მჟავების ჰეპატოენტერული ცირკულაცია ღვიძლიდან ნაწლავამდე და ზურგში ძალზე მნიშვნელოვანია, რაც უზრუნველყოფს დიდი რაოდენობით MAG და ცხიმოვანი მჟავების შეწოვას (100 გ-მდე ან მეტი დღეში) ნაღვლის მჟავების შედარებით მცირე მარაგით (2.8). -3,5 გ). ჩვეულებრივ, ნაღვლის მჟავების მხოლოდ მცირე ნაწილი (0,5 გ/დღეში) არ შეიწოვება და გამოიყოფა განავლით. თუ ნაღვლის წარმოქმნა ან ნაღვლის გამოყოფა დაქვეითებულია, ცხიმების მონელების და ჰიდროლიზის პროდუქტების შეწოვის პირობები უარესდება და მათი მნიშვნელოვანი ნაწილი გამოიყოფა განავლით. ამ მდგომარეობას სტეატორეა ეწოდება. ამავდროულად, ცხიმში ხსნადი ვიტამინები ასევე არ შეიწოვება, რაც იწვევს ჰიპოვიტამინოზის განვითარებას.
ცხიმების რესინთეზი ნაწლავის უჯრედებში
ნაწლავის უჯრედებში ლიპიდური მონელების პროდუქტების უმეტესობა კვლავ გარდაიქმნება TAG-ად. ცხიმოვანი მჟავები ქმნიან აცილ-CoA-ს, შემდეგ აცილის ნარჩენები გადადის MAG-ში აცილტრანსფერაზების მონაწილეობით.
ცხიმების წარმოქმნა ნახშირწყლებიდან
საკვებიდან მიღებული ნახშირწყლების ნაწილი ორგანიზმში ცხიმებად გარდაიქმნება. გლუკოზა ემსახურება აცეტილ-CoA-ს წყაროს, საიდანაც სინთეზირდება ცხიმოვანი მჟავები. შემცირების რეაქციებისთვის აუცილებელი NADPHH + წარმოიქმნება გლუკოზის დაჟანგვის დროს პენტოზაფოსფატის გზაზე, ხოლო გლიცეროლ-3-ფოსფატი მიიღება გლიკოლიზის მეტაბოლიტის დიჰიდროქსიაცეტონ ფოსფატის შემცირებით.
ცხიმოვან ქსოვილში გლიცეროლკინაზას არარსებობის გამო, გლიცეროლ-3-ფოსფატის წარმოქმნის ეს გზა ერთადერთია ადიპოციტებში. ამრიგად, ცხიმების სინთეზისთვის აუცილებელი ყველა კომპონენტი წარმოიქმნება გლუკოზისგან. TAG-ის სინთეზი გლიცეროლ-3-ფოსფატიდან და აცილ-CoA-დან მიმდინარეობს შემდეგი სქემის მიხედვით:
ცხიმების სინთეზი ნახშირწყლებიდან ყველაზე აქტიურად ხდება ღვიძლში და ნაკლებად აქტიურად ცხიმოვან ქსოვილში.
როგორ წარმოიქმნება ცხიმი ადამიანის ორგანიზმში?
ადამიანის სხეულს შეუძლია შექმნას ლიპიდები ან ტრიგლიცერიდები არა მხოლოდ საკვებიდან მიღებული ცხიმებიდან, არამედ ნახშირწყლებიდან და ცილებიდან. შემომავალი საკვებიდან მიღებული ცხიმები შედის კუჭ-ნაწლავის ტრაქტი, შეიწოვება წვრილი ნაწლავი, განიცდიან ტრანსფორმაციის პროცესს და იშლება ცხიმოვან მჟავებად და გლიცეროლად. ასევე არსებობს შიდა, ენდოგენური ცხიმები, რომლებიც ღვიძლში სინთეზირდება. ცხიმოვანი მჟავები არის დიდი რაოდენობით ენერგიის წყარო, არის სხეულის ერთგვარი "საწვავი".
ისინი შეიწოვება სისხლში და სპეციალური სატრანსპორტო ფორმების - ლიპოპროტეინების, ქილომიკრონების დახმარებით, გადაჰყავთ სხვადასხვა ორგანოებიდა ქსოვილები. ცხიმოვანი მჟავები კვლავ შეიძლება გამოვიყენოთ ტრიგლიცერიდებისა და ცხიმების სინთეზისთვის, ხოლო თუ ისინი ჭარბი იქნება, მათი შენახვა შესაძლებელია ღვიძლში და ცხიმოვანი ქსოვილის უჯრედებში - ადიპოციტებში. სწორედ ტრიგლიცერიდების დიდი მარაგის მქონე ადიპოციტები უქმნის ადამიანს დისკომფორტს და ვლინდება კანქვეშა ცხიმის ჭარბი დეპოზიტებითა და ჭარბი წონით. ცხიმოვანი დეპოზიტებიასევე შეიძლება ჩამოყალიბდეს ნახშირწყლებიდან.
გლუკოზა და ფრუქტოზა, რომელიც შედის სისხლში ჰორმონის ინსულინის დახმარებით, შეიძლება ტრიგლიცერიდების სახით დაგროვდეს ღვიძლში და უჯრედებში. საკვებიდან მიღებული ცილები ასევე გარდაიქმნება ტრიგლიცერიდებად ტრანსფორმაციების კასკადით: ცილები იშლება ამინომჟავებად, შეიწოვება სისხლში, შეაღწევს ღვიძლში, გარდაიქმნება გლუკოზაში და ინსულინის ზემოქმედებით ხდება ტრიგლიცერიდები, რომლებიც ინახება ცხიმოვან უჯრედებში. . ეს არის ძალიან გამარტივებული გზა ადამიანის ორგანიზმში ლიპიდების წარმოქმნის პროცესის წარმოსადგენად.
2 ლიპიდების ფუნქციები ორგანიზმში

ცხიმების როლი ადამიანის ორგანიზმში ძნელია გადაჭარბებული. Ისინი არიან:
- ენერგიის მთავარი წყარო ორგანიზმში;
- სამშენებლო მასალა უჯრედის მემბრანების, ორგანელების, რიგი ჰორმონებისა და ფერმენტებისთვის;
- დამცავი "ბალიშები" შინაგანი ორგანოებისთვის.
ცხიმოვანი უჯრედები ახორციელებენ თერმორეგულაციას, ზრდის ორგანიზმის წინააღმდეგობას ინფექციის მიმართ, გამოყოფენ ჰორმონის მსგავს ნივთიერებებს - ციტოკინებს და ასევე არეგულირებენ მეტაბოლური პროცესები.
3 როგორ გამოიყენება ცხიმები?

"რეზერვში" შენახულ ტრიგლიცერიდებს შეუძლიათ დატოვონ ადიპოციტები და გამოიყენონ უჯრედების საჭიროებებისთვის, როდესაც ისინი იღებენ არასაკმარის ენერგიას ან საჭიროებენ სტრუქტურულ მასალას მემბრანების ასაშენებლად. სხეულის ჰორმონები, რომლებსაც აქვთ ლიპოლიტიკური მოქმედება - ადრენალინი, გლუკაგონი, სომატოტროპინი, კორტიზოლი, ფარისებრი ჯირკვლის ჰორმონები - აგზავნიან სიგნალს ადიპოციტებზე - ლიპოლიზი ანუ ხდება ცხიმების დაშლის პროცესი.
ჰორმონებისგან „ინსტრუქციების“ მიღების შემდეგ, ტრიგლიცერიდები იშლება ცხიმოვან მჟავებად და გლიცეროლად. ცხიმოვანი მჟავები სისხლში გადადის მატარებლების გამოყენებით, რომლებსაც ლიპოპროტეინები ეწოდება. სისხლში ლიპოპროტეინები ურთიერთქმედებენ უჯრედულ რეცეპტორებთან, რომლებიც ანადგურებენ ლიპოპროტეინებს და იღებენ ცხიმოვან მჟავებს შემდგომი დაჟანგვისა და გამოყენებისთვის: მემბრანების აგება ან ენერგიის წარმოქმნის მიზნით. ლიპოლიზი შეიძლება გააქტიურდეს სტრესის დროს, გადაჭარბებული ფიზიკური აქტივობა.
4 რატომ ირღვევა ლიპიდური ცვლა?

დისლიპიდემია ან ლიპიდური მეტაბოლიზმის დარღვევა არის მდგომარეობა, რომლის დროსაც სხვადასხვა მიზეზების, ხდება სისხლში ლიპიდების შემცველობის ცვლილება (მატება ან შემცირება), ან პათოლოგიური ლიპოპროტეინების გამოჩენა. მდგომარეობა გამოწვეულია პათოლოგიური პროცესებით სინთეზის, ცხიმების დაშლის ან სისხლიდან მათი არაადეკვატური მოცილებით. ლიპიდური ცვლის პრობლემებმა შეიძლება გამოიწვიოს სისხლში ჭარბი ცხიმი - ჰიპერლიპიდემია.
კვლევის თანახმად, ეს მდგომარეობა დამახასიათებელია ზრდასრული მოსახლეობის 40%-ისთვის და გვხვდება ბავშვობაშიც კი.
ლიპიდური მეტაბოლიზმის დარღვევა შეიძლება პროვოცირებული იყოს მთელი რიგი ფაქტორებით, რომლებიც იწვევს ლიპიდების მომარაგებისა და უტილიზაციის დისბალანსის პათოლოგიურ პროცესებს. რისკის ფაქტორები მოიცავს:
- ფიზიკური უმოქმედობა ან მაცდური ცხოვრების წესი,
- მოწევა,
- ალკოჰოლის ბოროტად გამოყენება,
- ფარისებრი ჯირკვლის ჰორმონების გაზრდილი აქტივობა,
- სხეულის ჭარბი წონა,
- დაავადებები, რომლებიც პროვოცირებს ლიპიდურ მეტაბოლურ დარღვევებს.
5 ლიპიდური ცვლის პირველადი დარღვევები

ლიპიდური მეტაბოლიზმის ყველა დარღვევა კლასიფიცირდება პირველად და მეორად. პირველადები გამოწვეულია გენეტიკური დეფექტებით და მემკვიდრეობითი ხასიათისაა. ლიპიდური მეტაბოლიზმის პირველადი დარღვევების რამდენიმე ფორმა არსებობს, ყველაზე გავრცელებულია ოჯახური ჰიპერქოლესტერინემია. ეს მდგომარეობა გამოწვეულია გენის დეფექტით, რომელიც აკოდირებს რეცეპტორების სინთეზს და ფუნქციას, რომლებიც აკავშირებენ გარკვეულ ლიპოპროტეინებს. არსებობს პათოლოგიის რამდენიმე ფორმა (ჰომო- და ჰეტეროზიგოტური), მათ აერთიანებს დაავადების მემკვიდრეობითი ბუნება, ქოლესტერინის მაღალი დონე დაბადებიდან. ადრეული განვითარებაათეროსკლეროზი და გულის იშემიური დაავადება.
ექიმს შეუძლია ეჭვი შეიტანოს პაციენტში მემკვიდრეობით დისლიპოპროტეინემიაზე, თუ:
- ადრეული მიოკარდიუმის ინფარქტი;
- ახალგაზრდა ასაკში ათეროსკლეროზული პროცესით სისხლძარღვების მნიშვნელოვანი დაზიანება;
- ხელმისაწვდომი მონაცემები მცირე ასაკში ახლო ნათესავებში კორონარული არტერიის დაავადების და გულ-სისხლძარღვთა ავარიების სიხშირის შესახებ.
6 ლიპიდური ცვლის მეორადი დარღვევები

ლიპიდური მეტაბოლიზმის ეს დარღვევები ვითარდება მრავალი დაავადების შედეგად, ასევე გარკვეული მედიკამენტების გამოყენების შედეგად.
სისხლში მაღალი ლიპიდების მიზეზები:
- დიაბეტი,
- სიმსუქნე,
- ჰიპოთირეოზი,
- მედიკამენტების მიღება: პროგესტერონი, თიაზიდები, ესტროგენები, გლუკოკორტიკოიდები,
- თირკმლის ქრონიკული უკმარისობა,
- სტრესი.
ლიპიდების დაბალი დონის მიზეზები:
- მალაბსორბციის სინდრომი,
- შემცირებული, არასაკმარისი კვება,
- ტუბერკულოზი,
- ღვიძლის ქრონიკული დაავადებები,
- შიდსი.
მეორადი წარმოშობის დისლიპიდემია ძალიან ხშირად შეინიშნება ტიპი 2 შაქრიანი დიაბეტის დროს. მას ყოველთვის თან ახლავს ათეროსკლეროზი - ცვლილებები სისხლძარღვების კედლებში, მათზე ჭარბი ქოლესტერინის და სხვა ლიპიდური ფრაქციების "დაფების" დეპონირებით. შაქრიანი დიაბეტით დაავადებულთა შორის სიკვდილის ყველაზე ხშირი მიზეზია ათეროსკლეროზული დარღვევებით გამოწვეული კორონარული არტერიის დაავადება.
7 სისხლში მაღალი ლიპიდების შედეგები

ზედმეტად "ცხიმიანი" სისხლი სხეულის პირველი მტერია. ლიპიდური ფრაქციების გადაჭარბებული რაოდენობა, ისევე როგორც მათი გამოყენების ხარვეზები, გარდაუვლად იწვევს იმ ფაქტს, რომ "ყველაფერი არასაჭირო" წყდება. სისხლძარღვთა კედელიათეროსკლეროზული დაფების წარმოქმნით. Გაცვლა ლიპიდური დარღვევებიგამოიწვიოს ათეროსკლეროზის განვითარება, რაც ნიშნავს, რომ ასეთ პაციენტებში არსებობს გულის კორონარული დაავადების, ინსულტის და ინსულტის განვითარების რისკი. პულსი.
8 ნიშანი, რომელიც მიუთითებს ლიპიდური მეტაბოლიზმის დარღვევებზე

გამოცდილმა ექიმმა შეიძლება ეჭვი შეიტანოს პაციენტში დისლიპიდემიის გამოკვლევის დროს. გარე ნიშნები, რომლებიც მიუთითებს არსებულ მოწინავე დარღვევებზე, იქნება:
- მრავლობითი მოყვითალო წარმონაქმნები - ქსანთომა, რომელიც მდებარეობს ტანზე, მუცელზე, შუბლის კანზე, ასევე ქსანთელაზმები - ყვითელი ლაქებიქუთუთოებზე;
- მამაკაცებს შეიძლება აღენიშნებოდეთ თმის ადრეული შეფერვა თავზე და მკერდზე;
- მქრქალი რგოლი ირისის კიდეზე.
ყველა გარეგანი ნიშანი არის ლიპიდური მეტაბოლიზმის დარღვევის შედარებითი მაჩვენებელი და მის დასადასტურებლად საჭიროა ლაბორატორიული და ინსტრუმენტული კვლევების ნაკრები ექიმის ვარაუდების დასადასტურებლად.
9 ლიპიდური ცვლის დარღვევების დიაგნოზი

არსებობს გამოკვლევის პროგრამა დისლიპიდემიის გამოსავლენად, რომელიც მოიცავს:
- ზოგადი სისხლის ტესტი, შარდის ტესტი,
- BAC: საერთო ქოლესტერინის განსაზღვრა, TG, LDL ქოლესტერინი, VLDL, HDL, ASAT, ALAT, ბილირუბინი, ცილა, ცილის ფრაქციები, შარდოვანა, ტუტე ფოსფატაზა,
- სისხლში გლუკოზის განსაზღვრა და თუ არსებობს ზრდის ტენდენცია, გლუკოზის ტოლერანტობის ტესტის ჩატარება;
- მუცლის გარშემოწერილობის განსაზღვრა, კვეტელეტის ინდექსი,
- არტერიული წნევის გაზომვა,
- ფსკერის სისხლძარღვების გამოკვლევა,
- EchoCG,
- OGK რენტგენოგრაფია.
ეს არის კვლევების ზოგადი ჩამონათვალი, რომელიც ლიპიდური მეტაბოლიზმის დარღვევის შემთხვევაში შეიძლება გაფართოვდეს და დაემატოს ექიმის შეხედულებისამებრ.
10 ლიპიდური ცვლის დარღვევების მკურნალობა

მეორადი დისლიპიდემიის თერაპია მიზნად ისახავს, პირველ რიგში, ძირითადი დაავადების აღმოფხვრას, რამაც გამოიწვია ლიპიდური მეტაბოლიზმის დარღვევა. შაქრიანი დიაბეტის დროს გლუკოზის დონის კორექცია, სიმსუქნის დროს სხეულის წონის ნორმალიზება, აბსორბციის დარღვევების მკურნალობა და კუჭ-ნაწლავის ტრაქტში გარანტირებულია ლიპიდური მეტაბოლიზმის გასაუმჯობესებლად. რისკ-ფაქტორების აღმოფხვრა და ლიპიდების შემამცირებელი დიეტა ლიპიდური მეტაბოლიზმის დარღვევებისთვის არის ყველაზე მნიშვნელოვანი ნაწილი აღდგენის გზაზე.
პაციენტებმა უნდა დაივიწყონ მოწევა, შეწყვიტონ ალკოჰოლის დალევა, აქტიური ცხოვრების წესი და ებრძოლონ ფიზიკურ უმოქმედობას. საკვები უნდა გამდიდრდეს PUFA-ებით (ისინი შეიცავს თხევად მცენარეულ ზეთებს, თევზს, ზღვის პროდუქტებს), უნდა შემცირდეს ცხიმებისა და გაჯერებული ცხიმების შემცველი საკვების საერთო მოხმარება. კარაქი, კვერცხი, ნაღები, ცხოველური ცხიმი). ლიპიდური მეტაბოლიზმის დარღვევების წამლის თერაპია მოიცავს სტატინების, ფიბრატების მიღებას, ნიკოტინის მჟავა, ნაღვლის მჟავების სეკვესტრანტები ჩვენების მიხედვით.
T1sovCwX-Z0?rel=0-ის YouTube ID არასწორია.