Insulin Lantus არის ჰიპოგლიკემიური ტიპის პრეპარატი, რომლის გამოყენება ინიშნება ინსულინზე დამოკიდებული ადამიანებისთვის - ამისთვის პაციენტმა აუცილებლად უნდა გაიაროს ყველა საჭირო გამოკვლევა კონკრეტული დიაგნოზის დასაყენებლად. ეს პრეპარატი აქტიური ინგრედიენტით გლარგინით შეიძლება გამოიყენოს არა მხოლოდ ზრდასრულმა, არამედ ბავშვმაც 6 წლის ასაკიდან.
რა არის ინსულინი
თუ თქვენმა ექიმმა დაგინიშნათ ისეთი საშუალება, როგორიცაა Lantus კალამი, მაშინ კარგი იქნება იცოდეთ რა არის ინსულინი ზოგადად. ასე რომ, ინსულინი არის პეპტიდური ჰორმონი, რომელიც წარმოიქმნება პანკრეასის მიერ, ის დიდ გავლენას ახდენს მეტაბოლიზმზე ადამიანის სხეულის თითქმის ყველა ქსოვილში. მაგრამ მთავარი ამოცანაა სისხლში გლუკოზის კონცენტრაციის შემცირება.
ლანტუსის კანქვეშ შეყვანის შემდეგ ნელი შეწოვის გამო, ამ პრეპარატის გამოყენება შესაძლებელია დღეში ერთხელ (მას ზოგჯერ უწოდებენ გახანგრძლივებულ გამოთავისუფლებას). მთავარი ფუნქციაა ნახშირწყლების ცვლის რეგულირება, ე.ი. გლუკოზის მეტაბოლიზმი. გლარგინი, რომელიც არის პრეპარატის ნაწილი, უფრო ნელა შეიწოვება NPH ინსულინთან შედარებით, რის შედეგადაც არ იქმნება აქტივობის პიკი, რომელიც ჩვეულებრივ მოდის ინექციის შემდეგ.
ინსულინი - გამოშვების ფორმა
ინსულინი გახანგრძლივებული მოქმედებაწარმოებული სახით, როგორიცაა Lantus შპრიცის კალამი. საინექციო კურსებისთვის განკუთვნილი ხსნარი მოწოდებულია სპეციალურ კარტრიჯში, რომელიც შეიცავს ამ პროდუქტის 3 მლ. ერთი ბლისტერული შეფუთვა შეიცავს 5 ასეთ კარტრიჯს. ხსნარის 1 მლ შეიცავს 3,6378 მგ (100 ერთეული) ინსულინ გლარგინს და რამდენიმე დამატებით ინგრედიენტს.
რეკომენდებულია პრეპარატის შენახვა წარმოებიდან არაუმეტეს 3 წლისა. Lantus-ის ნორმალური მოვლისთვის გჭირდებათ მაცივარი, რომლის ტემპერატურა 2-8 გრადუსია. შენახვის ვადა ზე ტემპერატურის რეჟიმი 15-დან 25 გრადუსამდე მცირდება 4 კვირამდე. ხსნარის გაყინვა კატეგორიულად აკრძალულია! წამლის შეძენისას არ დაიზაროთ ვადის გასვლის ვადის შემოწმება, რათა ზიანი არ მიაყენოთ საკუთარ ჯანმრთელობას.
Lantus - გამოყენების ინსტრუქცია
პრეპარატი განკუთვნილია ექსკლუზიურად კანქვეშ ინექციისთვის, ამიტომ აკრძალულია მისი ინტრავენურად შეყვანა. მოქმედების ხანგრძლივი (გახანგრძლივებული) პერიოდი განპირობებულია იმით, რომ ლანტუსის ინსულინი შეჰყავთ კანქვეშა ცხიმოვან ქსოვილში. ყოველი ინექციისთვის რეკომენდებულია ადგილის შეცვლა რეკომენდებულ ადგილობრივ ზონებში. ინტრავენური შეყვანაშეიძლება გამოიწვიოს სხვადასხვა დარღვევები და მძიმე ჰიპოგლიკემიის განვითარება. ლანტუსით თერაპიის დროს პაციენტმა უნდა იხელმძღვანელოს გარკვეული ცხოვრების წესით.
შესავლამდე გულდასმით უნდა წაიკითხოთ ინსტრუქციები, რომლებიც მოყვება შპრიცის კალამს, რათა მკაფიოდ დაიცვან მწარმოებლის რეკომენდაციები. თუ კალამი ან მისი ნემსი გაუმართავი მდგომარეობაშია, მაშინ უნდა გამოიყენოთ ახალი პროდუქტი. კარტრიჯის შპრიცის კალამში დამაგრებამდე პაციენტმა უნდა გაუძლოს ხსნარს ოთახის ტემპერატურაზე რამდენიმე საათის განმავლობაში. კარტრიჯები უნდა იქნას გამოყენებული მხოლოდ ისეთებში, რომლებშიც პრეპარატის ხსნარს არ აქვს სიმღვრივე, გაუფერულება და ნალექი.
კარტრიჯის გამოყენებამდე აუცილებელია ყველა ჰაერის ბუშტის ამოღება - ეს ნათლად არის ნათქვამი ინსტრუქციებში. არ უნდა დაგვავიწყდეს, რომ ნახმარი ვაზნების შევსება აკრძალულია და პროდუქტი იყიდება მხოლოდ რეცეპტით. Lantus-ის ზოგიერთი გავრცელებული ანალოგი (ლათინურად - Lantus) მიხედვით აქტიური ნივთიერებადა თერაპიული ეფექტი
- ლევემირ პენფილი;
- აპიდრა;
- გლულიზინი;
- დეტემირი;
- ჰუმალოგის მიქსი 25;
- პროტაფანი და სხვები.
როგორ ავირჩიოთ ლანტუსის დოზა
პრეპარატი მიიღება მხოლოდ 1 ჯერ დღეში ერთსა და იმავე დროს. ლანტუსის დოზა შერჩეულია მკაცრად ინდივიდუალურად. ნებადართულია პრეპარატის დანიშვნა პაციენტებში, რომლებსაც დაუდგინდათ შაქრიანი დიაბეტი, ანტიდიაბეტური ტიპის პერორალური პრეპარატების კომბინაციით. ლანტუსის მოქმედების ერთეულები განსხვავებულია სხვა ინსულინების მოქმედების ერთეულებთან შედარებით - ეს გასათვალისწინებელია მის მიღებამდე.
შესაძლოა საჭირო გახდეს პრეპარატის დოზის კორექცია, თუ პაციენტი ერთდროულად აპირებს იმ წამლების გამოყენებას, რომლებიც გავლენას ახდენენ გლუკოზის მეტაბოლიზმზე. მაგალითად, ლანტუსს შეუძლია გააძლიეროს გარკვეული ინჰიბიტორები, ფიბრატები, სულფონამიდები, სალიცილატები და ა.შ. მაგრამ ბეტა-ბლოკატორები და კლონიდინი ხელს უწყობენ ამ პრეპარატის ეფექტურობის შემცირებას და გაძლიერებას (გაზრდის).
ლანტუსი ორსულობის დროს
კლინიკური კვლევები ფარმაკოლოგიური მოქმედებაპრეპარატი არ შეყვანილა ორსულ ქალებში. ამის მიუხედავად, პაციენტების მოსაზრებები მიუთითებს, რომ ნებისმიერი ნეგატიური გავლენაეს არ იმოქმედებს ნაყოფის განვითარებასა და ორსულობის მიმდინარეობაზე. მაგრამ ორსულობის დროს ლანტუსის დანიშვნა აუცილებელია უკიდურესი სიფრთხილით და გამოყენებული დოზის ფრთხილად კონტროლის ქვეშ.
Გვერდითი მოვლენები
ლანტუსს, ისევე როგორც ნებისმიერ სხვა წამალს, აქვს თავისი უარყოფითი მხარეები. გამოყენებისას პაციენტები ხშირად განიცდიან ისეთ ეფექტს, როგორიცაა ჰიპოგლიკემია. ეს ეფექტიარის ნიშანი იმისა, რომ ინსულინის შეყვანა ხორციელდება იმ დოზით, რომელიც აღემატება პაციენტის საჭიროებას. სხვა გვერდითი მოვლენები Lantus გამოიხატება:
- ლიპოატროფიის, ლიპოჰიპერტროფიის გამოჩენა კანქვეშა ქსოვილიდან და კანიდან;
- რეტინოპათიის, დისგეუზიის და მხედველობის დაქვეითების განვითარება;
- სენსორული დარღვევები და ნერვული სისტემა;
- მეტაბოლური დარღვევები ჰიპოგლიკემიის სახით;
- ალერგიული რეაქციები ინექციის ადგილზე, შეშუპება;
- ანაფილაქსიური შოკი;
- ბრონქოსპაზმი;
- ნატრიუმის შეკავება ორგანიზმში;
- მიალგია.
უკუჩვენებები
იმისდა მიუხედავად, რომ ლანტუსს, მრავალი მიმოხილვით ვიმსჯელებთ, შეუძლია გაფართოება ეფექტური მკურნალობამას აქვს რამდენიმე უკუჩვენება, რომელიც აუცილებლად უნდა გაეცნოთ. უპირველეს ყოვლისა, პრეპარატი არ უნდა იქნას გამოყენებული აუტანლობის მქონე პაციენტებში აქტიური ნივთიერებაპრეპარატი ან მისი დამხმარე კომპონენტები. ინსულინის სხვა უკუჩვენებები ამ ტიპის:
- ჰიპოგლიკემია;
- დიაბეტური კეტოაციდოზის თერაპია;
- ასაკი 6 წელზე ნაკლებია.
გარდა ამისა, Lantus უნდა იქნას მიღებული უკიდურესი სიფრთხილით იმ ადამიანების მიერ, რომლებსაც აქვთ ჯანმრთელობის მაღალი რისკი ჰიპოგლიკემიური დაავადების ეპიზოდების დროს. ეს ასევე მოიცავს პაციენტებს პროლიფერაციული რეტინოპათიის, ცერებრალური და კორონარული სისხლძარღვების შევიწროვებით. ამავდროულად, აუცილებელია თავი ავარიდოთ აქტივობებს, რომლებიც საჭიროებენ გაზრდილ ყურადღებას, რადგან. ჰიპერ- ან ჰიპოგლიკემიით, მხედველობის სიმახვილე და კონცენტრაციის უნარი ზოგჯერ მცირდება.

ინსულინის Lantus-ის ფასი
რა ღირს წამალი დღეს? ამ კითხვაზე ცალსახა პასუხის გაცემა შეუძლებელია, რადგან. ინსულინის Lantus-ის ღირებულება აფთიაქიდან და ქალაქიდან გამომდინარე შეიძლება მნიშვნელოვნად განსხვავდებოდეს. ამ ტიპის წამლის საშუალო ფასი 3-დან 3,5 ათას რუბლამდეა. მაგრამ არის ადგილები, სადაც 3 მლ საინექციო ხსნარი 4 ათას რუბლამდე ღირს. ამიტომ, ყიდვამდე პაციენტმა უნდა გააკეთოს ფასების შედარება, რათა აირჩიოს ყველაზე ეკონომიური ვარიანტი.
ვიდეო
ინსულინი (ლათ. ინსულა- კუნძული) არის ცილოვან-პეპტიდური ჰორმონი, რომელიც წარმოიქმნება პანკრეასის ლანგერჰანსის კუნძულების β-უჯრედებით. ფიზიოლოგიურ პირობებში ინსულინი წარმოიქმნება β-უჯრედებში პრეპროინსულინისაგან, ერთჯაჭვიანი წინამორბედი ცილისგან, რომელიც შედგება 110 ამინომჟავის ნარჩენებისგან. უხეში ენდოპლაზმური ბადის მემბრანის მეშვეობით გადატანის შემდეგ, 24 ამინომჟავის სასიგნალო პეპტიდი გამოიყოფა პრეპროინსულინისაგან და წარმოიქმნება პროინსულინი. პროინსულინის გრძელი ჯაჭვი შეფუთულია გრანულებად გოლჯის აპარატში, სადაც ჰიდროლიზის შედეგად იშლება ოთხი ძირითადი ამინომჟავის ნარჩენი და წარმოიქმნება ინსულინი და C-ტერმინალური პეპტიდი (C-პეპტიდის ფიზიოლოგიური ფუნქცია უცნობია).
ინსულინის მოლეკულა შედგება ორი პოლიპეპტიდური ჯაჭვისგან. ერთი მათგანი შეიცავს 21 ამინომჟავის ნარჩენს (ჯაჭვი A), მეორე - 30 ამინომჟავის ნარჩენს (ჯაჭვი B). ჯაჭვები დაკავშირებულია ორი დისულფიდური ხიდით. მესამე დისულფიდური ხიდი იქმნება A ჯაჭვში. ინსულინის მოლეკულის მთლიანი მოლეკულური წონა არის დაახლოებით 5700. ინსულინის ამინომჟავების თანმიმდევრობა ითვლება კონსერვატიულად. სახეობების უმეტესობას აქვს ერთი ინსულინის გენი, რომელიც აკოდირებს ერთ პროტეინს. გამონაკლისია ვირთხები და თაგვები (მათ აქვთ ინსულინის ორი გენი), ისინი ქმნიან ორ ინსულინს, რომლებიც განსხვავდებიან B ჯაჭვის ამინომჟავის ორ ნარჩენში.
ინსულინის პირველადი სტრუქტურა სხვადასხვა ბიოლოგიურ სახეობებში, მათ შორის. და სხვადასხვა ძუძუმწოვრებში, გარკვეულწილად განსხვავებულია. ადამიანის ინსულინის სტრუქტურასთან ყველაზე ახლოს არის ღორის ინსულინი, რომელიც განსხვავდება ადამიანის ინსულინისაგან ერთი ამინომჟავით (მას აქვს ალანინის ნარჩენი B ჯაჭვში თრეონინის ამინომჟავის ნარჩენის ნაცვლად). მსხვილფეხა რქოსანი ინსულინი განსხვავდება ადამიანის ინსულინისაგან სამი ამინომჟავის ნარჩენებით.
ისტორიის მინიშნება. 1921 წელს ფრედერიკ ბანტინგმა და ჩარლზ გ ბესტმა, რომლებიც მუშაობდნენ ტორონტოს უნივერსიტეტში ჯონ ჯ. რ. მაკლეოდის ლაბორატორიაში, გამოყოფდნენ პანკრეასის ექსტრაქტს (მოგვიანებით აღმოჩნდა, რომ შეიცავს ამორფულ ინსულინს), რომელიც ამცირებს სისხლში გლუკოზის დონეს ძაღლებში. ექსპერიმენტული დიაბეტი. 1922 წელს პანკრეასის ექსტრაქტი შეიყვანეს პირველ პაციენტს, 14 წლის ლეონარდ ტომპსონს, რომელსაც დიაბეტი ჰქონდა და ამით გადაარჩინა მისი სიცოცხლე. 1923 წელს ჯეიმს ბი. მსხვილფეხა რქოსანი პირუტყვიაქტიური ექსტრაქტები, რომლებიც იძლევა განმეორებად შედეგებს. 1923 წელს ბანტინგს და მაკლეოდს მიენიჭათ ნობელის პრემია ფიზიოლოგიასა და მედიცინაში ინსულინის აღმოჩენისთვის. 1926 წელს J. Abel და V. Du Vigno მიიღეს კრისტალური ინსულინი. 1939 წელს ინსულინი პირველად დაამტკიცა FDA-მ (სურსათის და წამლების ადმინისტრაცია). ფრედერიკ სენგერმა სრულად გაშიფრა ინსულინის ამინომჟავების თანმიმდევრობა (1949-1954 წწ.) 1958 წელს სანჯერს მიენიჭა ჯილდო. ნობელის პრემიაცილების, განსაკუთრებით ინსულინის სტრუქტურის გაშიფვრაზე მუშაობისთვის. 1963 წელს ხელოვნური ინსულინის სინთეზირება მოხდა. პირველი რეკომბინანტული ადამიანის ინსულინი დაამტკიცა FDA-მ 1982 წელს. ულტრა სწრაფი ინსულინის ანალოგი (ინსულინი ლისპრო) დაამტკიცა FDA-მ 1996 წელს.
მოქმედების მექანიზმი.ინსულინის ეფექტის განხორციელებაში წამყვან როლს ასრულებს მისი ურთიერთქმედება ლოკალიზებულ სპეციფიკურ რეცეპტორებთან. პლაზმური მემბრანაუჯრედები და ინსულინ-რეცეპტორული კომპლექსის ფორმირება. ინსულინის რეცეპტორებთან ერთად, ინსულინი შედის უჯრედში, სადაც ის გავლენას ახდენს ფოსფორილირების პროცესებზე. ფიჭური ცილებიდა იწვევს მრავალ უჯრედშიდა რეაქციას.
ძუძუმწოვრებში ინსულინის რეცეპტორები გვხვდება თითქმის ყველა უჯრედზე, როგორც კლასიკურ ინსულინის სამიზნე უჯრედებზე (ჰეპატოციტები, მიოციტები და ლიპოციტები), ასევე სისხლზე, ტვინზე და გონადულ უჯრედებზე. რეცეპტორების რაოდენობა სხვადასხვა უჯრედზე მერყეობს 40-დან (ერითროციტები) 300 ათასამდე (ჰეპატოციტები და ლიპოციტები). ინსულინის რეცეპტორი მუდმივად სინთეზირდება და იშლება, მისი ნახევარგამოყოფის პერიოდი შეადგენს 7-12 საათს.
ინსულინის რეცეპტორი არის დიდი ტრანსმემბრანული გლიკოპროტეინი, რომელიც შედგება ორი 135 kDa α-ქვეგანყოფილებისგან (თითოეული შეიცავს 719 ან 731 ამინომჟავის ნარჩენებს mRNA შერწყმის მიხედვით) და ორი 95 kDa β-ქვექვეგანყოფილებისგან (თითოეული 620 ამინომჟავის ნარჩენები). ქვედანაყოფები ერთმანეთთან არის დაკავშირებული დისულფიდური ბმებით და ქმნიან ჰეტეროტეტრამერულ სტრუქტურას β-α-α-β. ალფა ქვედანაყოფები განლაგებულია უჯრედგარე და შეიცავს ინსულინის დამაკავშირებელ ადგილებს, რომლებიც რეცეპტორის ამომცნობი ნაწილია. ბეტა ქვედანაყოფები ქმნიან ტრანსმემბრანულ დომენს, აქვთ ტიროზინკინაზას აქტივობა და ასრულებენ სიგნალის გადაცემის ფუნქციას. ინსულინის დაკავშირება ინსულინის რეცეპტორის α-სუბერთეულებთან იწვევს β-ქვეგანყოფილებების ტიროზინკინაზას აქტივობის სტიმულირებას მათი ტიროზინის ნარჩენების ავტოფოსფორილირებით, α, β-ჰეტეროდიმერების აგრეგაციას და ჰორმონ-რეცეპტორული კომპლექსების სწრაფ ინტერნალიზებას. გააქტიურებული ინსულინის რეცეპტორი იწვევს ბიოქიმიური რეაქციების კასკადს, მათ შორის. სხვა ცილების ფოსფორილირება უჯრედში. ამ რეაქციებიდან პირველი არის ოთხი ცილის ფოსფორილირება, რომელსაც ეწოდება ინსულინის რეცეპტორების სუბსტრატები, IRS-1, IRS-2, IRS-3 და IRS-4.
ინსულინის ფარმაკოლოგიური ეფექტი.ინსულინი გავლენას ახდენს თითქმის ყველა ორგანოსა და ქსოვილზე. თუმცა, მისი მთავარი სამიზნეა ღვიძლი, კუნთი და ცხიმოვანი ქსოვილი.
ენდოგენური ინსულინი არის ნახშირწყლების მეტაბოლიზმის ყველაზე მნიშვნელოვანი რეგულატორი, ხოლო ეგზოგენური ინსულინი არის შაქრის დამაქვეითებელი სპეციფიკური აგენტი. ინსულინის მოქმედება ნახშირწყლების მეტაბოლიზმზე განპირობებულია იმით, რომ ის აძლიერებს გლუკოზის ტრანსპორტირებას. უჯრედის მემბრანადა მისი გამოყენება ქსოვილების მიერ, ხელს უწყობს გლუკოზის გარდაქმნას გლიკოგენად ღვიძლში. ინსულინი ასევე აფერხებს გლუკოზის ენდოგენურ გამომუშავებას გლიკოგენოლიზის (გლიკოგენის გლუკოზამდე დაშლის) და გლუკონეოგენეზის (გლუკოზის სინთეზი არანახშირწყლების წყაროებიდან, როგორიცაა ამინომჟავები, ცხიმოვანი მჟავები) ინჰიბირებით. ჰიპოგლიკემიური ეფექტის გარდა, ინსულინს აქვს მრავალი სხვა ეფექტი.
ინსულინის მოქმედება ცხიმის მეტაბოლიზმზე ვლინდება ლიპოლიზის ინჰიბირებით, რაც იწვევს სისხლში თავისუფალი ცხიმოვანი მჟავების ნაკადის შემცირებას. ინსულინი ხელს უშლის ორგანიზმში კეტონის სხეულების წარმოქმნას. ინსულინი აძლიერებს ცხიმოვანი მჟავების სინთეზს და მათ შემდგომ ესტერიფიკაციას.
ინსულინი მონაწილეობს ცილების მეტაბოლიზმში: ის ზრდის ამინომჟავების ტრანსპორტირებას უჯრედის მემბრანაში, ასტიმულირებს პეპტიდების სინთეზს, ამცირებს ქსოვილების მიერ ცილის მოხმარებას და აფერხებს ამინომჟავების კეტო მჟავებად გადაქცევას.
ინსულინის მოქმედებას თან ახლავს მრავალი ფერმენტის გააქტიურება ან ინჰიბირება: სტიმულირებულია გლიკოგენის სინთეზა, პირუვატდეჰიდროგენაზა, ჰექსოკინაზა, ინჰიბირებულია ლიპაზები (როგორც ცხიმოვანი ქსოვილის ლიპიდების ჰიდროლიზირება, ასევე ლიპოპროტეინების ლიპაზა, რაც ამცირებს სისხლის შრატის "სიბურდულობას". ცხიმებით მდიდარი საკვების მიღება).
პანკრეასის მიერ ინსულინის ბიოსინთეზისა და სეკრეციის ფიზიოლოგიურ რეგულირებაში მთავარ როლს თამაშობს სისხლში გლუკოზის კონცენტრაცია: მისი შემცველობის მატებასთან ერთად იზრდება ინსულინის სეკრეცია, შემცირებით კი ნელდება. ინსულინის სეკრეციაზე, გლუკოზის გარდა, გავლენას ახდენს ელექტროლიტები (განსაკუთრებით Ca 2+ იონები), ამინომჟავები (მათ შორის ლეიცინი და არგინინი), გლუკაგონი, სომატოსტატინი.
ფარმაკოკინეტიკა.ინსულინის პრეპარატები შეჰყავთ s.c., i.m. ან i.v. არ შეიძლება ინსულინის შეყვანა/შეჩერება. შეყვანილი ინსულინის ტემპერატურა უნდა შეესაბამებოდეს ოთახის ტემპერატურას, რადგან. ცივი ინსულინი უფრო ნელა შეიწოვება. კლინიკურ პრაქტიკაში უწყვეტი ინსულინოთერაპიის ყველაზე ოპტიმალური გზაა კანქვეშა შეყვანა.
აბსორბციის სისრულე და ინსულინის მოქმედების დაწყება დამოკიდებულია ინექციის ადგილზე (ჩვეულებრივ, ინსულინი შეჰყავთ მუცელში, თეძოებში, დუნდულოებში, მკლავებში), დოზაზე (შეყვანილი ინსულინის მოცულობა), ინსულინის კონცენტრაცია პრეპარატში და ა.შ. .
ინექციის ადგილიდან სისხლში ინსულინის შეწოვის სიჩქარე დამოკიდებულია უამრავ ფაქტორზე - ინსულინის ტიპი, ინექციის ადგილი, ადგილობრივი სისხლის ნაკადის სიჩქარე, ადგილობრივი კუნთების აქტივობა, ინექციური ინსულინის რაოდენობა (რეკომენდებულია შეიყვანოთ პრეპარატის არაუმეტეს 12-16 სე ერთ ადგილას). ინსულინი სისხლში უფრო სწრაფად შედის მუცლის წინა კედლის კანქვეშა ქსოვილიდან, უფრო ნელა მხრის მიდამოდან, ბარძაყის წინა ნაწილიდან და კიდევ უფრო ნელა. კანქვეშა რეგიონიდა დუნდულოები. ეს განპირობებულია ამ უბნების კანქვეშა ცხიმოვანი ქსოვილის ვასკულარიზაციის ხარისხით. ინსულინის მოქმედების პროფილი ექვემდებარება მნიშვნელოვან რყევებს ორივეში სხვადასხვა ხალხიდა იმავე ადამიანში.
სისხლში ინსულინი აკავშირებს ალფა და ბეტა გლობულინებს, ჩვეულებრივ 5-25%, მაგრამ შეკავშირება შეიძლება გაიზარდოს მკურნალობის დროს შრატში ანტისხეულების გამოჩენის გამო (ეგზოგენური ინსულინის ანტისხეულების გამომუშავება იწვევს ინსულინის წინააღმდეგობას; ინსულინის წინააღმდეგობა იშვიათად ხდება). T 1/2 სისხლიდან 10 წუთზე ნაკლებია. უმეტესობაინსულინი, რომელიც შედის სისხლში, განიცდის პროტეოლიზურ დაშლას ღვიძლში და თირკმელებში. ორგანიზმიდან სწრაფად გამოიყოფა თირკმელებით (60%) და ღვიძლით (40%); 1,5%-ზე ნაკლები გამოიყოფა შარდით უცვლელი სახით.
ამჟამად გამოყენებული ინსულინის პრეპარატები განსხვავდება მრავალი გზით, მათ შორის. წარმოშობის წყაროს, მოქმედების ხანგრძლივობის, ხსნარის pH (მჟავე და ნეიტრალური), კონსერვანტების (ფენოლი, კრეზოლი, ფენოლ-კრეზოლი, მეთილპარაბენი) არსებობა, ინსულინის კონცენტრაცია - 40, 80, 100, 200, 500 სე. / მლ.
კლასიფიკაცია.ინსულინები ჩვეულებრივ კლასიფიცირდება წარმოშობის (მსხვილფეხა რქოსანი, ღორის, ადამიანის და ადამიანის ინსულინის ანალოგები) და მოქმედების ხანგრძლივობის მიხედვით.
წარმოების წყაროებიდან გამომდინარე, არსებობს ცხოველური წარმოშობის ინსულინები (ძირითადად ღორის ინსულინის პრეპარატები), ნახევრად სინთეზური ადამიანის ინსულინის პრეპარატები (მიღებული ღორის ინსულინიდან ფერმენტული ტრანსფორმაციის გზით), გენეტიკურად ინჟინერიული ადამიანის ინსულინის პრეპარატები (დნმ-რეკომბინანტი, მიღებული გენეტიკური ინჟინერიით). ).
ამისთვის სამედიცინო გამოყენებაინსულინი ადრე მიიღება ძირითადად მსხვილფეხა რქოსანი ჯირკვლისგან, შემდეგ ღორის პანკრეასისგან, იმის გათვალისწინებით, რომ ღორის ინსულინი უფრო ახლოს არის ადამიანის ინსულინთან. ვინაიდან მსხვილფეხა რქოსანი ინსულინი, რომელიც განსხვავდება ადამიანის ინსულინისაგან სამი ამინომჟავით, ხშირად იწვევს ალერგიული რეაქციები, დღეს პრაქტიკულად არ გამოიყენება. ღორის ინსულინი, რომელიც ადამიანის ინსულინისაგან განსხვავდება ერთი ამინომჟავით, ნაკლებად იწვევს ალერგიულ რეაქციებს. მინარევები (პროინსულინი, გლუკაგონი, სომატოსტატინი, ცილები, პოლიპეპტიდები), რამაც შეიძლება გამოიწვიოს სხვადასხვა არასასურველი რეაქციები. თანამედროვე ტექნოლოგიებისაშუალებას იძლევა მიიღოთ გასუფთავებული (მონოპიური - ქრომატოგრაფიულად გაწმენდილი ინსულინის "პიკის" გამოთავისუფლებით), მაღალგანწმენდილი (მონოკომპონენტური) და კრისტალიზებული ინსულინის პრეპარატები. ცხოველური წარმოშობის ინსულინის პრეპარატებიდან უპირატესობა ენიჭება ღორის პანკრეასისგან მიღებულ მონოპიკ ინსულინს. გენეტიკურად შემუშავებული ინსულინი სრულად შეესაბამება ადამიანის ინსულინის ამინომჟავის შემადგენლობას.
ინსულინის აქტივობა განისაზღვრება ბიოლოგიური მეთოდით (ბოცვრებში სისხლში გლუკოზის შემცირების უნარის მიხედვით) ან ფიზიკოქიმიური მეთოდით (ქაღალდზე ელექტროფორეზით ან ქაღალდზე ქრომატოგრაფიით). მოქმედების ერთი ერთეულისთვის, ან საერთაშორისო ერთეულისთვის, მიიღეთ 0.04082 მგ კრისტალური ინსულინის აქტივობა. ადამიანის პანკრეასი შეიცავს 8 მგ-მდე ინსულინს (დაახლოებით 200 სე).
ინსულინის პრეპარატები მოქმედების ხანგრძლივობის მიხედვით იყოფა მოკლე და ულტრამოკლე მოქმედების პრეპარატებად - ინსულინის ნორმალური ფიზიოლოგიური სეკრეციის იმიტაცია პანკრეასის მიერ სტიმულაციის საპასუხოდ, საშუალო ხანგრძლივობის და ხანგრძლივი მოქმედების პრეპარატები - ინსულინის ბაზალური (ფონური) სეკრეციის იმიტაცია. , ასევე კომბინირებული პრეპარატები (ორივე მოქმედების შერწყმა) .
გამოირჩევა შემდეგი ჯგუფები:
(ჰიპოგლიკემიური ეფექტი ვითარდება ს/კ ინექციიდან 10-20 წუთის შემდეგ, მოქმედების პიკი მიიღწევა საშუალოდ 1-3 საათის შემდეგ, მოქმედების ხანგრძლივობაა 3-5 საათი):
ინსულინი ლისპრო (ჰუმალოგი);
ინსულინი ასპარტი (NovoRapid Penfill, NovoRapid FlexPen);
ინსულინი გლულიზინი (Apidra).
მოკლე მოქმედების ინსულინები(მოქმედების დაწყება ჩვეულებრივ 30-60 წუთის შემდეგ; მაქსიმალური მოქმედება 2-4 საათის შემდეგ; მოქმედების ხანგრძლივობა 6-8 საათამდე):
ხსნადი ინსულინი [ადამიანის გენეტიკური ინჟინერიით] (Actrapid HM, Gensulin R, Rinsulin R, Humulin Regular);
ხსნადი ინსულინი [ადამიანის ნახევრად სინთეზური] (Biogulin R, Humodar R);
ხსნადი ინსულინი [ღორის მონოკომპონენტი] (Actrapid MS, Monodar, Monosuinsulin MK).
ხანგრძლივი მოქმედების ინსულინის პრეპარატები- მოიცავს შუალედური და ხანგრძლივი მოქმედების პრეპარატებს.
(დაწყება 1,5-2 საათის შემდეგ; პიკი 3-12 საათის შემდეგ; ხანგრძლივობა 8-12 საათი):
ინსულინი იზოფანი [ადამიანის გენეტიკური ინჟინერიით] (ბიოსულინი N, განსულინი N, გენსულინი N, Insuman Basal GT, Insuran NPH, Protafan NM, Rinsulin NPH, Humulin NPH);
ინსულინის იზოფანი [ადამიანის ნახევრად სინთეზური] (Biogulin N, Humodar B);
ინსულინის იზოფანი [ღორის მონოკომპონენტი] (Monodar B, Protafan MS);
კომპოზიტური ინსულინ-თუთიის სუსპენზია (Monotard MS).
ხანგრძლივი მოქმედების ინსულინები(დაწყება 4-8 საათის შემდეგ; პიკი 8-18 საათის შემდეგ; საერთო ხანგრძლივობა 20-30 საათი):
ინსულინი გლარგინი (ლანტუსი);
ინსულინის დეტემირი (Levemir Penfill, Levemir FlexPen).
ინსულინის კომბინირებული პრეპარატები(ორფაზიანი პრეპარატები) (ჰიპოგლიკემიური ეფექტი იწყება ს/კ ინექციიდან 30 წუთის შემდეგ, მაქსიმუმს აღწევს 2-8 საათის შემდეგ და გრძელდება 18-20 საათამდე):
ორფაზიანი ინსულინი [ადამიანის ნახევრად სინთეზური] (Biogulin 70/30, Humodar K25);
ორფაზიანი ინსულინი [ადამიანის გენეტიკური ინჟინერიით] (Gansulin 30R, Gensulin M 30, Insuman Comb 25 GT, Mixtard 30 NM, Humulin M3);
ორფაზიანი ინსულინის ასპარტი (NovoMix 30 Penfill, NovoMix 30 FlexPen).
ულტრამოკლე მოქმედების ინსულინებიადამიანის ინსულინის ანალოგები. ცნობილია, რომ ენდოგენური ინსულინი პანკრეასის β-უჯრედებში, ისევე როგორც ჰორმონის მოლეკულები ხანმოკლე მოქმედების ინსულინის წარმოებულ ხსნარებში, პოლიმერიზებულია და წარმოადგენს ჰექსამერებს. ს/კ მიღებისას ჰექსამერიული ფორმები ნელა შეიწოვება და სისხლში ჰორმონის კონცენტრაციის პიკი, ისევე როგორც ჯანმრთელ ადამიანში ჭამის შემდეგ, ვერ იქმნება. პირველი მოკლე მოქმედების ინსულინის ანალოგი, რომელიც შეიწოვება კანქვეშა ქსოვილიდან 3-ჯერ უფრო სწრაფად, ვიდრე ადამიანის ინსულინი, იყო ინსულინი ლისპრო. ინსულინი ლისპრო არის ადამიანის ინსულინის წარმოებული, რომელიც მიიღება ინსულინის მოლეკულაში ორი ამინომჟავის ნარჩენების გადანაწილებით (ლიზინი და პროლინი B ჯაჭვის 28 და 29 პოზიციებზე). ინსულინის მოლეკულის მოდიფიკაცია არღვევს ჰექსამერების წარმოქმნას და უზრუნველყოფს პრეპარატის სწრაფ შეღწევას სისხლში. კანქვეშა შეყვანის შემდეგ თითქმის დაუყოვნებლივ, ინსულინის ლისპრო მოლეკულები ჰექსამერების სახით სწრაფად იშლება მონომერებად ქსოვილებში და შედის სისხლში. ინსულინის კიდევ ერთი ანალოგი, ინსულინის ასპარტი, შეიქმნა პროლინის B28 პოზიციაზე უარყოფითად დამუხტული ასპარტინის მჟავით ჩანაცვლებით. ინსულინის ლისპროს მსგავსად, კანქვეშა შეყვანის შემდეგ, ის ასევე სწრაფად იშლება მონომერებად. ინსულინ გლულიზინში, ადამიანის ინსულინის ასპარაგინის ამინომჟავის ჩანაცვლება B3 პოზიციაზე ლიზინით და ლიზინი B29 პოზიციაზე გლუტამინის მჟავით, ასევე ხელს უწყობს სწრაფ შეწოვას. სწრაფი მოქმედების ინსულინის ანალოგები შეიძლება დაინიშნოს უშუალოდ ჭამის წინ ან ჭამის შემდეგ.
მოკლე მოქმედების ინსულინები(ასევე უწოდებენ ხსნადს) არის ბუფერული ხსნარები ნეიტრალური pH მნიშვნელობებით (6.6-8.0). ისინი განკუთვნილია კანქვეშა, ნაკლებად ხშირად - ინტრამუსკულარული ინექცია. საჭიროების შემთხვევაში, ისინი ასევე შეჰყავთ ინტრავენურად. მათ აქვთ სწრაფი და შედარებით მოკლე ჰიპოგლიკემიური ეფექტი. კანქვეშა ინექციის შემდეგ ეფექტი ვლინდება 15-20 წუთის შემდეგ, მაქსიმუმს აღწევს 2 საათის შემდეგ; მოქმედების საერთო ხანგრძლივობაა დაახლოებით 6 საათი, ისინი გამოიყენება ძირითადად საავადმყოფოში პაციენტისთვის საჭირო ინსულინის დოზის დადგენისას და ასევე, როცა საჭიროა სწრაფი (გადაუდებელი) ეფექტი - დიაბეტური კომისა და პრეკომის დროს. ინტრავენური შეყვანისას, T 1/2 არის 5 წუთი, ამიტომ დიაბეტური კეტოაციდოტური კომის დროს ინსულინი შეჰყავთ ინტრავენურად. ხანმოკლე მოქმედების ინსულინის პრეპარატები ასევე გამოიყენება როგორც ანაბოლური საშუალება და ინიშნება, როგორც წესი, მცირე დოზებით (4-8 სე 1-2-ჯერ დღეში).
შუალედური მოქმედების ინსულინებინაკლებად ხსნადი, უფრო ნელა შეიწოვება კანქვეშა ქსოვილიდან, რაც იწვევს ხანგრძლივ ეფექტს. ამ პრეპარატების გრძელვადიანი ეფექტი მიიღწევა სპეციალური პროლონგატორის - პროტამინის (იზოფანი, პროტაფანი, ბაზალური) ან თუთიის არსებობით. ინსულინ-თუთიის კომპოზიტური სუსპენზიის შემცველ პრეპარატებში ინსულინის შეწოვის შენელება განპირობებულია თუთიის კრისტალების არსებობით. NPH-ინსულინი (Hagedorn ნეიტრალური პროტამინი, ან იზოფანი) არის სუსპენზია, რომელიც შედგება ინსულინისა და პროტამინისგან (პროტამინი არის თევზის რძისგან გამოყოფილი ცილა) სტექიომეტრიული თანაფარდობით.
ხანგრძლივი მოქმედების ინსულინებისთვისინსულინის გლარგინი, ადამიანის ინსულინის ანალოგი, რომელიც მიღებულია დნმ-ის რეკომბინანტული ტექნოლოგიით, არის პირველი ინსულინის პრეპარატი, რომელსაც არ აქვს გამოხატული მოქმედების პიკი. ინსულინის გლარგინი წარმოიქმნება ინსულინის მოლეკულაში ორი მოდიფიკაციით: A ჯაჭვის 21-ე პოზიციის (ასპარაგინი) გლიცინით ჩანაცვლებით და B ჯაჭვის C-ბოლოში არგინინის ორი ნარჩენის დამატებით. პრეპარატი არის გამჭვირვალე ხსნარი 4 pH-ით. მჟავე pH ასტაბილურებს ინსულინის ჰექსამერებს და უზრუნველყოფს პრეპარატის ხანგრძლივ და პროგნოზირებად შეწოვას კანქვეშა ქსოვილიდან. თუმცა, მჟავე pH-ის გამო, ინსულინი გლარგინი არ შეიძლება გაერთიანდეს ხანმოკლე მოქმედების ინსულინებთან, რომლებსაც აქვთ ნეიტრალური pH. ინსულინის გლარგინის ერთჯერადი დოზა უზრუნველყოფს გლიკემიის 24-საათიან პიკს თავისუფალ კონტროლს. ინსულინის პრეპარატების უმეტესობას აქვს ე.წ. "პიკური" მოქმედება, აღინიშნება, როდესაც სისხლში ინსულინის კონცენტრაცია აღწევს მაქსიმუმს. ინსულინ გლარგინს არ აქვს გამოხატული პიკი, რადგან ის გამოიყოფა სისხლში შედარებით მუდმივი სიჩქარით.
ხანგრძლივი მოქმედების ინსულინის პრეპარატები ხელმისაწვდომია სხვადასხვა ფორმით დოზირების ფორმებირომლებსაც აქვთ ჰიპოგლიკემიური ეფექტი განსხვავებული ხანგრძლივობა(10-დან 36 საათამდე). ხანგრძლივი ეფექტი საშუალებას გაძლევთ შეამციროთ ყოველდღიური ინექციების რაოდენობა. ისინი, როგორც წესი, იწარმოება სუსპენზიების სახით, შეყვანილი მხოლოდ კანქვეშ ან ინტრამუსკულარულად. დიაბეტური კომისა და პრეკომატოზური მდგომარეობის დროს არ გამოიყენება ხანგრძლივი პრეპარატები.
ინსულინის კომბინირებული პრეპარატებიარის სუსპენზია, რომელიც შედგება ნეიტრალური ხსნადი ხანმოკლე მოქმედების ინსულინისა და ინსულინ-იზოფანისგან (საშუალო-გრძელი მოქმედების) გარკვეული თანაფარდობით. მოქმედების სხვადასხვა ხანგრძლივობის ინსულინების ეს კომბინაცია ერთ პრეპარატში საშუალებას აძლევს პაციენტს გადაარჩინოს პაციენტი ორი ინექციისგან, როდესაც პრეპარატები ცალკე გამოიყენება.
ჩვენებები.ინსულინის გამოყენების ძირითადი ჩვენებაა ტიპი 1 შაქრიანი დიაბეტი, თუმცა, გარკვეულ პირობებში, ინიშნება აგრეთვე ტიპი 2 დიაბეტის დროს, მ.შ. ორალური ჰიპოგლიკემიური აგენტების მიმართ რეზისტენტობით, მძიმე თანმხლები დაავადებები, ოპერაციისთვის მომზადებისას, დიაბეტური კომა, შაქრიანი დიაბეტი ორსულებში. ხანმოკლე მოქმედების ინსულინები გამოიყენება არა მხოლოდ შაქრიანი დიაბეტის დროს, არამედ ზოგიერთი სხვა დაავადების დროსაც. პათოლოგიური პროცესებიმაგალითად, ზოგადი ამოწურვით (როგორც ანაბოლური აგენტი), ფურუნკულოზი, თირეოტოქსიკოზი, კუჭის დაავადებები (ატონია, გასტროპტოზი), ქრონიკული ჰეპატიტი, საწყისი ფორმებიღვიძლის ციროზი, ასევე ზოგიერთი ფსიქიკური დაავადება(ინსულინის დიდი დოზების შეყვანა - ე.წ. ჰიპოგლიკემიური კომა); ის ზოგჯერ გამოიყენება როგორც "პოლარიზებული" ხსნარების კომპონენტი, რომელიც გამოიყენება გულის მწვავე უკმარისობის სამკურნალოდ.
ინსულინი არის ძირითადი სპეციფიკური თერაპია შაქრიანი დიაბეტი. შაქრიანი დიაბეტის მკურნალობა ხორციელდება სპეციალურად შემუშავებული სქემების მიხედვით მოქმედების სხვადასხვა ხანგრძლივობის ინსულინის პრეპარატების გამოყენებით. პრეპარატის არჩევანი დამოკიდებულია დაავადების მიმდინარეობის სიმძიმესა და მახასიათებლებზე, პაციენტის ზოგად მდგომარეობაზე და პრეპარატის ჰიპოგლიკემიური ეფექტის დაწყების სიჩქარეზე და ხანგრძლივობაზე.
ყველა ინსულინის პრეპარატი გამოიყენება შეზღუდული დიეტური რეჟიმის სავალდებულო დაცვით. ენერგეტიკული ღირებულებასაკვები (1700-დან 3000 კკალ-მდე).
ინსულინის დოზის განსაზღვრისას ისინი ხელმძღვანელობენ გლიკემიის დონით უზმოზე და დღის განმავლობაში, ასევე გლიკოზურიის დონით დღის განმავლობაში. დოზის საბოლოო შერჩევა ხორციელდება ჰიპერგლიკემიის, გლუკოზურიის, ასევე პაციენტის ზოგადი მდგომარეობის კონტროლის ქვეშ.
უკუჩვენებები.ინსულინი უკუნაჩვენებია ჰიპოგლიკემიის (მაგალითად, ინსულინომა) დაავადებებში და მდგომარეობებში. მწვავე დაავადებებიღვიძლი, პანკრეასი, თირკმელები, კუჭის წყლული და თორმეტგოჯა ნაწლავიგულის დეკომპენსირებული დეფექტები, მწვავე კორონარული უკმარისობა და სხვა დაავადებები.
განაცხადი ორსულობის დროს.მთავარი სამედიცინო მეთოდიორსულობის დროს დიაბეტის მკურნალობა არის ინსულინოთერაპია, რომელიც ტარდება მჭიდრო მეთვალყურეობის ქვეშ. ტიპი 1 შაქრიანი დიაბეტის დროს ინსულინით მკურნალობა გრძელდება. ტიპი 2 დიაბეტის დროს უქმდება პერორალური ჰიპოგლიკემიური საშუალებები და ტარდება დიეტოთერაპია.
გესტაციური შაქრიანი დიაბეტი (შაქრიანი დიაბეტი ორსულობის დროს) არის ნახშირწყლების მეტაბოლიზმის დარღვევა, რომელიც პირველად ვლინდება ორსულობის დროს. გესტაციური შაქრიანი დიაბეტი ასოცირდება პერინატალური სიკვდილიანობის გაზრდილ რისკთან, თანდაყოლილი მანკების სიხშირესთან და დიაბეტის პროგრესირების რისკთან დაბადებიდან 5-10 წლის შემდეგ. გესტაციური დიაბეტის მკურნალობა იწყება დიეტის თერაპიით. დიეტოთერაპიის წარუმატებლობის შემთხვევაში გამოიყენება ინსულინი.
ადრე არსებული ან გესტაციური შაქრიანი დიაბეტის მქონე პაციენტებისთვის მნიშვნელოვანია ორსულობის განმავლობაში მეტაბოლური პროცესების ადექვატური რეგულირების შენარჩუნება. ინსულინის საჭიროება შეიძლება შემცირდეს ორსულობის პირველ ტრიმესტრში და გაიზარდოს II-III ტრიმესტრებში. მშობიარობის დროს და მშობიარობის შემდეგ, ინსულინის საჭიროება შეიძლება მკვეთრად შემცირდეს (ჰიპოგლიკემიის განვითარების რისკი იზრდება). ამ პირობებში აუცილებელია სისხლში გლუკოზის დონის ფრთხილად მონიტორინგი.
ინსულინი არ კვეთს პლაცენტურ ბარიერს. თუმცა, დედის IgG ანტისხეულები ინსულინის მიმართ გადის პლაცენტაში და, სავარაუდოდ, იწვევენ ჰიპერგლიკემიას ნაყოფში მისი გამოყოფილი ინსულინის ნეიტრალიზებით. მეორე მხრივ, ინსულინ-ანტისხეულების კომპლექსების არასასურველმა დისოციაციამ შეიძლება გამოიწვიოს ჰიპერინსულინემია და ჰიპოგლიკემია ნაყოფში ან ახალშობილში. ნაჩვენებია, რომ მსხვილფეხა რქოსანი/ღორის ინსულინის პრეპარატებიდან მონოკომპონენტურ პრეპარატებზე გადასვლას თან ახლავს ანტისხეულების ტიტრის შემცირება. ამასთან დაკავშირებით, ორსულობის დროს რეკომენდებულია მხოლოდ ადამიანის ინსულინის პრეპარატების გამოყენება.
ორსულობის დროს ინსულინის ანალოგები (ისევე როგორც სხვა ახლახან შემუშავებული აგენტები) სიფრთხილით გამოიყენება, თუმცა არ არსებობს სანდო მონაცემები გვერდითი ეფექტების შესახებ. FDA-ს (Food and Drug Administration) საყოველთაოდ მიღებული რეკომენდაციების შესაბამისად, რომლებიც განსაზღვრავენ ორსულობის დროს წამლების გამოყენების შესაძლებლობას, ნაყოფზე ზემოქმედების ინსულინის პრეპარატები მიეკუთვნება B კატეგორიას (ცხოველებში რეპროდუქციის შესწავლამ არ გამოავლინა ნაყოფზე არასასურველი ზეგავლენა და ორსულ ქალებზე ადექვატური და მკაცრად კონტროლირებადი კვლევები არ ჩატარებულა), ან C კატეგორია (ცხოველთა რეპროდუქციის კვლევებმა აჩვენა გვერდითი ეფექტები ნაყოფზე და ადექვატური და კარგად კონტროლირებადი კვლევები ორსულ ქალებში არ ყოფილა ჩატარდა, მაგრამ ორსულ ქალებში წამლების გამოყენებასთან დაკავშირებული პოტენციური სარგებელი შეიძლება გაამართლოს მისი გამოყენება, მიუხედავად შესაძლო რისკისა). მაგალითად, ინსულინი ლისპრო მიეკუთვნება B კლასს, ხოლო ინსულინი ასპარტი და ინსულინი გლარგინი მიეკუთვნება C კლასს.
ინსულინოთერაპიის გართულებები. ჰიპოგლიკემია.ძალიან მაღალი დოზების შეყვანამ, ისევე როგორც ნახშირწყლების ნაკლებობამ საკვებთან ერთად, შეიძლება გამოიწვიოს არასასურველი ჰიპოგლიკემიური მდგომარეობა, შეიძლება განვითარდეს ჰიპოგლიკემიური კომა ცნობიერების დაკარგვით, კრუნჩხვები და გულის დეპრესია. ჰიპოგლიკემია ასევე შეიძლება განვითარდეს დამატებითი ფაქტორების მოქმედების გამო, რომლებიც ზრდის ინსულინის მგრძნობელობას (მაგ., თირკმელზედა ჯირკვლის უკმარისობა, ჰიპოპიტუიტარიზმი) ან ზრდის ქსოვილების მიერ გლუკოზის შეწოვას (ვარჯიში).
რომ ადრეული სიმპტომებიჰიპოგლიკემია, რომელიც დიდწილად ასოცირდება სიმპათიკური ნერვული სისტემის გააქტიურებასთან (ადრენერგული სიმპტომები) მოიცავს ტაქიკარდიას, ცივ ოფლს, კანკალს, პარასიმპათიკური სისტემის გააქტიურებასთან ერთად - ძლიერი შიმშილი, გულისრევა და ჩხვლეტის შეგრძნება ტუჩებსა და ენაში. ჰიპოგლიკემიის პირველი ნიშნების დროს საჭიროა გადაუდებელი ზომები: პაციენტმა უნდა დალიოს ტკბილი ჩაი ან მიირთვას რამდენიმე ნაჭერი შაქარი. ჰიპოგლიკემიური კომის დროს ვენაში შეჰყავთ 40%-იანი გლუკოზის ხსნარი 20-40 მლ ან მეტი რაოდენობით, სანამ პაციენტი არ გაიღვიძებს კომიდან (ჩვეულებრივ, არაუმეტეს 100 მლ). ჰიპოგლიკემია ასევე შეიძლება შემსუბუქდეს გლუკაგონის ინტრამუსკულური ან კანქვეშა შეყვანით.
წონის მომატებაინსულინოთერაპიასთან ასოცირდება გლუკოზურიის ელიმინაცია, საკვების რეალური კალორიული შემცველობის მატება, მადის მომატება და ლიპოგენეზის სტიმულირება ინსულინის მოქმედებით. ექვემდებარება პრინციპებს რაციონალური კვებაეს გვერდითი მოვლენებითავიდან აცილება შეიძლება.
თანამედროვე მაღალგანწმენდილი ჰორმონის პრეპარატების (განსაკუთრებით გენეტიკური ინჟინერიით ადამიანის ინსულინის პრეპარატების) გამოყენება შედარებით იშვიათად იწვევს განვითარებას ინსულინის წინააღმდეგობადა ფენომენები ალერგიებითუმცა, ასეთი შემთხვევები არ არის გამორიცხული. მწვავე ალერგიული რეაქციის განვითარება მოითხოვს დაუყოვნებლივ დესენსიბილიზაციის თერაპიას და წამლის ჩანაცვლებას. თუ რეაქცია განვითარდება მსხვილფეხა რქოსანი/ღორის ინსულინის პრეპარატებზე, ისინი უნდა შეიცვალოს ადამიანის ინსულინის პრეპარატებით. ადგილობრივი და სისტემური რეაქციები (ქავილი, ადგილობრივი ან სისტემური გამონაყარი, კანქვეშა კვანძების წარმოქმნა ინექციის ადგილზე) დაკავშირებულია ინსულინის არასაკმარის გაწმენდასთან მინარევებისაგან ან მსხვილფეხა რქოსანი ან ღორის ინსულინის გამოყენებასთან, რომელიც განსხვავდება ამინომჟავების თანმიმდევრობით ადამიანის ინსულინისაგან.
ყველაზე გავრცელებული ალერგიული რეაქციებია კანის რეაქციები, რომლებიც გამოწვეულია IgE ანტისხეულებით. იშვიათად, შეინიშნება სისტემური ალერგიული რეაქციები, ასევე ინსულინის წინააღმდეგობა, რომელიც შუამავლობს IgG ანტისხეულებს.
მხედველობის დარღვევა.თვალის გარდამავალი რეფრაქციული დარღვევები ჩნდება ინსულინოთერაპიის დასაწყისში და თავისთავად ქრება 2-3 კვირის შემდეგ.
შეშუპება.თერაპიის პირველ კვირებში ორგანიზმში სითხის შეკავების გამო ხდება ფეხების გარდამავალი შეშუპებაც, ე.წ. ინსულინის შეშუპება.
ადგილობრივი რეაქციები მოიცავს ლიპოდისტროფიაგანმეორებითი ინექციების ადგილზე (იშვიათი გართულება). არსებობს ლიპოატროფია (კანქვეშა ცხიმოვანი დეპოზიტების გაქრობა) და ლიპოჰიპერტროფია (კანქვეშა ცხიმოვანი დეპოზიტების გაზრდა). ეს ორი სახელმწიფო განსხვავებული ხასიათისაა. ლიპოატროფია, იმუნოლოგიური რეაქცია, რომელიც ძირითადად გამოწვეულია ცუდად გაწმენდილი ცხოველური წარმოშობის ინსულინის პრეპარატების შეყვანით, ამჟამად პრაქტიკულად არ არსებობს. ლიპოჰიპერტროფია ასევე ვითარდება მაღალი გაწმენდილი ადამიანის ინსულინის პრეპარატების გამოყენებისას და შეიძლება მოხდეს გამოყენების ტექნიკის დარღვევის შემთხვევაში (ცივი პრეპარატი, ალკოჰოლის კანქვეშ მოხვედრა), ასევე ანაბოლური გამო. ადგილობრივი მოქმედებათავად პრეპარატი. ლიპოჰიპერტროფია ქმნის კოსმეტიკური დეფექტირაც პრობლემას წარმოადგენს პაციენტებისთვის. გარდა ამისა, ამ დეფექტის გამო, დარღვეულია პრეპარატის შეწოვა. ლიპოჰიპერტროფიის განვითარების თავიდან ასაცილებლად რეკომენდირებულია მუდმივად შეცვალოთ ინექციის ადგილები იმავე ზონაში, დატოვოთ მინიმუმ 1 სმ მანძილი ორ პუნქციას შორის.
შეიძლება იყოს ადგილობრივი რეაქციები, როგორიცაა ტკივილი ინექციის ადგილზე.
ურთიერთქმედება.ინსულინის პრეპარატები შეიძლება გაერთიანდეს ერთმანეთთან. ბევრმა წამალმა შეიძლება გამოიწვიოს ჰიპო- ან ჰიპერგლიკემია, ან შეცვალოს დიაბეტით დაავადებული პაციენტის რეაქცია მკურნალობაზე. აუცილებელია გავითვალისწინოთ შესაძლო ურთიერთქმედება ინსულინის ერთდროულ გამოყენებასთან ერთად წამლები. ალფა-ბლოკატორები და ბეტა-აგონისტები აძლიერებენ ენდოგენური ინსულინის სეკრეციას და აძლიერებენ პრეპარატის მოქმედებას. ინსულინის ჰიპოგლიკემიურ ეფექტს აძლიერებს პერორალური ჰიპოგლიკემიური საშუალებები, სალიცილატები, MAO ინჰიბიტორები (მათ შორის ფურაზოლიდონი, პროკარბაზინი, სელეგილინი), აგფ ინჰიბიტორები, ბრომოკრიპტინი, ოქტრეოტიდი, სულფონამიდები, ანაბოლური სტეროიდები (განსაკუთრებით ოქსანდროგენაზას ინჰიბიტორები) და გაზრდის ქსოვილის წინააღმდეგობას გლუკაგონის მიმართ, რაც იწვევს ჰიპოგლიკემიას, განსაკუთრებით ინსულინის რეზისტენტობის შემთხვევაში; შესაძლოა საჭირო გახდეს ინსულინის დოზის შემცირება), სომატოსტატინის ანალოგები, გუანეთიდინი, დიზოპირამიდი, კლოფიბრატი, კეტოკონაზოლი, ლითიუმის პრეპარატები, მებენდაზოლი, პენტამიდინი, პირიდოქსინი, პროფენოქსინი. ფლუოქსეტინი, თეოფილინი, ფენფლურამინი, ლითიუმის პრეპარატები, კალციუმის პრეპარატები, ტეტრაციკლინები. ქლოროქინი, ქინიდინი, ქინინი ამცირებენ ინსულინის დეგრადაციას და შეიძლება გაზარდონ ინსულინის კონცენტრაცია სისხლში და გაზარდონ ჰიპოგლიკემიის რისკი.
კარბოანჰიდრაზას ინჰიბიტორები (განსაკუთრებით აცეტაზოლამიდი), პანკრეასის β-უჯრედების სტიმულირებით, ხელს უწყობენ ინსულინის გამოყოფას და ზრდის რეცეპტორების და ქსოვილების მგრძნობელობას ინსულინის მიმართ; მიუხედავად იმისა, რომ ამ პრეპარატების ინსულინთან ერთდროულმა გამოყენებამ შეიძლება გაზარდოს ჰიპოგლიკემიური ეფექტი, ეფექტი შეიძლება იყოს არაპროგნოზირებადი.
რამდენიმე წამალი იწვევს ჰიპერგლიკემიას ჯანსაღი ადამიანებიდა ამწვავებს დაავადების მიმდინარეობას დიაბეტიან პაციენტებში. ინსულინის ჰიპოგლიკემიურ ეფექტს ასუსტებს: ანტირეტროვირუსული საშუალებები, ასპარაგინაზა, პერორალური ჰორმონალური კონტრაცეპტივებიგლუკოკორტიკოიდები, დიურეზულები (თიაზიდი, ეტაკრინის მჟავა), ჰეპარინი, H2-რეცეპტორების ანტაგონისტები, სულფინპირაზონი, ტრიციკლური ანტიდეპრესანტები, დობუტამინი, იზონიაზიდი, კალციტონინი, ნიაცინი, სიმპათომიმეტიკა, დანაზოლი, კლონიდინი, სომატოიტროპინი, CCB, თირეოიდინი ფენოთიაზინის წარმოებულები, ნიკოტინი, ეთანოლი.
გლუკოკორტიკოიდები და ეპინეფრინი მოქმედებენ პერიფერიულ ქსოვილებზე, რაც საპირისპიროა ინსულინის ეფექტისგან. ამგვარად, სისტემური გლუკოკორტიკოიდების ხანგრძლივმა გამოყენებამ შეიძლება გამოიწვიოს ჰიპერგლიკემია, შაქრიანი დიაბეტის ჩათვლით (შაქრიანი სტეროიდები), რაც შეიძლება მოხდეს პაციენტების დაახლოებით 14%-ში, რომლებიც იღებენ სისტემურ კორტიკოსტეროიდებს რამდენიმე კვირის განმავლობაში ან ადგილობრივი კორტიკოსტეროიდების გახანგრძლივებული გამოყენებისას. ზოგიერთი პრეპარატი აფერხებს ინსულინის სეკრეციას უშუალოდ (ფენიტოინი, კლონიდინი, დილთიაზემი) ან კალიუმის მარაგის შემცირებით (დიურეზულები). ფარისებრი ჯირკვლის ჰორმონები აჩქარებენ ინსულინის მეტაბოლიზმს.
ყველაზე მნიშვნელოვანი და ხშირად მოქმედებს ინსულინის ბეტა-ბლოკატორების, პერორალური ჰიპოგლიკემიური საშუალებების, გლუკოკორტიკოიდების, ეთანოლის, სალიცილატების მოქმედებაზე.
ეთანოლი აფერხებს გლუკონეოგენეზს ღვიძლში. ეს ეფექტი ყველა ადამიანში შეინიშნება. ამასთან დაკავშირებით, გასათვალისწინებელია, რომ ალკოჰოლური სასმელების ბოროტად გამოყენებამ ინსულინოთერაპიის ფონზე შეიძლება გამოიწვიოს მძიმე ჰიპოგლიკემიური მდგომარეობის განვითარება. საკვებთან ერთად მიღებული მცირე რაოდენობით ალკოჰოლი, როგორც წესი, არ იწვევს პრობლემებს.
ბეტა-ბლოკატორებს შეუძლიათ დათრგუნონ ინსულინის სეკრეცია, შეცვალონ ნახშირწყლების მეტაბოლიზმი და გაზარდონ პერიფერიული ინსულინის წინააღმდეგობა, რაც იწვევს ჰიპერგლიკემიას. თუმცა, მათ ასევე შეუძლიათ დათრგუნონ კატექოლამინების მოქმედება გლუკონეოგენეზსა და გლიკოგენოლიზზე, რაც დაკავშირებულია მძიმე ჰიპოგლიკემიური რეაქციების რისკთან შაქრიანი დიაბეტის მქონე პაციენტებში. გარდა ამისა, ნებისმიერ ბეტა-ბლოკატორს შეუძლია შენიღბოს ადრენერგული სიმპტომები, რომლებიც გამოწვეულია სისხლში გლუკოზის დონის დაქვეითებით (მათ შორის ტრემორი, პალპიტაცია), რითაც არღვევს პაციენტს ჰიპოგლიკემიის დროულ აღიარებას. შერჩევითი ბეტა 1-ბლოკატორები (მათ შორის აცებუტოლოლი, ატენოლოლი, ბეტაქსოლოლი, ბისოპროლოლი, მეტოპროლოლი) ავლენენ ამ ეფექტებს ნაკლებად.
არასტეროიდული ანთების საწინააღმდეგო საშუალებები და სალიცილატები მაღალი დოზებით აინჰიბირებენ პროსტაგლანდინ E-ს სინთეზს (რომელიც აფერხებს ენდოგენური ინსულინის სეკრეციას) და ამით აძლიერებს ინსულინის ბაზალურ სეკრეციას, ზრდის პანკრეასის β- უჯრედების მგრძნობელობას გლუკოზის მიმართ; ჰიპოგლიკემიური ეფექტის ერთდროული გამოყენებისას შეიძლება მოითხოვოს არასტეროიდული ანთების საწინააღმდეგო საშუალებების ან სალიცილატების და/ან ინსულინის დოზის კორექცია, განსაკუთრებით ხანგრძლივი ერთობლივი გამოყენებისას.
ამჟამად იწარმოება ინსულინის პრეპარატების მნიშვნელოვანი რაოდენობა, მათ შორის. მიღებული ცხოველთა პანკრეასისგან და სინთეზირებული გენეტიკური ინჟინერიით. ინსულინოთერაპიის არჩევის წამლები არის გენეტიკურად ინჟინერიით შექმნილი მაღალგანწმენდილი ადამიანის ინსულინები მინიმალური ანტიგენურობით (იმუნოგენური აქტივობით), ისევე როგორც ადამიანის ინსულინის ანალოგები.
ინსულინის პრეპარატები იწარმოება მინის ბოთლებში, ჰერმეტულად დალუქული რეზინის საცობებით ალუმინის რგოლებით, სპეციალურ ე.წ. ინსულინის შპრიცებიან შპრიცის კალმები. შპრიცის კალმების გამოყენებისას პრეპარატები ინახება სპეციალურ კარტრიჯის ბოთლებში (პენფილები).
მუშავდება ინსულინის ინტრანაზალური ფორმები და პერორალური ინსულინის პრეპარატები. როდესაც ინსულინი შერწყმულია სარეცხ საშუალებებთან და შეჰყავთ აეროზოლის სახით ცხვირის ლორწოვან გარსში, ეფექტური პლაზმური დონეები მიიღწევა ისევე სწრაფად, როგორც ინტრავენური ბოლუსის შეყვანისას. ინსულინის პრეპარატები ინტრანაზალური და პერორალური მიღებაარიან დამუშავების პროცესში ან გადიან კლინიკურ კვლევებს.
დიაბეტისგან თავის დასაღწევად სამედიცინო პრაქტიკახშირად გამოყენებული ინსულინის ანალოგები.
დროთა განმავლობაში ასეთი მედიკამენტებისულ უფრო პოპულარული ხდება ექიმებსა და მათ პაციენტებში.
ეს ტენდენცია შეიძლება აიხსნას შემდეგით:
- სამრეწველო წარმოების ინსულინის საკმაოდ მაღალი ეფექტურობა;
- შესანიშნავი მაღალი უსაფრთხოების პროფილი;
- გამოყენების სიმარტივე;
- პრეპარატის ინექციის სინქრონიზაციის უნარი ჰორმონის საკუთარ სეკრეციასთან.
ტიპი 2 დიაბეტის მქონე პაციენტები გარკვეული პერიოდის შემდეგ იძულებულნი არიან გადავიდნენ აბებიდან, რომლებიც ამცირებენ სისხლში შაქარს ჰორმონის ინსულინის ინექციებზე. ამიტომ, მათთვის ოპტიმალური წამლის არჩევის საკითხი პრიორიტეტულია.
თანამედროვე ინსულინის მახასიათებლები
არსებობს გარკვეული შეზღუდვები ადამიანის ინსულინის გამოყენებაში, მაგალითად, მოქმედების ნელი დაწყება (დიაბეტმა უნდა მიიღოს ინექცია ჭამამდე 30-40 წუთით ადრე) და ძალიან გრძელი ოპერაციის დრო (12 საათამდე), რომელიც შეიძლება გახდეს დაგვიანებული ჰიპოგლიკემიის წინაპირობაა.
გასული საუკუნის ბოლოს საჭირო გახდა ინსულინის ანალოგების შემუშავება, რომლებიც მოკლებული იქნებოდა ამ ნაკლოვანებებს. დაიწყო ხანმოკლე მოქმედების ინსულინების წარმოება ნახევარგამოყოფის პერიოდის მაქსიმალური შემცირებით.
ამან ისინი დააახლოვა მშობლიური ინსულინის თვისებებთან, რომელიც შეიძლება ინაქტივირებული იყოს სისხლში მოხვედრიდან 4-5 წუთის შემდეგ.
ინსულინის მწვერვალის ვარიანტები შეიძლება თანაბრად და შეუფერხებლად შეიწოვება კანქვეშა ცხიმიდან და არ გამოიწვიოს ღამის ჰიპოგლიკემიის პროვოცირება.
AT ბოლო წლებიმნიშვნელოვანი გარღვევა მოხდა ფარმაკოლოგიაში, რადგან აღნიშნულია:
- მჟავა ხსნარებიდან ნეიტრალურზე გადასვლა;
- ადამიანის ინსულინის მიღება რეკომბინანტული დნმ ტექნოლოგიის გამოყენებით;
- ახალი ფარმაკოლოგიური თვისებების მქონე მაღალი ხარისხის ინსულინის შემცვლელების შექმნა.
ინსულინის ანალოგები ცვლის ადამიანის ჰორმონის მოქმედების დროს, რათა უზრუნველყოს თერაპიის ინდივიდუალური ფიზიოლოგიური მიდგომა და მაქსიმალური კომფორტი დიაბეტისთვის.
მედიკამენტები შესაძლებელს ხდის ოპტიმალური ბალანსის მიღწევას სისხლში შაქრის დონის დაქვეითების რისკებსა და სამიზნე გლიკემიის მიღწევას შორის.
ინსულინის თანამედროვე ანალოგები მათი მოქმედების დროის მიხედვით ჩვეულებრივ იყოფა:
- ულტრამოკლე (Humalog, Apidra, Penfill);
- გახანგრძლივებული (Lantus, Levemir Penfill).
გარდა ამისა, არსებობს შემცვლელების კომბინირებული პრეპარატები, რომლებიც წარმოადგენენ ულტრამოკლე და გახანგრძლივებული ჰორმონის ნარევს გარკვეული თანაფარდობით: Penfill, Humalog mix 25.
ჰუმალოგი (lispro)
ამ ინსულინის სტრუქტურაში შეიცვალა პროლინისა და ლიზინის პოზიცია. განსხვავება პრეპარატსა და ადამიანის ხსნად ინსულინს შორის არის ინტერმოლეკულური ასოციაციების სუსტი სპონტანურობა. ამის გათვალისწინებით, ლისპრო უფრო სწრაფად შეიწოვება დიაბეტით დაავადებულთა სისხლში.
თუ თქვენ შეჰყავთ წამლები იმავე დოზით და ერთსა და იმავე დროს, მაშინ Humalog მისცემს პიკს 2-ჯერ უფრო სწრაფად. ეს ჰორმონი გაცილებით სწრაფად გამოიყოფა და 4 საათის შემდეგ მისი კონცენტრაცია უბრუნდება პირვანდელ მნიშვნელობას. მარტივი ადამიანის ინსულინის კონცენტრაცია შენარჩუნდება 6 საათის განმავლობაში.
ლისპროს მოკლე მოქმედების მარტივ ინსულინთან შედარებით, შეიძლება ითქვას, რომ პირველს შეუძლია ღვიძლის გლუკოზის წარმოების დათრგუნვა ბევრად უფრო ძლიერად.
ჰუმალოგის კიდევ ერთი უპირატესობა აქვს იმაში, რომ ის უფრო პროგნოზირებადია და შეიძლება გააადვილოს დოზის კვების დატვირთვაზე კორექტირების პერიოდი. მას ახასიათებს ინექციური ნივთიერების მოცულობის გაზრდის გამო ექსპოზიციის ხანგრძლივობის ცვლილებების არარსებობა.
მარტივი ადამიანის ინსულინის გამოყენებით, მისი მუშაობის ხანგრძლივობა შეიძლება განსხვავდებოდეს დოზის მიხედვით. სწორედ აქედან ჩნდება საშუალო ხანგრძლივობა 6-დან 12 საათამდე.
Humalog ინსულინის დოზის გაზრდით, მისი მუშაობის ხანგრძლივობა რჩება თითქმის იმავე დონეზე და იქნება 5 საათის ტოლი.
აქედან გამომდინარეობს, რომ დაგვიანებული ჰიპოგლიკემიის რისკი არ იზრდება ლისპროს დოზის გაზრდით.
ასპარტი (Novorapid Penfill)
ინსულინის ამ ანალოგს შეუძლია თითქმის სრულყოფილად მიბაძოს ადეკვატური ინსულინის რეაქციას საკვების მიღებაზე. მისი მოკლე ხანგრძლივობა იწვევს შედარებით სუსტ ეფექტს კვებას შორის, რაც შესაძლებელს ხდის სისხლში შაქრის მაქსიმალური კონტროლის მიღებას.
თუ ინსულინის ანალოგებით მკურნალობის შედეგს შევადარებთ ჩვეულებრივი მოკლე მოქმედების ადამიანის ინსულინს, მაშინ შესამჩნევი იქნება სისხლში შაქრის შემდგომი დონის კონტროლის ხარისხის მნიშვნელოვანი ზრდა.
დეტემირთან და ასპარტთან კომბინირებული მკურნალობა შესაძლებელს ხდის:
- თითქმის 100% ნორმალიზდება ჰორმონის ინსულინის ყოველდღიური პროფილი;
- გლიკოზირებული ჰემოგლობინის დონის გაუმჯობესება;
- მნიშვნელოვნად ამცირებს ჰიპოგლიკემიური მდგომარეობის განვითარების ალბათობას;
- შაქრიანი დიაბეტის სისხლში შაქრის კონცენტრაციის ამპლიტუდების და პიკების რაოდენობის შემცირება.
აღსანიშნავია, რომ ბაზალ-ბოლუსური ინსულინის ანალოგებით თერაპიის დროს საშუალო წონის მომატება საგრძნობლად დაბალი იყო, ვიდრე დინამიური დაკვირვების მთელი პერიოდის განმავლობაში.
გლულიზინი (Apidra)
Apidra ადამიანის ინსულინის ანალოგი არის ულტრა ხანმოკლე მოქმედების პრეპარატი. მისი ფარმაკოკინეტიკური, ფარმაკოდინამიკური მახასიათებლებისა და ბიოშეღწევადობის თვალსაზრისით, გლულიზინი ექვივალენტურია Humalog-ის. მისი მიტოგენური და მეტაბოლური აქტივობის თვალსაზრისით, ჰორმონი არ განსხვავდება მარტივი ადამიანის ინსულინისგან. ამის წყალობით შესაძლებელია მისი გამოყენება დიდი ხნის განმავლობაში და ის აბსოლუტურად უსაფრთხოა.
როგორც წესი, Apidra უნდა იქნას გამოყენებული კომბინაციაში:
- გრძელვადიანი ადამიანის ინსულინი;
- ბაზალური ინსულინის ანალოგი.
გარდა ამისა, პრეპარატი ხასიათდება მოქმედების უფრო სწრაფად დაწყებით და უფრო ხანმოკლე ხანგრძლივობით, ვიდრე ჩვეულებრივი ადამიანის ჰორმონი. ეს საშუალებას აძლევს დიაბეტით დაავადებულებს იყვნენ უფრო მოქნილი საკვებთან ერთად გამოყენებისას, ვიდრე ადამიანის ჰორმონი. ინსულინი მოქმედებას იწყებს ინექციისთანავე, ხოლო სისხლში შაქრის დონე ეცემა აპიდრას კანქვეშა შეყვანიდან 10-20 წუთის შემდეგ.
ხანდაზმულ პაციენტებში ჰიპოგლიკემიის პირობების თავიდან აცილების მიზნით, ექიმები გვირჩევენ პრეპარატის მიღებას დაუყოვნებლივ ჭამის შემდეგ ან მასთან ერთად. ჰორმონის ხანგრძლივობის შემცირება ხელს უწყობს ეგრეთ წოდებული „გადაფარვის“ ეფექტის თავიდან აცილებას, რაც შესაძლებელს ხდის ჰიპოგლიკემიის თავიდან აცილებას.
შეიძლება ეფექტური იყოს ჭარბი წონის მქონე ადამიანებისთვის, რადგან ეს არ იწვევს წონის შემდგომ მატებას. პრეპარატი ხასიათდება მაქსიმალური კონცენტრაციის სწრაფი დაწყებით რეგულარულ და ლისპროს სხვა ტიპებთან შედარებით.
Apidra იდეალურია მათთვის, ვისაც აწუხებს სხვადასხვა ხარისხის ჭარბი წონა, მისი გამოყენების მაღალი მოქნილობის გამო. ვისცერული ტიპის სიმსუქნესთან ერთად, პრეპარატის შეწოვის სიჩქარე შეიძლება განსხვავდებოდეს, რაც ართულებს პრანდიალურ გლიკემიურ კონტროლს.
დეტემირი (ლევემირ პენფილი)
Levemir Penfill არის ადამიანის ინსულინის ანალოგი. მას აქვს მუშაობის საშუალო ხანგრძლივობა და არ აქვს პიკები. ეს ხელს უწყობს ბაზალური გლიკემიური კონტროლის უზრუნველყოფას დღის განმავლობაში, მაგრამ ექვემდებარება ორ გამოყენებას.
კანქვეშ შეყვანისას დეტემირი წარმოქმნის ნივთიერებებს, რომლებიც აკავშირებენ შრატის ალბუმინს ინტერსტიციულ სითხეში. კაპილარული კედლით ტრანსპორტირების შემდეგ, ინსულინი ბრუნდება სისხლში ალბუმინში.
მომზადებაში მხოლოდ თავისუფალი ფრაქციაა ბიოლოგიურად აქტიური. ამიტომ, ალბუმინთან შეკავშირება და მისი ნელი დეგრადაცია უზრუნველყოფს ხანგრძლივ და პიკისგან თავისუფალ მუშაობას.
ინსულინი Levemir Penfill მოქმედებს შაქრიანი დიაბეტის მქონე პაციენტის სხეულზე შეუფერხებლად და ავსებს მის სრულ საჭიროებას ბაზალური ინსულინის მიმართ. ის არ გულისხმობს შერყევას კანქვეშა შეყვანამდე.
გლარგინი (ლანტუსი)
ინსულინის შემცვლელი გლარგინი მოქმედებს ულტრასწრაფად. ეს პრეპარატი შეიძლება იყოს კარგად და მთლიანად ხსნადი ოდნავ მჟავე გარემოში, ხოლო ნეიტრალურ გარემოში (კანქვეშა ცხიმში) ის ცუდად იხსნება.
 კანქვეშა შეყვანისთანავე გლარგინი შედის ნეიტრალიზაციის რეაქციაში მიკრონალექის წარმოქმნით, რაც აუცილებელია პრეპარატის ჰექსამერების შემდგომი განთავისუფლებისთვის და მათი დაყოფისთვის ინსულინის ჰორმონის მონომერებად და დიმერებად.
კანქვეშა შეყვანისთანავე გლარგინი შედის ნეიტრალიზაციის რეაქციაში მიკრონალექის წარმოქმნით, რაც აუცილებელია პრეპარატის ჰექსამერების შემდგომი განთავისუფლებისთვის და მათი დაყოფისთვის ინსულინის ჰორმონის მონომერებად და დიმერებად.
შაქრიანი დიაბეტით დაავადებული პაციენტის სისხლში ლანტუსის გლუვი და თანდათანობით შესვლის გამო, მისი ცირკულაცია არხში ხდება 24 საათის განმავლობაში. ეს შესაძლებელს ხდის ინსულინის ანალოგების შეყვანას დღეში მხოლოდ ერთხელ.
თუთიის მცირე რაოდენობის დამატებით, ლანტუსის ინსულინი კრისტალიზდება კანქვეშა ქსოვილის შრეში, რაც კიდევ უფრო ახანგრძლივებს მის შეწოვის დროს. ამ წამლის აბსოლუტურად ყველა დასახელებული თვისება გარანტიას იძლევა მისი გლუვი და სრულიად უპილოტო პროფილის.
გლარგინი იწყებს მოქმედებას კანქვეშა ინექციიდან 60 წუთის შემდეგ. მისი სტაბილური კონცენტრაცია პაციენტის სისხლის პლაზმაში შეიძლება შეინიშნოს პირველი დოზის მიღებიდან 2-4 საათის შემდეგ.
მიუხედავად ამ ულტრა სწრაფი წამლის ინექციის ზუსტი დროისა (დილით ან საღამოს) და უშუალო ინექციის ადგილისა (კუჭი, მკლავი, ფეხი), სხეულზე ზემოქმედების ხანგრძლივობა იქნება:
- საშუალოდ - 24 საათი;
- მაქსიმუმ - 29 საათი.
ინსულინის შემცვლელი გლარგინი სრულად აკმაყოფილებს ფიზიოლოგიური ჰორმონიმისი მაღალი ეფექტურობით, რადგან პრეპარატი:
- ხარისხობრივად ასტიმულირებს შაქრის მოხმარებას ინსულინდამოკიდებული პერიფერიული ქსოვილების (განსაკუთრებით ცხიმისა და კუნთების) მიერ;
- აფერხებს გლუკონეოგენეზს (ამცირებს).
გარდა ამისა, პრეპარატი მნიშვნელოვნად აფერხებს ცხიმოვანი ქსოვილის გაყოფის პროცესს (ლიპოლიზი), ცილების დაშლას (პროტეოლიზი), ხოლო კუნთოვანი ქსოვილის გამომუშავებას აძლიერებს.
Glargine-ის ფარმაკოკინეტიკის სამედიცინო კვლევებმა აჩვენა, რომ ამ პრეპარატის უპილოტო განაწილება შესაძლებელს ხდის 24 საათის განმავლობაში ენდოგენური ჰორმონის ინსულინის ბაზალური წარმოების თითქმის 100%-ით მიბაძვას. ამავდროულად, მნიშვნელოვნად მცირდება ჰიპოგლიკემიური მდგომარეობის განვითარების ალბათობა და სისხლში შაქრის დონის მკვეთრი ნახტომი.
ჰუმალოგის მიქსი 25
ეს პრეპარატი არის ნარევი, რომელიც შედგება:
- ჰორმონის ლისპროს 75% პროტამინირებული სუსპენზია;
- 25% ინსულინი ჰუმალოგი.
ეს და ინსულინის სხვა ანალოგები ასევე გაერთიანებულია მათი განთავისუფლების მექანიზმის მიხედვით. პრეპარატის შესანიშნავი ხანგრძლივობა უზრუნველყოფილია ჰორმონის ლისპროს პროტამინირებული სუსპენზიის მოქმედების გამო, რაც შესაძლებელს ხდის ჰორმონის ბაზალური წარმოების განმეორებას.
ინსულინის ლისპროს დარჩენილი 25% არის მოქმედების ულტრა მოკლე ხანგრძლივობის კომპონენტი, რომელიც დადებითად მოქმედებს გლიკემიურ ინდექსზე ჭამის შემდეგ.
აღსანიშნავია, რომ ნარევის შემადგენლობაში შემავალი ჰუმალოგი სხეულზე ბევრად უფრო სწრაფად მოქმედებს მოკლე ჰორმონთან შედარებით. ის უზრუნველყოფს მაქსიმალურ პოსტპრადიალურ გლიკემიურ კონტროლს და, შესაბამისად, აქვს უფრო ფიზიოლოგიური პროფილი მოკლე მოქმედების ინსულინთან შედარებით.
კომბინირებული ინსულინები განსაკუთრებით რეკომენდებულია ტიპი 2 დიაბეტის მქონე ადამიანებისთვის. ამ ჯგუფში შედიან ხანდაზმული პაციენტები, რომლებსაც, როგორც წესი, მეხსიერების პრობლემები აწუხებთ. სწორედ ამიტომ ჰორმონის შეყვანა ჭამის წინ ან მის შემდეგ დაუყოვნებლივ ხელს უწყობს ასეთი პაციენტების ცხოვრების ხარისხის მნიშვნელოვან გაუმჯობესებას.
დიაბეტის ჯანმრთელობის კვლევა ასაკობრივი ჯგუფი 60-დან 80 წლამდე Humalog Mix 25-ის გამოყენებით აჩვენა, რომ შესაძლებელი იყო ნახშირწყლების მეტაბოლიზმის შესანიშნავი კომპენსაციის მიღება. ჰორმონის მიღების წესით ჭამის წინ და მის შემდეგ, ექიმებმა მოახერხეს წონის უმნიშვნელო მატება და ჰიპოგლიკემიის უკიდურესად დაბალი რაოდენობა.
რა არის საუკეთესო ინსულინი?
თუ შევადარებთ მოცემული პრეპარატების ფარმაკოკინეტიკას, მაშინ დამსწრე ექიმის მიერ მათი დანიშვნა სავსებით გამართლებულია შაქრიანი დიაბეტის დროს, როგორც პირველი, ასევე მეორე ტიპის. ამ ინსულინებს შორის მნიშვნელოვანი განსხვავებაა მკურნალობის დროს სხეულის წონის მომატების არარსებობა და სისხლში გლუკოზის კონცენტრაციის ღამის წვეთების რაოდენობის შემცირება.
გარდა ამისა, მნიშვნელოვანია აღინიშნოს დღის განმავლობაში მხოლოდ ერთი ინექციის საჭიროება, რაც ბევრად უფრო მოსახერხებელია პაციენტებისთვის. ადამიანის ინსულინის ანალოგი გლარგინის ეფექტურობა მეტფორმინთან ერთად განსაკუთრებით მაღალია ტიპი 2 დიაბეტის მქონე პაციენტებში. კვლევებმა აჩვენა შაქრის კონცენტრაციის ზუსტად ღამის ნახტომების მნიშვნელოვანი შემცირება. ეს ხელს უწყობს ყოველდღიური გლიკემიის საიმედო ნორმალიზებას.
გვერდი 3 14-დან
3. ზოგადი ინფორმაცია ინსულინის ანალოგების შესახებ
3.1.ინსულინის ანალოგური თერაპიის დასაბუთება
ცნობილია, რომ გლიკემიის სათანადო კონტროლი აყოვნებს დაწყებას და ანელებს პროგრესირებას გვიანი გართულებებიდიაბეტი 1 და 2 ტიპის დიაბეტის მქონე მოზრდილებში და ახალგაზრდა პაციენტებში. 4 " 5 " 9 . ამის მიღწევა შესაძლებელია ინსულინოთერაპიით, თუმცა, ადამიანის ხსნადი ინსულინები, მათ შორის ორფაზიანი ადამიანის ინსულინი (DHI), უნდა დაინიშნოს ჭამამდე მინიმუმ 20-30 წუთით ადრე, რასაც პაციენტების უმეტესობა არ ასრულებს. ამავდროულად, სწრაფი მოქმედების ინსულინის ანალოგები შეიწოვება ბევრად უფრო სწრაფად, ვიდრე ჩვეულებრივი ინსულინი და შეიძლება დაინიშნოს უშუალოდ ჭამის წინ ან თუნდაც ჭამის შემდეგ დაუყოვნებლივ, რაც საშუალებას გაძლევთ მიახლოება ფიზიოლოგიური ნორმაუფრო მჭიდროდ ვიდრე ტრადიციული ადამიანის ხსნადი ინსულინებით.
3.2. NOVORAPID® - სწრაფი მოქმედების ინსულინის ანალოგი
ინსულინის ანალოგები ბუნებრივი ინსულინის ქიმიურად შემუშავებული ვარიანტებია. ისინი შექმნილია იმისთვის, რომ უფრო ეფექტურად შეინარჩუნონ ინსულინის დონე, რომელიც შეესაბამება ფიზიოლოგიურ საჭიროებებს, რითაც ამცირებს ჩვეულებრივი ინსულინის პრეპარატების თანდაყოლილ ზოგიერთ შეზღუდვას. ინსულინის ასპარტი (NovoRapid®) არის ულტრამოკლე მოქმედების ინსულინის ორიგინალური ანალოგი, რომელსაც აქვს სტრუქტურა თითქმის ბუნებრივი ინსულინის მსგავსი, განსხვავდება მხოლოდ ერთი მოდიფიკაციით - პროლინის ნარჩენი ამინომჟავის ჯაჭვის 28-ე პოზიციაზე იცვლება ასპარტინის მჟავით. ნარჩენი (ნახ. 1). ეს ჩანაცვლება ამცირებს ინსულინის მოლეკულების თვითაგრეგაციას დიმერებად და ჰექსამერებად, რაც აჩქარებს მის შეწოვას. ამავდროულად, ინსულინის ურთიერთქმედება რეცეპტორებთან არ იცვლება (ნახ. 2, გვ. 6) 10 მოდიფიცირებული ინსულინის მოლეკულა მთლიანად ინარჩუნებს ბუნებრივი ინსულინის ბიოლოგიურ ჰიპოგლიკემიურ თვისებებს, ხოლო უფრო სწრაფად შეიწოვება და აქვს მოსალოდნელი ფარმაკოკინეტიკა 11 .
ბრინჯი. 1. NovoRapid® (ინსულინის ასპარტი) - მოლეკულური სტრუქტურა.

ბრინჯი. 2. კანქვეშა ქსოვილში მიმდინარე პროცესების სქემა.
ულტრამოკლე მოქმედების ინსულინის ანალოგის ჰექსამერული სტრუქტურები ბევრად უფრო სწრაფად იშლება მონომერებად, ვიდრე ხსნადი ჩვეულებრივი ინსულინის ჰექსამერები, რაც იწვევს მათ უფრო სწრაფ შეწოვას ინექციის ადგილებიდან და სისხლში შეღწევას.
სწრაფი მოქმედების ინსულინის ანალოგი NovoRapid® უფრო სწრაფად შეიწოვება ინექციის ადგილებიდან, ვიდრე ხსნადი ადამიანის ინსულინი, აღწევს უფრო მაღალ პიკურ კონცენტრაციას უფრო მოკლე დროში 12 და აქვს უფრო მოკლე ნახევარგამოყოფის პერიოდი (ნახ. 3). ამის გამო, მისი მოქმედების დაწყება ხდება 13 წელზე უფრო სწრაფად (ინექციიდან 10-20 წუთში), ხოლო მოქმედების ხანგრძლივობა უფრო მოკლეა ვიდრე ხსნადი ინსულინი (3-5 საათი 6-8 საათთან შედარებით).
ეს განსხვავებები ითვალისწინებს NovoRapid®-ის შემდეგ სამ უპირატესობას ხსნად ინსულინთან შედარებით:
• მისი მიღება შესაძლებელია ჭამის წინ, და არა ჭამამდე 30 წუთით ადრე;
• მოქმედების ხანმოკლე პერიოდი კომფორტს უქმნის პაციენტს, რომელსაც ახლა არ უწევს დამატებითი საკვების მიღება ძირითად კვებას შორის;
• ჭამამდე დაუყოვნებელი მიღება, მოქმედების ხანმოკლე ხანგრძლივობა პოტენციურად ამცირებს ჰიპოგლიკემიის რისკს და არ საჭიროებს გლიკემიურ კონტროლს 13'14.
სპეციალურმა კლინიკურმა კვლევებმა აჩვენა, რომ ტიპი 1 დიაბეტის მქონე 850 ზრდასრული პაციენტის შეცვლა ხსნადი ინსულინიდან ინსულინის ასპარტზე ჭამის წინ შემცირდა ღამის ჰიპოგლიკემიის სიხშირე 50%-ით (p = 0.005), ხოლო HbA1c დონე მნიშვნელოვნად შემცირდა 0.12-0.15%-ით. . ბოლო კვლევებმა აჩვენა ჰიპოგლიკემიის სიხშირის შემცირება 70%-ზე მეტით იმ პაციენტებში, რომლებსაც აქვთ ტიპი 1 დიაბეტი, რომლებიც მკურნალობდნენ NovoRapid® 15-ით.
NovoRapid®-ის მიღება უშუალოდ ჭამის წინ უზრუნველყოფს კვების შემდგომ და 24-საათიანი გლიკემიის სათანადო კონტროლს და ასევე კომფორტს უქმნის პაციენტებს.
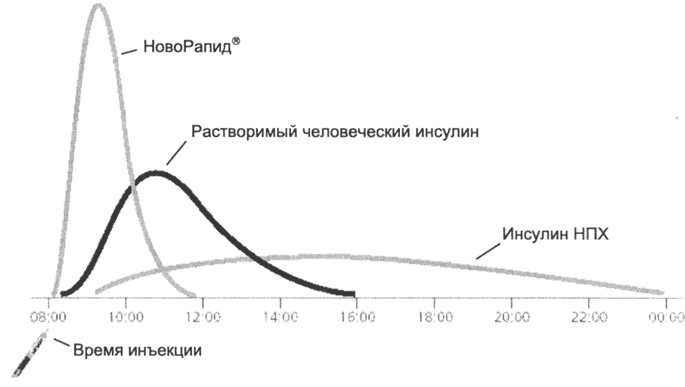
სურათი 3:. სხვადასხვა ინსულინის კინეტიკის სქემა.
3.3. NOVOMIX® 30 - ბიფაზური ინსულინის ანალოგი
NovoMix® 30 (ორფაზიანი ინსულინის ასპარტი) შედგება 30% სწრაფი მოქმედების ინსულინის ანალოგი ასპარტისგან და 70% კრისტალური პროტამინისგან - ინსულინის ასპარტისაგან. ორფაზიან პრეპარატებში შენარჩუნებულია ხსნადი კომპონენტის სწრაფი შეწოვა, რაც უზრუნველყოფს მოქმედების სწრაფ დაწყებას და მის სწრაფ გამოდევნას 16 . პროტამინირებული ფორმის ნელი აბსორბცია (მსგავსი NPH ინსულინის) არის ბაზალური ინსულინოთერაპიის კომპონენტი. შედეგად, ორფაზიანი ინსულინი უზრუნველყოფს ინსულინის ბაზალურ და ჭამის დროს მოთხოვნილებებს (ნახ. 4).
3.3.1. ორფაზიანი ინსულინის სარგებელი
ორფაზიანი (წინასწარ შერეული) ინსულინები საშუალებას აძლევს პაციენტებს შეინარჩუნონ ინსულინის მიღების გრაფიკი, რომელიც მოიცავს სწრაფ და საშუალო მოქმედების კომპონენტებს (რაც აუცილებელია როგორც ბაზალური, ასევე საკვების მოთხოვნების დასაკმაყოფილებლად), ხოლო ყოველდღიური ინექციების რაოდენობის შემცირება. ულტრამოკლე მოქმედების ინსულინის ანალოგების გამოყენება საშუალებას იძლევა უფრო მკაფიოდ განცალკევდეს ბაზალური და ჭამის დროს ინსულინის მოთხოვნები (ორფაზიანი ინსულინის ასპარტის "ორმაგი შეწოვის" კონცეფცია). ეს შესაძლებელს ხდის მნიშვნელოვნად გააუმჯობესოს კვების შემდგომი გლიკემიური კონტროლი და ასევე აქვს სწრაფი მოქმედების ანალოგების სხვა უპირატესობები, მაგალითად, არ არის საჭირო ინექციასა და საკვების მიღებას შორის ინტერვალის დაცვა. ინსულინის ორფაზიანი გრაფიკი ყველაზე მარტივია. გარდა ამისა, ორფაზიანი ინსულინის გამოყენება საშუალებას აძლევს პაციენტს მიატოვოს ფლაკონები და შპრიცები და გადავიდეს თანამედროვე სისტემებინარკოტიკების მიღება. ორფაზიანი ინსულინის გამოყენება გამორიცხავს სხვადასხვა პრეპარატების შერევის აუცილებლობას, რაც არა მხოლოდ ამარტივებს მიღების პროცესს, არამედ ხელს უშლის რისკს. შესაძლო შეცდომებიშერევისას.
ორფაზიანი ინსულინი გამორიცხავს საჭიროებას დიდი რაოდენობითინექციები, როდესაც ერთდროულად ინიშნება სწრაფი მოქმედების ინსულინი და შუალედური მოქმედების პრეპარატი. მიუხედავად იმისა, რომ ორფაზიანი ინსულინის გამოყენება ამცირებს ინდივიდუალური დოზის შერჩევის შესაძლებლობას, არ არსებობს საფუძველი იმის დასაჯერებლად, რომ თვითშერევა უფრო ეფექტურია გლიკემიური კონტროლის გასაუმჯობესებლად 12-17 წლის ავადმყოფ პრეპუბერტატულ ბავშვებში. ორფაზიან ინსულინის პრეპარატებში, სწრაფი მოქმედების თანაფარდობა ინსულინი შუალედური მოქმედების ინსულინთან ფიქსირდება.ყველაზე გავრცელებული თანაფარდობაა ანალოგური ულტრამოკლე მოქმედების 30% და მოქმედების საშუალო ხანგრძლივობის 70% შესაფერისია მრავალი პაციენტისთვის.
ორფაზიან ინსულინს ფართოდ იყენებენ დიაბეტით დაავადებული პაციენტები, მათ შორის ბავშვები და მოზარდები, მთელ მსოფლიოში. ევროპის, იაპონიისა და ჩრდილოეთ ამერიკიდან 2873 ბავშვის კვლევაში აღმოჩნდა, რომ 60% (n = 1707) დღეში ორ ინექციას იღებდა. დან საერთო რაოდენობაპაციენტების, რომლებიც იღებდნენ ორ ან სამ ინექციას, 37% იყენებდა წინასწარ შერეულ ინსულინს ცალკე ან სხვა ინსულინთან ერთად 18 .
ორფაზიანი წამლების გამოყენება გონივრულია ბავშვებისა და მოზარდებისთვის, რომლებისთვისაც პრიორიტეტულია ინექციების რაოდენობის შემცირება და თავისუფალი ცხოვრების წესი. მშობლებისა და მასწავლებლებისთვის საკმაოდ რთულია სკოლის წლებში ბავშვების მიერ ინექციების შესრულების კონტროლი. მოზარდობის დაწყებისთანავე, როდესაც პიროვნული თავისუფლება, ავტონომია და მიმღებლობა ხდება წამყვანი ფაქტორები, დღის განმავლობაში მრავალჯერადი ინექციის გაკეთების აუცილებლობამ შეიძლება გამოიწვიოს უკმაყოფილება და პროტესტი, ზოგიერთ პაციენტს უბრალოდ გამოტოვებს ინსულინის ინექციებს. თუ მკურნალობა ზღუდავს თავისუფალ დროს აქტივობებს და არღვევს კვების ჩვევებს, გარკვეული კომპრომისები უნდა მოხდეს. ბავშვები ადრეული ასაკისწავლის სირთულეების მქონე პაციენტებმა, მათ, ვისაც უჭირს უფრო რთულ რეჟიმთან ადაპტაცია, ან მათ, ვისი მკურნალობაც ამცირებს მათი ცხოვრების ხარისხს, უნდა დააფასონ ორფაზიანი ინსულინის გამოყენების სიმარტივე.
ორფაზიან ინსულინის პრეპარატებს, რომლებიც შეიცავს ადამიანის ხსნად ინსულინს, აქვთ ხსნადი ინსულინის ნაკლოვანებები: ჭამამდე 30 წუთით ადრე შეყვანის აუცილებლობა, მოქმედების დროის პროფილი, რომელიც ადეკვატურად არ შეესაბამება ინსულინის ფიზიოლოგიურ სეკრეციას და ჰიპოგლიკემიის მაღალი რისკი. ამავდროულად, ორფაზიან ანალოგებს, როგორიცაა NovoMix® 30, არ გააჩნიათ ეს უარყოფითი მხარეები და ბევრ პაციენტს საშუალებას აძლევს მიაღწიონ სათანადო გლიკემიურ კონტროლს დღეში მხოლოდ ორი ინექციით.
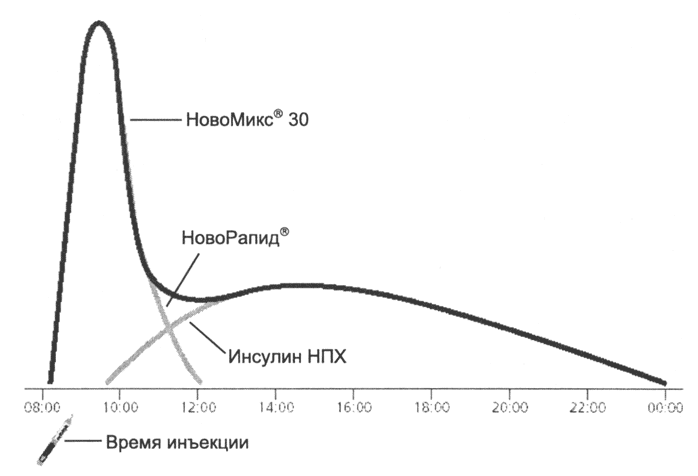
ბრინჯი. 4. ინსულინის კონცენტრაციის ორმაგი პროფილი სისხლში NovoMix® 30-ის ინექციის შემდეგ.
მართლაც, ეს მარტივი და მოსახერხებელი სქემები ბევრ პაციენტში მეტაბოლურ კონტროლს აღწევს უფრო რთულ (და თეორიულად უფრო ეფექტურ) საინექციო რეჟიმებთან შედარებით. მოზრდილებში, NovoMix® 30-ის ორმაგი შთანთქმის პროფილი უფრო ზუსტად ანაზღაურებს ბაზალურ და პრანდიალურ ინსულინის საჭიროებებს, ვიდრე 16-19-20 დღეები. გარდა ამისა, NovoMix® 30 ამცირებს სისხლში გლუკოზის როგორც მთლიან, ისე ჭამის შემდეგ კონცენტრაციას უფრო მეტად, ვიდრე დღეები 1-დან 20-მდე 23. მონაცემები NovoMix® 30-ით ბავშვების მკურნალობის შესახებ, ისევე როგორც სხვა ორფაზიანი ინსულინის ანალოგებით, შეზღუდულია, მაგრამ ამჟამად A. არაერთი კვლევა მიმდინარეობს NovoMix® 30-ის გამოყენებაზე პედიატრიაში. ორფაზიანი ინსულინის ანალოგები შეიძლება გამოყენებულ იქნას ჩვეულებრივი ორფაზიანი ინსულინების ნაცვლად ყველა შემთხვევაში, როდესაც ეს უკანასკნელი ამჟამად გამოიყენება.
NovoMix® 30, ორფაზიანი ინსულინის ანალოგი, ქმნის ორფაზიან ინსულინის კონცენტრაციის პროფილს უფრო ფიზიოლოგიური, ვიდრე ჩვეულებრივი ორფაზიანი ინსულინი, გამოყოფილი საკვები პიკად და ბაზალურ კომპონენტად.
3.4. ხანგრძლივი მოქმედების ანალოგები
ამჟამად ბაზარზე არის ერთი ხანგრძლივი მოქმედების ინსულინის ანალოგი (ინსულინი გლარგინი), სხვა, მათ შორის ინსულინის დეტემირი, დამუშავების პროცესშია. იმედი გვაქვს, რომ მომავალში ხანგრძლივი მოქმედების ანალოგები გადალახავს ჩვეულებრივი ხანგრძლივი მოქმედების ინსულინების ნაკლოვანებებს, როგორიცაა თუთიის ინსულინების ნაკლებად პროგნოზირებადი პროფილი (ულტრალენტი, მონოტარდი). ამჟამად, მონაცემები ხანგრძლივი მოქმედების ინსულინის ანალოგების ეფექტურობისა და უსაფრთხოების შესახებ შეზღუდულია.
3.5. ინსულინის ანალოგების უსაფრთხოება
ინსულინის ანალოგებით მკურნალობის დაწყებამდე უნდა განიხილებოდეს უსაფრთხოების საკითხები. Novo Nordisk იყო პიონერი ინსულინის ანალოგების შემუშავებაში მიზნობრივი ფარმაკოკინეტიკური თვისებებით. Novo Nordisk-ის ადრეული კვლევა ინსულინის ანალოგებზე 1980-იან წლებში მოიცავდა B10Asp-ის განვითარებას. თუმცა, ინსულინის მსგავსი ზრდის ფაქტორი 1 (IGF-1) რეცეპტორების მაღალი მიდრეკილება და B10Asp-ის მაღალი მიტოგენეტიკური პოტენციალი აიძულა მკვლევარებმა ყურადღება გაამახვილონ თავიანთი ძალისხმევა ინსულინის ანალოგების შემუშავებაზე და მოძიებაზე, რომლებსაც ექნებოდათ უფრო უსაფრთხო მახასიათებლები. ასე შეიქმნა ულტრამოკლე მოქმედების ინსულინის ანალოგი ასპარტი (NovoRapid®).
პრეკლინიკური და კლინიკური კვლევებიინსულინის ანალოგი ასპარტი ვარაუდობს, რომ მისი ეფექტურობით ეკვივალენტურია ადამიანის ინსულინთან, არასასურველი ან უჩვეულო ბიოლოგიური ეფექტების იგივე დაბალი პოტენციალით. ამას ადასტურებს ნახ. 5.
ბრინჯი. 5. IGF-1 რეცეპტორების შედარებითი აფინურობა და ზოგიერთი ინსულინის ანალოგის მიტოგენეტიკური პოტენციალი.


