Почки являются важным парным органом, обеспечивающим выведение воды и водорастворимых веществ из организма. Нарушение их функций ведёт к изменению состояния гомеостаза (равновесия протекания биологических процессов). Одной из распространённых патологий мочевыделительной системы является нефротический синдром, который и по сей день активно изучается специалистами. Стоит разобраться в особенностях развития и протекания этого заболевания, а также методах его диагностирования и лечения.
Что такое нефротический синдром
Нефротический синдром (НС) представляет собой общее заболевание почек, развивающееся на фоне острого или хронического процесса в мочевыделительной системе, аутоиммунного заболевания, воспалительного явления. Заключается проблема в нарушении белково-липидного обмена в организме, на фоне чего в моче существенно повышается содержание белка, развиваются отёчные явления, начинаясь со скопления жидкости в подкожном слое на лице. Сегодня нефротический синдром является термином описанным ВОЗ, а до 1949 года болезнь имела название нефроз или липоидный нефроз.
При нефротическом синдроме нарушаются снабжение почки кровью, на фоне чего прогрессирует гипоальбуминемия
Согласно статистическим данным, описываемое заболевание стречается в 20% случаев среди всех болезней почек. Встречается недуг чаще в детском возрасте (от 2 до 5 лет) и среди взрослого контингента больных (20–40 лет). Развитие синдрома среди новорождённых и пожилых граждан - редкость, однако эта категория больных переносит НС тяжелее и в большинстве случаев с осложнениями. Диагностируется патология почек чаще у женщин, чем у мужчин, что связано с повышенной склонностью слабого пола к аутоиммунным и ревматоидным болезням.
Классификация
Согласно общепринятой классификации НС можно разделить на два типа:
- первичный. Развивается на фоне болезней, поражающих непосредственно почки, к которым можно отнести все морфологические и функциональные типы патологий. Первичные поражения можно разделить на:
- врождённые (финского типа), являющиеся следствием генетического фактора;
- приобретённые, развивающие в результате действия патогенных явлений на мочевыделительную систему;
- вторичный. Возникает как признак патологического процесса в организме и может формироваться в результате эндокринных, аутоиммунных, инфекционных и других изменений. В этом случае НС классифицируется по принципам чувствительности к терапевтическим воздействиям и механизмам протекания, например:
- по типу восприимчивости к гормонотерапии - гормоночувствительный (хорошо поддаётся лечению гормонами) и нечувстительный к гормонотерапии (для лечения используют другие группы препаратов);
- по объёму жидкой ткани (крови) – гиперволемический (объем крови в сосудах увеличен) и гиповолемический (содержание крови существенно снижено).
По типу развития процесса нефротический синдром может рассматриваться как:
- острый - имеет стремительную динамику развития, сопровождаясь широким спектром симптоматических проявлений;
- хронический - является рецидивирующим состоянием, имеющим периоды ремиссии и обострения с появлением некоторых характерных признаков.
Причины развития синдрома
Патогенез НС зависит от формы болезни, в связи с чем выделяют следующие причины первичного нефротического синдрома:
- гломерулонефрит - заболевание ведущее к поражению гломерул (клубочков) почек. Это состояние чаще всего (80% всех случаев) является первопричиной развития нефротического синдрома;
- амилоидоз - патологическое явление, нарушающие обмен белков, из-за чего в организме формируются белковые отложения. Это заболевание также перетекает в нефротический синдром;
- гипернефрома - образования в почках, которые являются зачатками надпочечников и возникают в процессе патологического развития плода. Конкретное явление ведёт к общему нарушению обмена веществ в организме.
Причины развития нефротического синдрома вторичного типа более разнообразны, среди них можно выделить такие состояния:
- многочисленные инфекционные болезни (туберкулёз, сифилис);
- онкологические процессы;
- сахарный диабет;
- красная волчанка, склеродермия, васкулит и другие аутоиммунные заболевания;
- патологические состояния аллергической природы;
- отравление ядами, токсинами, тяжёлыми металлами;
- тромбоз почечных вен;
- ревматоидный артрит.
Многочисленными исследованиями было доказано, что наибольшее влияние на развитие нефротического синдрома оказывают иммунные нарушения. Патологическая реакция иммунной системы ведёт к высвобождению антител крови, которые способны повреждать мембраны почечных клубочков. Болезнетворная реакция происходит в случае контакта антител с антигенами или веществами, выделяемыми базальными почечными мембранами.
Симптоматические проявления
Данное заболевание имеет специфические черты, которые однозначны и одинаковы для НС любого типа и формы. Рассмотрим наиболее типичные проявления нефротического синдрома:

Диагностика
Для постановки точного диагноза и подбора эффективной стратегии лечения необходимо реализовать ряд диагностических мероприятий, среди которых:

В ходе дифференциальной диагностики нефротический синдром необходимо отличать от следующих болезней:
- гломерулонефрит;
- ревматоидный артрит;
- острый интерстициальный нефрит;
- острая почечная недостаточность.
Лечение НС
Терапия нефротического синдрома требует комплексного подхода, заключающегося в симптоматическом лечении состояния, устранении причин развития патологии и коррекции образа жизни больного. Хирургическое лечение НС не практикуется, однако недуг может сопровождаться состояниями, требующими полной или частичной резекции почки. Для построения тактики лечения требуется консультация нефролога, а также ряда других специалистов в зависимости от причин, вызывающих заболевание.
Стратегия лечения формируется нефрологом после проведения комплексного обследования и выявления истинных причин нефротического синдрома
Фармакологическая терапия
В рамках общего медикаментозного воздействия на организм могут быть применены следующие группы препаратов:
- глюкокортикостероиды - это группа стероидных гормонов, которые в организме человека продуцируются надпочечниками. Эти лекарственные средства обладают противовоспалительными, противоотёчными, противошоковыми, противоаллергическими и иммуносупрессионными свойствами. Наиболее часто назначается приём Преднизона, Преднизолона, Триамцинолона;
- цитостатики - препараты, действие которых направлено на угнетение или замедление цитологического (клеточного) деления. Цитостатики принимают в качестве заменителя глюкокортикостероидов или вместе с ними для усиления эффекта, например, при резистентности (отсутствии результата) к гормональному лечению. Это могут быть следующие варианты лекарств: Циклофосфамид, Хлорамбуцил;
- иммунодепрессанты - препараты, угнетающие иммунные реакции организма, что широко используется при аутоиммунных формах нефротического синдрома. В качестве лекарственных средств назначается приём Азатиоприна или Циклоспорина;
- диуретики - средства, увеличивающие выделение мочи, что происходит посредством блокады реабсорбации натрия и воды в почках. Лекарства используются для симптоматического лечения и применяются с целью борьбы с отёчными явлениями. В терапевтических целях может быть использован Фуросемид, Спиронолактон, Индапамид;
- антибиотики - препараты, подавляющие бактериальные инфекции, которые могут являться причиной нефротического синдрома. В качестве лекарственных средств могут быть использованы такие средства: Цефазолин, Доксициклин, Ампициллин.
Диета
Коррекция рациона является важнейшим этапом лечения нефротического синдрома. Диета строится по следующим принципам:

Следует отказаться на протяжении всего цикла лечения от таких продуктов:
- жирные сорта мяса;
- жирные молочные и кисломолочные изделия (сметана, масло, творог);
- хлеб и хлебобулочные изделия;
- кислые, солёные и острые блюда;
- бобовые;
- шоколад;
- крепкий чай и кофе.
- курица, кролик, перепел;
- лещ, треска, судак;
- растительное и сливочное масло;
- хлеб из твёрдых сортов злаков без соли;
- обезжиренные молочные продукты;
- крупы и макароны;
- овощи;
- фруктовые и травяные настои.
Методы народной медицины
Народные средства могут быть включены в общую стратегию лечения в качестве вспомогательных инструментов. Общим противовоспалительным, мочегонным и тонизирующим действием обладают следующие рецепты:
- 100 грамм сухих берёзовых листьев измельчить и залить двумя стаканами горячей воды. Ёмкость со смесью требуется накрыть крышкой и отправить настаиваться в тёплое тёмное место на 6 часов. По окончании времени состав нужно процедить и принимать трижды в день по половине стакана после еды;
- столовую ложку сухой перетёртой кожуры яблок залить стаканом крутого кипятка и настоять в течение часа. Полученный состав принимается дважды в день по половине стакана;
- в равных пропорциях смешать листья зверобоя, земляники и смородины, одну столовую ложку сухой смеси залить стаканом кипятка и настоять 15 минут. Настой употребляется вместо чая утром натощак.
Осложнения при запущенном нефротическом синдроме
Общий прогноз нефротического синдрома благоприятен, это заболевание хорошо поддаётся лечению при верном выявлении причин развития недуга. В результате прогрессирования НС может быть осложнён рядом сопутствующих состояний, например:
- инфекционный процесс - возникает вследствие общего снижения иммунитета и заражения организма кокковой инфекцией или гемофильной палочкой;
- гиперлипидемия - состояние часто сопровождающее обострение НС и проявляющееся в виде нарушения обмена и синтеза липазы и липопротеинов;
- гипокальцимия - осложнение нефротического синдрома, связанное со снижением альбумина в крови. Состояние характеризуется снижением плотности костей и неправильным их срастанием в случае переломов;
- гиперсвётываемость крови - из-за нарушения состава крови, потери жидкости и снижения количества форменных телец жидкая ткань теряет свои функции, что часто сопровождается тромбозом.
Профилактика
Профилактические меры включают в себя своевременное лечение воспалительных процессов, а также любых инфекционных заболеваний почек. Следует регулярно проводить медицинские обследования и не допускать перехода нефротического синдрома в хроническую стадию. Важный этап профилактики - это лечение недугов, являющихся причиной развития НС, например, сахарного диабета, туберкулёза или ревматоидного артрита.
Видео: нефротический синдром - причины и лечение заболевания
Нефротический синдром является распространённым заболеванием, характеризующимся нарушением обмена белка в организме. Так как этот недуг чаще встречается как следствие уже имеющегося острого или хронического заболевания, лечение НС следует осуществлять после проведения терапии основной причины болезни.
Многие поражения почек сопровождаются массивной потерей с мочой белка. В результате этого снижается концентрация протеинов, повышается уровень липидов в крови, а также возникают отеки. Такая совокупность клинических и лабораторных признаков носит название «нефротический синдром».
При таком состоянии потеря белков превышает 3,5 г за сутки у взрослого человека со средней поверхностью тела 1,73 м 2 .
Понятие «синдром» диагнозом не является. При выявлении его признаков необходимо определение причины болезни, а затем ее лечение.
Причины нефротического синдрома
Нефротический синдром зачастую является проявлением гломерулонефрита.Различают первичный и вторичный нефротический синдром:
- Первичный возникает при первоначальном заболевании самих почек.
- Вторичный осложняет болезнь почек, наступившую в результате какого-либо другого заболевания.
Возможные причины первичного нефротического синдрома – различные и гломерулопатии, которые дифференцируются только после биопсии почечной ткани.
Вероятные причины поражения почек, ведущие к развитию вторичного нефротического синдрома:
- Инфекционные болезни: , сифилис, лепра, вирусный гепатит, инфекция цитомегаловирусом, малярия, токсоплазмоз, ВИЧ-инфекция, шистосомоз.
- Побочные эффекты использования лекарств: , соли лития, золота и висмута, передозировка каптоприла, пеницилламин.
- Ревматоидные и сосудистые болезни: , ревматоидный артрит, разнообразные васкулиты, амилоидные поражения внутренних органов, неспецифический язвенный колит, криоглобулинемия, .
- Нарушения метаболизма: диабет, преэклампсия.
- Злокачественные опухоли кроветворной системы, меланома, опухоли легких, пищеварительного тракта, груди, щитовидной железы, почек, репродуктивной системы.
- Аллергические болезни и реакции.
- Врожденные болезни: Альпорта, Фабри, серповидно-клеточная анемия, недостаток альфа-1-антитрипсина, стеноз почечных артерий.
При нефротическом синдроме по одной или ряду причин повреждаются клубочки почек – микроскопические отделы, где происходит отфильтровывание и сыворотки крови воды и солей. Белок при этом остается в крови. При повреждении различных мембранных структур и возникает такой синдром.
Виды патологии
Помимо причины и морфологической (микроскопической) характеристики нефротический синдром делят по активности на:
- полную ремиссию, когда в сутки с мочой теряется менее 0,3 г белка;
- частичную ремиссию, когда потери белка с мочой под влиянием лечения снижаются в 2 раза или становятся меньше 2 граммов в сутки;
- рецидив: появление после неактивной фазы или возрастание его количества после частичной ремиссии.
Также нефротический синдром отражает тяжесть повреждения почек. Этот показатель учитывает скорость клубочковой фильтрации (СКФ) и различные лабораторные изменения в моче. Выделение более 30 граммов альбумина с мочой уже является признаком хронической болезни почек.
Симптомы
При нефротическом синдроме пациенты предъявляют немногочисленные жалобы:
- отеки;
- снижение количества отделяемой мочи.
При расспросе можно выявить такие факты, предшествовавшие заболеванию:
- появление и исчезновение отеков без видимой причины;
- периодическое появление кожной сыпи и покраснений;
- выпадение волос;
- суставные боли без признаков воспаления;
- частые , риниты, с кровянистым отделяемым из носа, при этом вероятно покраснение мочи из-за большого количества в ней крови;
- частые пневмонии, приступы ;
- периодическое необъяснимое повышение температуры тела;
- быстрое похудение.
Из сопутствующих заболеваний у пациента нередко обнаруживаются:
- хронический пиелонефрит;
- непереносимость веществ для контрастного рентгенологического исследования или вакцин;
- привычные выкидыши у женщин.
Важно выяснить, не принимал ли пациент препараты золота, висмута, лития, каптоприл (Капотен) в высокой дозе, нестероидные противовоспалительные препараты, пробенецид, параметадон, а также героин.
Характеристика дополнительных симптомов
 Нефротический синдром характеризуется массивной протеинурией, отеками, высоким уровнем липидов в крови и рядом других признаков.
Нефротический синдром характеризуется массивной протеинурией, отеками, высоким уровнем липидов в крови и рядом других признаков. Отеки
Мягкие, могут иметь разную выраженность – от припухлостей под глазами до полного отека – анасарки. Жидкость иногда скапливается в грудной полости, вызывая одышку, а также в брюшной, становясь причиной увеличения живота.
Покраснение и сыпь
Эритема (покраснение) напоминает – очаги в виде языков пламени, без четкой локализации, мигрирующие. Их появление часто сопряжено с болью в животе. Такое состояние нередко является предвестником тяжелого осложнения – нефротического криза.
Если покраснение и особенно сыпь расположена на лице или в зоне декольте, это признаки системной красной волчанки. Ее локализация на туловище и конечностях больше характерна для различных васкулитов, инфекционных заболеваний.
Сыпь и язвочки в полости рта
Довольно характерны для системных ревматических заболеваний с поражением почек.
Поражение суставов
При болях в суставах без их воспаления и деформации следует предположить системные болезни соединительной ткани. При вовлечении суставов кистей и изменении их формы вероятно развитие ревматоидного артрита с последующим осложнением почечным амилоидозом.
Кровянистые выделения
Такой насморк или кровохарканье – признак поражения сосудов (васкулита) и быстро прогрессирующего гломерулонефрита.
Нарушение кожной чувствительности
Ухудшение температурной или тактильной чувствительности на руках, ногах характерно для сахарного диабета, который может осложниться диабетической нефропатией. При этом же заболевании возможно резкое падение артериального давления и обморок при попытке больного быстро подняться с кровати.
Увеличение лимфатических узлов
Этот признак помогает заподозрить злокачественную опухоль.
Диагностика
Помимо клинических данных, в распознавании нефротического синдрома и его причин имеют большое значение лабораторные анализы и инструментальные исследования.
| Основные исследования | Изменения | Возможные причины |
| Исследование мочи на содержание белка за сутки | Более 3,5 г | Нефротический синдром |
| Изучение осадка в общем анализе мочи | Деформированные эритроциты, эритроцитарные цилиндры | Быстро прогрессирующий гломерулонефрит |
| Повышенная СОЭ Снижение количества гемоглобина Повышение уровня лейкоцитов Снижение уровня лейкоцитов Увеличение количества эозинофилов Снижение количества тромбоцитов | Активность нефротического синдрома Системные заболевания, опухоли, миелома Инфекционные заболевания, сепсис Ревматические заболевания, вирусные инфекции Синдром Черджа-Стросса, быстро прогрессирующий гломерулонефрит Системные болезни |
|
| Повышение уровня мочевины, креатинина, изменение уровня натрия, калия, кальция, фосфатов, хлоридов и карбонатов Снижение уровня белков, в частности, альбуминов Повышение в крови белка Повышение уровня мочевой кислоты Повышение уровня ЛДГ Повышение креатинкиназы | Нарушение почечной функции Нефротический синдром, цирроз печени Миеломная болезнь Подагра, распад опухоли Гемолитическая анемия Травмы, болезни метаболизма (обмена веществ) |
Более углубленное лабораторное исследование включает:
- определение содержания натрия и креатинина в моче;
- антинуклеарные антитела;
- антитела к 2-спиральной ДНК;
- антинейтрофильные цитоплазматические антитела (АНЦА);
- анти-ГБМ-антитела;
- повышение содержания антистрептолизина-О;
- криоглобулины;
- антифосфолипидные антитела;
- фракции комплемента;
- прокальцитонин;
- анти PHLAR 2;
- иммуноглобулины;
- белок Бенс-Джонса;
- онкомаркеры по назначению врача.
Также назначается УЗИ внутренних органов. Однако диагноз невозможно поставить без почечной биопсии. В зависимости от микроскопических изменений в биоптате врачи выявляют одну из следующих причин патологии:
- «болезнь минимальных изменений»;
- фокально-сегментарный гломерулосклероз;
- мембранозная нефропатия;
- мезангиокапиллярный гломерулонефрит 1-го или 3-го типа;
- болезнь плотных депозитов (или мезангиокапиллярный гломерулонефрит 2-го типа);
- С3-гломерулопатия;
- экстракапиллярный гломерулонефрит;
Обычному человеку эти названия ничего не говорят. Однако каждое из этих состояний требует разного лечения. Мы привели здесь эту классификацию для того, чтобы каждый пациент мог в дальнейшем узнать о своей болезни больше.
Во многих случаях необходимы дополнительные консультации:
- ревматолога,
- окулиста,
- онколога,
- фтизиатра,
- хирурга,
- инфекциониста,
- невролога,
- гематолога.
Дифференциальная диагностика проводится в основном с:
- тяжелой сердечной недостаточностью (при ней отеки расположены на ногах, плотные);
- (преимущественно увеличивается живот за счет скопления жидкости в брюшной полости).
Лечение
 Если у больного имеют место отеки, ему следует ограничить употребление поваренной соли до 2 г в сутки.
Если у больного имеют место отеки, ему следует ограничить употребление поваренной соли до 2 г в сутки. Начало лечения проводится в стационаре. Отеки обычно появляются внезапно и нарастают в течение нескольких дней. В этом случае больного госпитализируют для биопсии почки, подтверждения диагноза и начала лечения. В дальнейшем терапия продолжается амбулаторно.
Режим
Активность ограничивается возможностями пациента. Специально постельный режим соблюдать не нужно. Показана умеренная физическая активность, например, быстрая ходьба по 30 минут 5 дней в неделю.
Обязателен отказ от курения и спиртных напитков.
Диета
Есть пациенту с нефротическим синдромом можно все. Содержание белка в его диете должно составлять 1,5-2 грамма на килограмм веса. Если имеются отеки и повышение артериального давления, поваренная соль ограничивается менее 2 граммов в сутки.
Медикаменты
При сильных отеках назначают мочегонные:
- торасемид,
- индапамид,
- спиронолактон.
Иногда в комбинации с альбумином, в острых случаях – гемодиализ.
При повышении давления и отсутствии острого повреждения почки назначают:
- периндоприл,
- валсартан.
Если они противопоказаны, необходимо использовать антагонисты кальция. При учащенном сердцебиении дополнительно могут использоваться бета-блокаторы.
Основное лечение начинается только после подтверждения диагноза. Оно может включать глюкокортикоиды, иммунодепрессанты и другие.
Наблюдение
После выписки пациент продолжает лечение. Дополнительно ему необходимо:
- ежедневно измерять артериальное давление;
- еженедельно, а затем 1 раз в 2 недели определять количество белка в моче с помощью специальных тест-полосок;
- при нарастании количества белка обратиться к врачу для коррекции лечебной схемы;
- в начале лечения осмотр нефролога назначается ежемесячно, затем 1 раз в полгода;
- в активной стадии ежемесячно контролируются общие анализы крови и мочи, биохимический анализ, определение белка в моче;
- в неактивной фазе анализы повторяют 2 раза в год, ежегодно проводят УЗИ почек.
Заболевания почек не всегда ограничиваются появлением и других расстройств мочеиспускания.
Вторично возникающая патология гломерулярного фильтра — удел профильного специалиста в зависимости от фоновой патологии.
Но лечение должно быть скорректировано с учетом мнения нефролога. Патология серьезная, поэтому решение этой проблемы должно быть комплексным.
Какие симптомы и осложнения требуют лечения
Патогенетическая терапия требуется при наличии высокой активности процесса. К таким ситуациям относят высокую потерю белка с мочой — протеинурию более 3 г/л. Вторая ситуация — выраженные отеки. В этом случае требуется , а также использование аминокислот.
Хроническая почечная недостаточность осложняет течение нефротического синдрома рано или поздно. Высокие уровни креатинина и мочевины крови становятся поводом для госпитализации.
Синдром ДВС лечится не в нефрологическом отделении, а в условиях реанимации. Для лечения понадобится целый комплекс препаратов, а также взаимодействие докторов разных специальностей.
Необходимые медикаменты
 В условиях специализированного нефрологического или же терапевтического стационара используются несколько групп препаратов. Среди них:
В условиях специализированного нефрологического или же терапевтического стационара используются несколько групп препаратов. Среди них:
- цитостатические средства (Хлорбутин, Циклофосфан);
- глюкокортикоиды (Преднизолон, Дексаметазон);
- мочегонные средства ( , Триамтерен, или Инспра);
- гипотензивная терапия.
Основной принцип лечения нефротического синдрома — иммуносупрессия или снижение агрессии собственных иммунных сил к своим же тканям. Ведь преобладающий механизм развития этого состояния — аутоиммунный. Для этого рассчитывают дозы глюкокортикоидных гормонов или цитостатических препаратов.
Мочегонные средства призваны в качестве симптоматической терапии.
При большой потере белка с мочой нефрологи рекомендуют прибегать к вливанию растворов, содержащих аминокислоты и белки. Это позволит избежать фатальных осложнений.
Гормональные и цитостатические препараты
 Глюкокортикоиды и средства, оказывающие влияние на деление клеток, показаны для лечения нефротического синдрома.
Глюкокортикоиды и средства, оказывающие влияние на деление клеток, показаны для лечения нефротического синдрома.
Смысл назначения этих медикаментов в уменьшении активности воспаления, клеточной или гуморальной (антительной) агрессии.
Среди гормональных средств используют:
- Триамцинолон;
Дозировка Преднизолона для взрослых при высокой активности процесса составляет 80 мг за сутки. В 1 таблетке 5 мг, то есть 16 таблеток применяются в течение дня. Их делят на 4 приема.
Затем дозировки постепенно снижают до поддерживающих. Их можно принимать амбулаторно. При неэффективности от глюкокортикоидов приходя к назначению следующей группы средств – цитостатиков.
Диетические предписания
Среди немедикаментозных мер воздействия — диетические рекомендации.
Максимально ограничивают потребление поваренной соли, потому что она может вызвать появление гипертензии (повышение артериального давления).
Второй важный аспект — ограничение потребление белка в пищу, несмотря на его потерю с мочой из организма.
Поддерживающая терапия
Терапия на госпитальном уровне не заканчивается. Нефрологи на этом этапе подбирают поддерживающую дозировку патогенетических средств, которые далее назначаются участковым терапевтом или амбулаторным .
Задача этих специалистов — мониторинг состояния больного. При ухудшении состояния они снова направляют пациента на стационарное лечение.
 Следует постоянно посещать терапевта и нефролога. Кратность визитов оговаривается в каждом конкретном случае индивидуально. На момент осмотра пациент должен сдавать следующий ряд анализов и исследований:
Следует постоянно посещать терапевта и нефролога. Кратность визитов оговаривается в каждом конкретном случае индивидуально. На момент осмотра пациент должен сдавать следующий ряд анализов и исследований:
- анализ мочи общий;
- проба Нечипоренко;
- проба по Зимницкому;
- суточная протеинурия;
- дважды за год — ультразвуковое исследование почек;
- креатинин, мочевина, калий, белок, альбумин, глобулины крови в рамках биохимического анализа.
Важно отслеживать изменения в динамике, чтобы принимать меры по дальнейшему лечению, его интенсификации или уменьшению объема.
Прогнозы к выздоровлению
Перспективы терапии зависят от своевременности начатой терапии.
На самых ранних стадиях при минимальной степени протеинурии, патогенетическое лечение позволяет достигнуть ремиссии.
На этапе осложнений лечить пациента крайне сложно. Достижение ремиссии — практически невозможная миссия в этой ситуации.
Предупреждение недуга
Специфических превентивных мер не существует при данной патологии. Тем не менее, прохождение профилактических осмотров позволит не упустить изменения в анализах и клинические проявления нефротического синдрома.
Нефротический синдром сложно предотвратить. Главное, найти причину и своевременно начать этиотропное и патогенетическое лечение.
Самолечение может при этом заболевании только навредить. Требуется консультация квалифицированного доктора.
Нефротический синдром – неспецифический комплекс клинико-лабораторный симптомов, возникающий при воспалении почек и проявляющийся отеками, появлением белка в моче и его низким содержанием в плазме крови. Синдром является клиническим признаком почечных дисфункций или самостоятельной нозологией.
Термин «нефротический синдром» в 1949 году заменил определение «нефроз». Согласно статистике, патология чаще поражает детей 2-5 лет и взрослых 20-40 лет. Современной медицине известны случаи развития синдрома у престарелых лиц и новорожденных. Преобладание мужского или женского пола в структуре заболеваемости зависит от патологии, ставшей первопричиной синдрома. Если он возникает на фоне аутоиммунной дисфункции, среди больных преобладают женщины. Если синдром развивается на фоне хронической легочной патологии или остеомиелита, болеть будут в основном мужчины.
 Нефротический синдром сопровождает различные урологические, аутоиммунные, инфекционные и метаболические заболевания.
При этом у больных поражается клубочковый аппарат почек, и нарушается белково-липидный обмен. Белки и липиды после попадания в мочу просачиваются через стенку нефрона и повреждают эпителиальные клетки кожи. Следствием этого становятся генерализованные и периферические отеки. Потеря белка с мочой происходит в результате серьезной почечной дисфункции. Большую роль в развитии недуга также играют аутоиммунные реакции.
Нефротический синдром сопровождает различные урологические, аутоиммунные, инфекционные и метаболические заболевания.
При этом у больных поражается клубочковый аппарат почек, и нарушается белково-липидный обмен. Белки и липиды после попадания в мочу просачиваются через стенку нефрона и повреждают эпителиальные клетки кожи. Следствием этого становятся генерализованные и периферические отеки. Потеря белка с мочой происходит в результате серьезной почечной дисфункции. Большую роль в развитии недуга также играют аутоиммунные реакции.
Диагностика нефротического синдрома основывается на клинических и лабораторных данных. У больных появляются ренальные и экстраренальные симптомы, возникают отеки различной локализации, развивается дистрофия кожи и слизистых. Отечность ног и лица нарастает постепенно, в течение нескольких дней. Генерализованные отеки протекают по типу анасарки и водянки серозных полостей.
В крови обнаруживают гипоальбуминемию, диспротеинемию, гиперлипидемию, повышенную свертываемость крови, в моче - массивную протеинурию.

Для подтверждения диагноза необходимы данные биопсии почек и гистологического исследования биоптата. Консервативное лечение недуга заключается в соблюдении строгой диеты, проведении дезинтоксикационной, иммуносупрессивной, этиотропной, патогенетической и симптоматической терапии.
Этиопатогенез
Первичный нефротический синдром развивается при непосредственном поражении почек. Его причинами являются:
- Воспаление клубочков почек,
- Бактериальное воспаление канальцевой системы почек,
- Отложение белка амилоида в почечной ткани,
- Поздний токсикоз беременности - нефропатия,
- Новообразования в почках.
Врожденная форма синдрома обусловлена генной мутацией, передающейся по наследству, а приобретенная форма может развиться в любом возрасте.
Существует идиопатический вариант синдрома, при котором причина остается неизвестной. Он развивается преимущественно у детей, имеющих слабый иммунитет и в наибольшей степени подверженных широкому спектру болезней.
 Патогенетические механизмы нефротического синдрома долгое время оставались до конца не выясненными. В настоящее время учеными признается иммунологическая теория. Именно она лежит в основе патогенеза синдрома. Это связано с большой распространенностью недуга среди больных с аллерго-иммунологическими заболеваниями. Кроме того, в процессе лечения иммуносупрессивные препараты дают хороший терапевтический эффект.
Патогенетические механизмы нефротического синдрома долгое время оставались до конца не выясненными. В настоящее время учеными признается иммунологическая теория. Именно она лежит в основе патогенеза синдрома. Это связано с большой распространенностью недуга среди больных с аллерго-иммунологическими заболеваниями. Кроме того, в процессе лечения иммуносупрессивные препараты дают хороший терапевтический эффект.
В результате взаимодействия антител с эндогенными и экзогенными антигенами образуются иммунные комплексы, которые циркулируют в крови и оседают в почках, повреждая эпителиальный слой. Развивается воспаление, нарушается клубочковая микроциркуляция, повышается свертываемость крови. Клубочковый фильтр теряет свою проницательную способность, нарушается абсорбция белков, и они попадают в мочу. Так развивается протеинурия, гипопротеинемия, гипоальбуминемия, гиперлипидемия. Гиповолемия и снижение осмоса приводят к образованию отеков. Важное значение в этом процессе имеет гиперпродукция альдостерона и ренина, а также повышенная реабсорбция натрия.
От интенсивности и длительности воздействия этиопатогенетических факторов зависит выраженность клинических проявлений синдрома.
Симптоматика
Не смотря на разнообразную этиологию синдрома его клинические проявления однотипны и типичны.


Формы синдрома:

Также выделяют 2 вида синдрома в зависимости от чувствительности к гормонотерапии - гормонорезистентный и гормоночувствительный.
Осложнения
При отсутствии своевременного и адекватного лечения нефротический синдром приводит к развитию тяжелых осложнений и неприятных последствий. К ним относятся:
- Инфекционные заболевания - воспаление легких, брюшины, плевры, сепсис, фурункулез. Несвоевременно оказанная противомикробная терапия может привести к смерти больного.
- Гиперсвертываемость крови, ТЭЛА, флеботромбоз, тромбоз почечных артерий.
- Острое нарушение мозгового кровообращения.
- Гипокальциемия, снижение плотности кости.
- Отек мозга и сетчатки.
- Отек легких.
- Гиперлипидемия, атеросклероз, острая коронарная недостаточность.
- Железодефицитная анемия.
- Анорексия.
- Эклампсия беременных, пренудительное прерывание беременности, преждевременные роды.
- Гиповолемический шок.
- Коллапс.
- Смертельный исход.
Диагностические мероприятия
Диагностика нефротического синдрома начинается с выслушивания жалоб и сбора анамнеза. Специалисты выясняют у больного наличие тяжелых соматических заболеваний - сахарного диабета, волчанки, ревматизма. Диагностически значимой является следующая информация: страдают ли члены семьи почечными болезнями; время появления первых отеков; какое лечение проходил больной?
Объективные данные:
- Бледная, «перламутровая», холодная и сухая кожа,
- Плотный налет на языке,
- Раздутый живот,
- Увеличенная печень,
- Периферические и генерализованные отеки.
Аускультативно при гидроперикарде отмечается приглушение сердечных тонов, а при гидротораксе – мелкопузырчатые хрипы в легких. Положителен симптом Пастернацкого - при поколачивании пациенты ощущают некоторую болезненность.

Лабораторная диагностика:
- Гемограмма - лейкоцитоз, увеличение СОЭ, эозинофилия, тромбоцитоз, эритропения, анемия;
- Биохимия крови - гипоальбуминемия, гипопротеинемия, гиперхолестеринемия, гиперлипидимия;
- Коагулограмма – признаки ДВС-синдрома;
- В моче – белок, лейкоциты, цилиндры, кристаллы холестерина, эритроциты, высокий удельный вес;
- Проба Зимницкого - уменьшение количества мочи и увеличение ее плотности, обусловленное усилением обратного всасывания в почечных канальцах;
- Проба Нечипоренко – повышенное количество цилиндров, эритроцитов и лейкоцитов в 1 мл мочи;
- Бакпосев мочи - определение вида и количества патогенной микрофлоры, вызвавшей патологический процесс в мочевыделительной системе. Бактериурия - количество бактерий в 1 мл мочи более 105.
Благодаря гиперлипидемии кровь приобретает характерный внешний вид: сыворотка окрашивается в молочно-белый цвет.
Инструментальные методы исследования:

Современные методы диагностики позволяют врачу быстро и правильно выявить почечную дисфункцию и поставить диагноз. Если данных лабораторных и инструментальных процедур окажется недостаточно, их дополняют иммунологическими и аллергологическими исследованиями.
Видео: анализы при нефротическом синдроме
Лечебные мероприятия
Лечение патологии занимаются урологи и нефрологи в стационарных условиях. Всем больным показана бессолевая диета, ограничение жидкости, постельный режим, этиотропная и симптоматическая терапия.
Диетотерапия необходима для нормализации обмена веществ, восстановления суточного диуреза и предотвращения отеков. Больным следует потреблять в сутки примерно 2700 – 3000 килокалорий, принимать пищу пять – шесть раз в день небольшими порциями, ограничить в рационе количество жидкости и поваренной соли до 2-4 грамм. Пища должна быть богата белками, углеводами, витаминами и калием. Разрешены нежирные сорта мяса и рыбы, обезжиренное молоко и творог, крупяные и макаронные изделия, сырые овощи и фрукты, кисели, компоты, чаи. Запрещены соленья и маринады, копчености, пряности, сладости, сдоба, жареные и острые блюда.
Этиотпропное лечение:

Симптоматическая терапия:
- Диуретики для уменьшения отеков – «Фуросемид», «Гипотиазид», «Альдактон», «Верошпирон».
- Препараты калия – «Панангин», «Аспаркам».
- Десенсибилизирующие средства – «Супрастин», «Тавегил», «Цетрин».
- Сердечные гликозиды – «Строфантин», «Коргликон», «Кордиамин».
- Антикоагулянты для предотвращения тромбоэмболических осложнений – «Гепарин», «Фраксипарин».
- Инфузионная терапия – внутривенное введение альбумина, плазмы, реополиглюкина для нормализации ОЦК, регидратации, детоксикации организма.
- Гипотензивные препараты при повышении кровяного давления – «Капотен», «Лизиноприл», «Тенорик».
В тяжелых случаях проводят гемосорбцию и плазмаферез. После стихания острых явлений назначают восстановительное лечения на курортах Северного Кавказа или побережья Крыма.
Народная медицина не оказывает выраженного лечебного эффекта. Специалисты могут рекомендовать принимать в домашних условиях мочегонные сборы и отвары, приготовленные из толокнянки, можжевельника, петрушки, брусники.
Нефротический синдром – это смертельно опасное заболевание, которое нередко становится причиной развития мозговой, сердечной, легочной дисфункции. Правильная терапия нефротического синдрома и соблюдение всех клинических рекомендаций специалистов позволяют нормализовать работу почек и достичь стойкой ремиссии.
Предупреждающие меры
Профилактические мероприятия, позволяющие предотвратить развитие синдрома:
- Своевременное выявление и адекватное лечение заболеваний почек,
- Осторожный прием нефротоксических лекарств под врачебным контролем,
- Санация очагов хронической инфекции,
- Предупреждение патологий, проявляющихся нефротическим синдромом,
- Диспансерное наблюдение у нефролога,
- Ограничение психоэмоциональных нагрузок, стрессов,
- Исключение физического перенапряжения,
- Своевременная пренатальная диагностика врожденного недуга,
- Правильно и сбалансированное питание,
- Ежегодное прохождение профосмотра у врачей,
- Анализ родословной с оценкой почечных и внепочечных заболеваний у ближайших родственников.
Прогноз синдрома неоднозначный. Он зависит от этиопатогенетических факторов, возрастных и индивидуальных особенностей больного, проводимого лечения. Полное выздоровление при данном недуге практически невозможно. У больных рано или поздно происходит рецидив патологии и ее быстрое прогрессирование. Исходом синдрома нередко становится хроническая дисфункция почек, азотемическая уремия или смерть больного.
Видео: лекция о нефротическом синдроме
Нефротический синдром - это повреждение функциональной работоспособности почек, что характеризуется генерализованными (по всему телу) или периферическими (стопы и кисти) отеками и сопутствующими лабораторными отклонениями:
- протеинурия (содержание белка в моче);
- гипопротеинурия (недостаток белка);
- гипоальбумия (низкий уровень альбумина в крови);
- повышенная свертываемость крови.
Основой для формирования данного синдрома будет нарушенный обмен жиров и белков, что выражается их увеличенным содержанием в моче. Они проникают сквозь стенку канальцев поверхности почек и вызывают нарушения обмена в тканях.
Почки выполняют такие функции:
- защитная - выведение из организма токсичных веществ;
- выделительная - контроль за количеством жидкости в организме;
- кроветворная - стимулирование выработки эритроцитов;
- регулирование артериального давления;
- участие в процессе гомеостаза (поддержка внутреннего микроклимата организма).
Выделяют такие виды нефротического синдрома:
- первичный нефротический синдром, что формируется впоследствии заболевания, поражающего в первую очередь почки. Он бывает приобретенным и врожденным;
- вторичный нефротический сидром - это вторичное поражение почек;
- идиопатический нефротический синдром, причину возникновения которого определить невозможно.
Причины нефротического синдрома
Распространена иммунологическая концепция развития нефротического синдрома, что обусловлено возникновением синдрома в результате аутоиммунных заболеваний и аллергических реакций. Связь антител с внутренними или внешними антигенами способствует образованию в крови циркулирующих иммунных комплексов, оседание которых приводит к воспалительному процессу и нарушению циркуляции в капиллярах.
Существует два вида антигенов - экзогенные (вирусы, бактерии) и эндогенные (генетическая наследственность). Выраженность разрушения почек зависит от структуры и длительности влияния на организм. Активированные процессы на фоне иммунных реакций провоцируют формирование воспалительных процессов и негативное влияние на базовую мембрану капиллярных клубочков, что приводит к повышенной их проницательности.
На первичном этапе протекания нефротического синдрома действуют механизмы, что вызывают травмирование мембран и клеток клубочков, воспалительные процессы и имунноаллергические реакции. Причины нефротического синдрома:
- комплексные заболевания (поражение всего организма):
- ревматоидный артрит - воспаление соединительной ткани (суставы);
- красная волчанка - это патология, при которой поражаются внутренние органы и кожа человека;
- гранулематоза - заболевание, которое способствует образованию узелков.
- инфекционные заболевания:
- источник гноения, что долгое время не диагностируется;
- туберкулез;
- эндокардит - воспаление оболочки сердца изнутри, что прогрессирует в результате перенесения инфекции;
- вирус иммунодефицита человека (ВИЧ) - вирусное поражение элементов иммунной системы.
- заболевания печени (гепатит В и С);
- рак крови - нарушение функций работы костного мозга, что приводит к увеличению количества клеток в крови;
- сахарный диабет - неправильный обмен сахара, что становится причиной увеличения его концентрации в крови;
- сердечная недостаточность - повреждение кровотока в почках, вызванное неумением сердца перекачивать кровь в нужном количестве;
- прием антибиотиков, противосудорожных и противовоспалительных медикаментов;
- аллергия, отравление тяжелыми металлами;
- опухоли (лимфома, меланома);
- хронические патологии;
- смешанные заболевания.
Симптомы нефротического синдрома
Признаки нефротического синдрома обусловлены формой, особенностями и характером заболевания, что послужили причиной появления данной патологии.
Наблюдаются следующие симптомы нефротического синдрома:
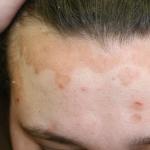
- Отек, специфика которого заключается в сосредоточенности большого количества жидкости в тканях. Изначально он формируется на лице (щеки, вокруг глаз), спустя время распространяется на другие части тела. Чрезмерная отечность может стать причиной формирования анасарки (отек всего тела) и асцита (жидкость в брюшной полости).
- Изменение кожи и структуры волос, в результате чего наблюдается ломкость и сухость.
- Анемия - нарушение обмена эритропоэтина, что способствует выработке в костном мозге эритроцитов. Характерными признаками анемии могут быть одышка, головокружение, бледность и слабость.
- Расстройство общего состояния организма. В совокупности отек и анемия приводят к нарушению активности человека, что может вызвать сильную головную боль.
- Диспептические симптомы (нарушение нормальной работы желудка) - выделение через слизистую оболочку кишечно-желудочного тракта продуктов азотистого обмена, особыми приметами которых могут быть вздутие живота, отсутствие аппетита и тошнота.
- Изменение объема мочи, вызванное нарушением кровотока в почках, что приводит к снижению количества выделяемой мочи, это может спровоцировать развитие почечной недостаточности. За счет изобилия белка и жиров, моча приобретает мутный окрас.
Диагностика нефротического синдрома
Диагностика нефротического синдрома базируется на симптомах и клинико-лабораторных исследованиях, которые состоят из ряда мероприятий и процедур:
- анамнез - это сбор информации, путем беседы с пациентом в ходе медицинской консультации, где выясняются данные о наличии инфекционных и хронических заболеваний, наличии патологий почек среди родственников, когда и какие появились первые признаки заболевания, болел ли ранее пациент данным заболеванием;
- обследование состояния больного методом осмотра и пальпации (состояние кожи, суставной системы, характер и наличие отеков);
- исследование крови, которое состоит из такого комплекса анализов:
- общий анализ крови, который поможет определить содержание лейкоцитов и тромбоцитов, уровень гемоглобина и эритроцитов (характерно для анемии);
- биохимический анализ крови: позволяет изучить функционирование внутренних органов и процессы обмена в организме. В ходе исследования можно диагностировать изменение показателей работы почек, холестеринового и белкового обменов;
- иммунологический анализ крови помогает определить количество, объем и активность иммунных клеток, а также наличие в крови антител. Перед сдачей этого анализа пациенту не рекомендуется употребление спиртных напитков и физические нагрузки.
- исследование мочи, что состоит из нескольких параметров:
- общий анализ мочи: позволяет определить синтетический состав и физические свойства мочи;
- бактериологический анализ: изучает микрофлору мочи и присутствующие в ней бактерии;
- проба Реберга-Тареева: дает возможность определить клубочковую фильтрацию и выделительную функцию почек;
- проба Нечипоренко - это диагностирование скрытого процесса воспаления в почках и количества лейкоцитов и эритроцитов;
- проба Зимницкого: даст возможность определить количество мочи, что выделяется человеком за сутки.
- инструментальная диагностика, что включает в себя ряд исследований:
- рентген легких;
- электрокардиограмма (ЭКГ), что позволит определить частоту сердечного ритма, так как при нефротическом синдроме он уменьшается;
- биопсия почек - изучение почечной ткани с помощью пункции;
- внутривенная урография: позволит определить способность почек выводить контрастное вещество, что было заранее введено внутривенно в организм человека;
- УЗИ почек.
Лечение нефротического синдрома
Лечение нефротического синдрома зависит от того, что стало причиной данного заболевания. Кроме основных препаратов, что предназначены для устранения синдрома, назначается лечение, которое сконцентрировано на устранении причины заболевания.
В процессе лечения нефротического синдрома пациенту могут назначить такие препараты:
- Глюкокортикостероиды, они обладают противоаллергическим, противоотечным и противовоспалительным действием. Принимая такие лекарства, у пациента может нарушиться сон, увеличиться аппетит, появиться приступ психоза.
- Цитостатики могут назначаться как автономно, так и одновременно с глюкокортикостероидами. Данный препарат назначается при не результативности гормональной терапии, а также людям с противопоказаниями к применению глюкокортикостероидов.
- Иммунодепрессанты - это принужденное подавление иммунитета при заболеваниях аутоиммунного характера, которое направлено на выработку антител.
- Диуретики: направленны на уменьшение отеков за счет увеличения выработки мочи.
- Инфузионная терапия - внутривенное вливание в кровоток специальных препаратов, что нормализует обмен веществ и циркуляцию крови.
- Антибиотики: способствуют устранению развития вирусов и инфекции.
- Соблюдение диеты, строгость которой зависит от особенности отеков, способности почек выводить азотосодержащие остатки и уровня белка в крови.
Прогноз и профилактика при нефротическом синдроме
- хронические отеки;
- венозный тромбоз;
- атеросклероз;
В случае поздней диагностики и неправильно подобранного лечения, нефротический синдром может спровоцировать различного рода осложнения. Это может быть: задержка роста, недостаток белка в организме, ломкость ногтей и волос, боль и слабость в мышцах, а также облысение.
Главной угрозой нефротического синдрома будет увеличенная чувствительность организма к воспалительным процессам, что обусловлено вирусами, бактериями и микроорганизмами. Это связано с пониженной защитой организма в результате потери иммуноглобулинов.
Нефротический синдром может спровоцировать такие заболевания:
- гипертония, в случае задержки жидкости в организме и нарушения работы почек;
- анорексия - это потеря аппетита, что вызвана отеком брюшной полости (асцит);
- хронические отеки;
- гипокальцемия, которая наступает в результате приема большого количества стероидных препаратов;
- венозный тромбоз;
- атеросклероз;
- гиповолемия - это уменьшение плазменной жидкости в тканях. Она сопровождается болью в животе и холодными конечностями.
Профилактика
Главной профилактической мерой нефротического синдрома будет своевременная диагностика заболевания и квалифицированное лечение почечных осложнений и системных заболеваний организма, которые способствуют формированию данной патологии. При лечении очень важно соблюдать назначение и рекомендации доктора, в которые входит соблюдение диеты, отказ от алкоголя и ограничение физических нагрузок.
Женщине в положении, в семье которой были случаи нефротического синдрома, рекомендуется пройти антенатальную диагностику для определения врожденной патологии плода.