การยกระดับส่วน ST ในลีดทั้งหมด ยกเว้น aVR และ V1 (รูปที่ 28 A)
3.เผ็ด คอร์ พัลโมนาเล่, โรคปอดบวมที่เกิดขึ้นเอง, โรคกล้ามเนื้อหัวใจอักเสบ, ความผิดปกติ การไหลเวียนในสมอง.
4. Transmural ischemia ระยะ "ความเสียหาย" ของกล้ามเนื้อหัวใจตาย ดายสกิน หรือหลอดเลือดโป่งพองของกระเป๋าหน้าท้องด้านซ้าย
การเปลี่ยนแปลงในส่วน ST และ/หรือคลื่น T (ที่เรียกว่า "การเปลี่ยนแปลงหลัก") มักถูกบันทึกทั้งในผู้ป่วยที่เป็นโรคหัวใจและหลอดเลือดหรือพยาธิวิทยานอกหัวใจ และในบุคคลที่มีสุขภาพดีในทางปฏิบัติ การเปลี่ยนแปลงเดียวกันอาจเป็นผลมาจากหลายสาเหตุ ในทางปฏิบัติ การเปลี่ยนแปลงในส่วน ST และคลื่น T มักถือเป็นสัญญาณของภาวะขาดเลือดหรือกล้ามเนื้อหัวใจตายขนาดเล็ก อย่างแท้จริงด้วยความเหมาะสม ภาพทางคลินิกเช่น ระหว่างการปรากฏตัว ความเจ็บปวดวี หน้าอกการลงทะเบียนการเปลี่ยนแปลงในส่วน ST และคลื่น T จะเพิ่มโอกาสในการขาดเลือดหรือกล้ามเนื้อหัวใจตาย อย่างไรก็ตาม ในกรณีอื่นๆ ทั้งหมด ไม่สามารถระบุได้จาก ECG ว่าภาวะซึมเศร้าของส่วน ST หรือการปรากฏตัวของคลื่น T เป็นลบนั้นเป็นผลมาจากภาวะกล้ามเนื้อหัวใจขาดเลือดหรือไม่ ส่วนอื่นๆ ทั้งหมดจะต้องได้รับการยกเว้น เหตุผลที่เป็นไปได้การเปลี่ยนแปลงคลื่นไฟฟ้าหัวใจโดยใช้วิธีการวิจัยเพิ่มเติม การวินิจฉัยแยกโรคระหว่างภาวะขาดเลือดและกล้ามเนื้อหัวใจตายขนาดเล็กนั้นดำเนินการบนพื้นฐานของการวิเคราะห์ข้อมูลในห้องปฏิบัติการโดยหลัก ๆ อยู่ที่ระดับของการเพิ่มขึ้นของระดับโทรโปนินและกิจกรรมของเอนไซม์ (การวินิจฉัย intravital ที่เชื่อถือได้ของกล้ามเนื้อหัวใจตายขนาดเล็กนั้นเป็นไปได้หลังจากการแนะนำเท่านั้น การปฏิบัติทางคลินิกวิธีการตรวจสอบกิจกรรมของไอโซเอนไซม์เฉพาะหัวใจยังมีคำเช่นนี้ - "MV-CK ยืนยันกล้ามเนื้อหัวใจตายขนาดเล็กโฟกัส" ในยุคของเราเราสามารถพูดได้ว่า "กล้ามเนื้อหัวใจตายโดยไม่มีคลื่น Q ซึ่งยืนยันโดยการเพิ่มขึ้นของโทรโปนิน ระดับ”)
เมื่อระบุการเปลี่ยนแปลงในระยะยาวในส่วน ST และคลื่น T ของสาเหตุที่ไม่ทราบสาเหตุในบุคคลที่ไม่มีสัญญาณของโรคหัวใจอินทรีย์ การทดสอบทางเภสัชวิทยาอาจมีประโยชน์ การทดสอบที่มีข้อมูลมากที่สุดคือการใช้ไอโซโพรเทอเรนอล (ให้หยดทางหลอดเลือดดำในอัตรา 2-6 ไมโครกรัมต่อนาที เป็นเวลา 0.5-4 นาที) การทำให้คลื่นไฟฟ้าหัวใจเป็นมาตรฐานเป็นสัญญาณของลักษณะ "การทำงาน" ของการเปลี่ยนแปลงโพลาไรเซชัน สาเหตุของการเปลี่ยนแปลงคลื่นไฟฟ้าหัวใจในกรณีเหล่านี้อาจเป็นการละเมิดกฎระเบียบเกี่ยวกับระบบประสาท คุณสามารถใช้การทดสอบร่วมกับ β-blockers (ออบซิดัน, 5-15 มก. ทางหลอดเลือดดำ หรือ 80 มก. รับประทาน) การทำให้คลื่นไฟฟ้าหัวใจเป็นมาตรฐานกับพื้นหลังของการกระทำของ obzidan ยังบ่งชี้ว่ามีการละเมิดกฎระเบียบทางระบบประสาท ค่าวินิจฉัยของการทดสอบโพแทสเซียมนั้นต่ำกว่ามาก เนื่องจากผลลัพธ์นั้นยากต่อการตีความ การทดสอบไนโตรกลีเซอรีนก็ไม่มีข้อมูลเช่นกัน ควรสังเกตว่าการดำเนินการทดสอบทางเภสัชวิทยาในบุคคลที่มีการเปลี่ยนแปลง ECG ในตอนแรกเป็นเพียงคุณค่าเสริมเท่านั้น บทบาทหลักคือการตรวจทางคลินิกเป็นประจำโดยใช้วิธีการวิจัยเพิ่มเติม (หากระบุ)
การเปลี่ยนแปลงของคลื่นไฟฟ้าหัวใจ "เชิงลบ" ที่ไม่เจ็บปวดซึ่งส่วนใหญ่มักปรากฏเป็นคลื่น T เชิงลบ ในกรณีที่ไม่มีสัญญาณทางคลินิก อุปกรณ์และห้องปฏิบัติการอื่น ๆ ในกรณีส่วนใหญ่ไม่ใช่สัญญาณของภาวะขาดเลือดขาดเลือด บ่อยครั้งสาเหตุของการเปลี่ยนแปลงของคลื่นไฟฟ้าหัวใจ "เชิงลบ" คือการมีความดันโลหิตสูงในกล้ามเนื้อหัวใจโตมากเกินไป แต่ไม่มีสัญญาณแรงดันไฟฟ้าของการเจริญเติบโตมากเกินไปบนคลื่นไฟฟ้าหัวใจ เพื่อชี้แจงการวินิจฉัยในกรณีเช่นนี้ขอแนะนำให้ดำเนินการด้วย การทดสอบการทำงานรวมถึงตัวอย่างจาก การออกกำลังกาย, การกระตุ้นหัวใจผ่านหลอดอาหารร่วมกับการตรวจคลื่นไฟฟ้าหัวใจ (“การตรวจคลื่นไฟฟ้าหัวใจด้วยความเครียด”) หรือการตรวจด้วยการสแกนกล้ามเนื้อหัวใจ (ดูหัวข้อ “โรคหลอดเลือดหัวใจ”)
ก. ความเสียหายของกล้ามเนื้อหัวใจในโอกาสในการขายหลายรายการ - ความสูงของส่วน ST โดยมีความนูนขึ้นพร้อมกับการเปลี่ยนไปใช้คลื่น T คลื่น Q มักถูกบันทึก การเปลี่ยนแปลงเป็นแบบไดนามิก คลื่น T กลายเป็นลบก่อนที่ส่วน ST จะกลับสู่เส้นฐาน
ข. เยื่อหุ้มหัวใจอักเสบการยกระดับส่วน ST ในหลายโอกาสในการขาย (I-III, aVF, V 3 -V 6) ไม่มีภาวะซึมเศร้า ST ในลีดซึ่งกันและกัน (ยกเว้น aVR) ไม่มีคลื่น Q การเปลี่ยนแปลงเป็นแบบไดนามิก คลื่น T กลายเป็นลบหลังจากที่ส่วน ST กลับสู่เส้นฐาน
วี. กระเป๋าหน้าท้องโป่งพองด้านซ้ายการยกระดับส่วน ST โดยปกติจะมีคลื่น Q ลึกหรือรูปแบบของกระเป๋าหน้าท้องที่ซับซ้อน - ประเภท QS การเปลี่ยนแปลงในส่วน ST และคลื่น T เป็นแบบถาวร
ง. กลุ่มอาการการสลับขั้วของหัวใจห้องล่างตอนต้นการเพิ่มส่วน ST โดยมีส่วนโค้งลงเป็นคลื่น T สอดคล้องกัน การเปลี่ยนแปลงในส่วน ST และคลื่น T เป็นแบบถาวร แตกต่างจากบรรทัดฐาน
d. สาเหตุอื่นของการยกระดับส่วน STภาวะโพแทสเซียมสูง, cor pulmonale เฉียบพลัน, กล้ามเนื้อหัวใจอักเสบ, เนื้องอกในหัวใจ
2. อาการซึมเศร้าของส่วนเซนต์
ก. กล้ามเนื้อหัวใจขาดเลือดภาวะซึมเศร้า ST แนวนอนหรือลดลง

ข. ความผิดปกติของการโพลาไรเซชันภาวะซึมเศร้าเฉียงของส่วน ST โดยนูนขึ้นด้านบน (มีกระเป๋าหน้าท้องด้านซ้ายยั่วยวน) คลื่น T เชิงลบ การเปลี่ยนแปลงจะเด่นชัดมากขึ้นในลีด V 5, V 6, I, aVL

วี. ความเป็นพิษของไกลโคไซด์ความหดหู่แบบรางน้ำของกลุ่ม ST คลื่น Biphasic หรือคลื่น T ลบ
d. การเปลี่ยนแปลงที่ไม่เฉพาะเจาะจงในส่วน STสังเกตได้ตามปกติ โดยมีอาการห้อยยานของลิ้นไมทรัล การใช้ยาบางชนิด (คาร์ดิแอคไกลโคไซด์ ยาขับปัสสาวะ ยาออกฤทธิ์ต่อจิตและประสาท) ร่วมกับอิเล็กโตรไลต์รบกวน กล้ามเนื้อหัวใจขาดเลือด หัวใจห้องล่างขวาโตเกิน บล็อกสาขามัด กลุ่มอาการ WPW, อิศวร, หายใจเร็วเกินไป, ตับอ่อนอักเสบ, ช็อค
ไอ.ทีเวฟ
1. คลื่น T สูงความกว้างของคลื่น T > 6 มม. ในสายนำของแขนขา; วี สายหน้าอก> 10-12 มม. (ในผู้ชาย) และ > 8 มม. ในผู้หญิง สังเกตได้ตามปกติ โดยมีภาวะโพแทสเซียมสูง กล้ามเนื้อหัวใจขาดเลือด ในชั่วโมงแรกของกล้ามเนื้อหัวใจตาย มีกระเป๋าหน้าท้องด้านซ้ายโตเกิน รอยโรคในระบบประสาทส่วนกลาง โรคโลหิตจาง

2. คลื่น T ลบลึกคลื่น T ลบที่กว้างและลึกจะถูกบันทึกพร้อมกับรอยโรคของระบบประสาทส่วนกลาง โดยเฉพาะอย่างยิ่งกับอาการตกเลือดใต้เยื่อหุ้มสมองอักเสบ คลื่น T ลบลึกแคบ - ด้วยโรคหัวใจขาดเลือด, ยั่วยวนของช่องซ้ายและขวา

3. การเปลี่ยนแปลงที่ไม่เฉพาะเจาะจงในคลื่น Tคลื่น T แบนหรือกลับด้านเล็กน้อย สังเกตได้ตามปกติเมื่อรับประทานยาบางชนิด โดยมีอาการผิดปกติของอิเล็กโทรไลต์ หายใจเร็วเกิน ตับอ่อนอักเสบ กล้ามเนื้อหัวใจขาดเลือด หัวใจห้องล่างซ้ายโตเกิน บล็อกสาขามัด คลื่นไฟฟ้าหัวใจประเภทเด็กและเยาวชนถาวร: คลื่น T ลบในสาย V 1 -V 3 ในคนหนุ่มสาว
เคช่วง QT
1. การยืดช่วง QT ออกไป QT c > 0.46 สำหรับผู้ชาย และ > 0.47 สำหรับผู้หญิง; (คิวที ค = คิวที/RR)
ก. การยืดช่วง QT แต่กำเนิด: Romano-Ward syndrome (ไม่มีความบกพร่องทางการได้ยิน), Ervel-Lange-Nielsen syndrome (มีอาการหูหนวก)
ข. ได้รับการยืดเวลา QT:การใช้ยาบางชนิด ( ควินิดีน, โปรเคนาไมด์, ไดโซปิราไมด์, อะมิโอดาโรน, โซตาลอลฟีโนไทอาซีน ยาแก้ซึมเศร้าไตรไซคลิก ลิเธียม), ภาวะโพแทสเซียมในเลือดต่ำ, ภาวะแมกนีเซียมในเลือดต่ำ, หัวใจเต้นช้าอย่างรุนแรง, กล้ามเนื้อหัวใจอักเสบ, ลิ้นหัวใจไมตรัลหลุด, กล้ามเนื้อหัวใจขาดเลือด, ภาวะไทรอยด์ทำงานต่ำ, ภาวะอุณหภูมิร่างกายต่ำ, อาหารโปรตีนเหลวแคลอรี่ต่ำ
2. การลดช่วง QT ให้สั้นลงคิวที< 0,35 с при ЧСС 60-100 мин –1 . Наблюдается при гиперкальциемии, гликозидной интоксикации.
ล.ปรง ยู
1. เพิ่มความกว้างของคลื่น Uความกว้างของคลื่น U > 1.5 มม. สังเกตได้จากภาวะโพแทสเซียมในเลือดต่ำ, หัวใจเต้นช้า, อุณหภูมิร่างกายต่ำ, กระเป๋าหน้าท้องด้านซ้ายยั่วยวน, การรับประทานยาบางชนิด (cardiac glycosides, ควินิดีน, อะมิโอดาโรน, ไอโซพรีนาลีน).

2. คลื่น U เชิงลบสังเกตได้จากภาวะกล้ามเนื้อหัวใจขาดเลือดและกระเป๋าหน้าท้องด้านซ้ายยั่วยวน
คลื่นไฟฟ้าหัวใจ หนึ่งในพารามิเตอร์ที่สำคัญที่สุดที่เราซึ่งเป็นแพทย์มักให้ความสนใจเสมอคือส่วนของ S-T ในด้านหนึ่ง พลวัตของมันอาจเป็นสัญญาณเริ่มต้นของความเสียหายของกล้ามเนื้อหัวใจขาดเลือดเฉียบพลัน รวมถึงภาวะกล้ามเนื้อหัวใจตาย ในทางกลับกัน ความจำเพาะของการเปลี่ยนแปลงต่ำส่วน S-T ทำหน้าที่สาเหตุทั่วไป ข้อผิดพลาดในการวินิจฉัยซึ่งอาจส่งผลให้ต้องเข้ารับการรักษาในโรงพยาบาลและหัตถการทางการแพทย์โดยไม่จำเป็น สูงเป็นพิเศษนัยสำคัญทางคลินิก
ได้รับการเพิ่มขึ้น (ระดับความสูง) ของส่วน S-T และนี่ค่อนข้างยุติธรรมเนื่องจากการอุดตันของหลอดเลือดหัวใจตีบเฉียบพลันมักจะมาพร้อมกับระดับความสูงเฉพาะที่ของส่วน S-T ดังนั้นการยกระดับส่วน S-T จึงเป็นรูปแบบ ECG ทางคลินิกที่อาจเป็นอันตราย จนกว่าจะพิสูจน์เป็นอย่างอื่น โดยไม่ร้องขอความสำคัญทางการแพทย์และสังคมโรคหลอดเลือดหัวใจ
5. หัวใจและหนึ่งในภาวะแทรกซ้อนที่น่ากลัว - กล้ามเนื้อหัวใจตาย ควรเน้นว่าการยกระดับส่วน S-T เป็นปรากฏการณ์ ECG ที่พบบ่อยมากนอกหลอดเลือดหัวใจตีบ การตีความปรากฏการณ์นี้อย่างถูกต้องทำหน้าที่เป็นจุดเริ่มต้นในการแก้ไขปัญหากลวิธีทางการแพทย์เพิ่มเติม คอร์พัลโมเนลเฉียบพลัน

6. รูปที่ 37 เยื่อหุ้มหัวใจอักเสบเฉียบพลัน

7. รูปที่.38. ในกรณีของโรคหลอดเลือดสมอง ส่วน S-T จะสูงขึ้นเล็กน้อยคล้ายที่ราบสูงอาจปรากฏในสายหน้าอก บ่อยครั้งสิ่งนี้ทำให้เกิดการวินิจฉัยโรคกล้ามเนื้อหัวใจตายในรูปแบบ "สมอง" ที่ไม่ถูกต้อง ผมจะยกตัวอย่าง 3 ตัวอย่าง (ในทุกกรณี การวินิจฉัยโรคหลอดเลือดสมองได้รับการยืนยันโดยใช้ SCT ของสมอง):
 รูปที่.39
รูปที่.39 
 รูปที่.41
รูปที่.41
8. กลุ่มอาการ WPW. แม้จะมีความชัดเจนของสัญญาณคลื่นไฟฟ้าหัวใจของ ventricular preexcitation แต่ความเป็นไปได้ของการยกระดับส่วน S-T มักถูกลืม:
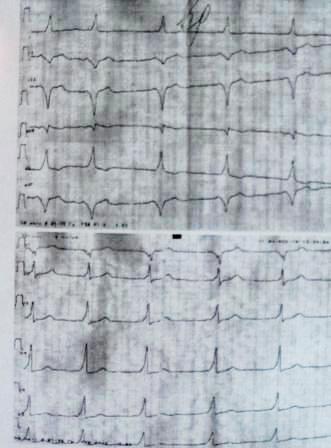

9. กลุ่มอาการบรูกาดา ลักษณะ "รูปอาน" ของการเพิ่มขึ้นโดยมีความนูนขึ้นในสาย V1-V3 ถือเป็นการวินิจฉัย:

10. กระเป๋าหน้าท้องยั่วยวนขวา. นอกเหนือจากประเภท "ตำรา" ของภาวะห้องล่างขวามากเกินไป (ประเภท S, ประเภท R, ประเภท rSR) คุณสามารถมองเห็นระดับความสูงของส่วน S-T คล้ายที่ราบสูงเล็กๆ ที่แยกออกมาได้ในส่วนหน้าก่อนบันทึก "ด้านหน้า":

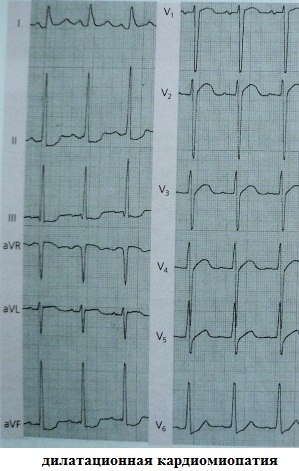
11. Takotsubo คาร์ดิโอไมโอแพที ภาพ ECG แยกไม่ออกจากภาวะกล้ามเนื้อหัวใจตายเฉียบพลัน การตรวจหลอดเลือดหัวใจและอัลตราซาวนด์หัวใจช่วยในการวินิจฉัยที่ถูกต้อง:

12. ภาวะกล้ามเนื้อหัวใจตายทุติยภูมิ (ไม่เกิดลิ่มเลือดอุดตัน) เรากำลังพูดถึงอาการหัวใจวายที่เกิดขึ้นภายใต้สภาวะของระบบไหลเวียนโลหิตที่ "เครียด" ตัวอย่างเช่น tachysystole สูงเป็นเวลานานหรือความดันโลหิตสูงในหลอดเลือดแดงรุนแรง ไม่ว่าในกรณีใด เมื่อมีภาวะกล้ามเนื้อหัวใจตาย จะมีการตีบหรืออุดตันเรื้อรังในหลอดเลือดแดงหัวใจ:


13. กรณีอื่นๆ ของการยกระดับส่วน ส-ท:


ในหทัยวิทยาฉุกเฉิน การตรวจหาระดับความสูงของส่วน S-T บน ECG เป็นเรื่องที่น่าสงสัยเป็นหลักสำหรับภาวะกล้ามเนื้อหัวใจตายเฉียบพลัน ภาวะลิ่มเลือดอุดตัน หลอดเลือดแดงในปอดหรือเยื่อหุ้มหัวใจอักเสบ อย่างไรก็ตาม ตามที่แสดงให้เห็นในทางปฏิบัติ รูปแบบ ECG นี้พบได้บ่อยมากและมักตรวจพบได้ในสถานการณ์ทางคลินิกที่หลากหลาย ซึ่งถือเป็น "การเลียนแบบ" พยาธิวิทยาของหลอดเลือดหัวใจ
จำสิ่งนี้ไว้! ขอให้โชคดีกับการวินิจฉัยของคุณ!
สัญญาณที่เป็นไปได้สูงของ "ก่อนแผลเป็น" IHD ได้แก่ การกระจัดของส่วน ST: การเพิ่มขึ้น (ระดับความสูง) และการลดลง (ภาวะซึมเศร้า) ด้วยการติดตาม Holter การเปลี่ยนแปลงเหล่านี้จะมองเห็นได้เป็นการเบี่ยงเบนของแนวโน้ม ST จากระดับ "จุดสูงสุด" และ "เครา" เป็นศูนย์
ความจริงของการเสียชีวิตของกล้ามเนื้อหัวใจทุกชั้นใน ECG นั้นสะท้อนให้เห็นโดยคลื่น Q ทางพยาธิวิทยา (กว้างและแอมพลิจูดมากกว่าหนึ่งในสี่ของความสูงของคลื่น R ในตะกั่วเดียวกัน)
การยกระดับ ST สามารถสังเกตได้ในเงื่อนไขอื่น ๆ โปรดจำไว้ว่าสิ่งนี้ (ซินโดรมการสลับขั้วในช่วงต้น - โดดเด่นด้วยรอยบากที่หัวเข่าจากมากไปน้อยของคลื่น R และระยะเวลาของเงื่อนไขนี้ในซองหนัง, เยื่อหุ้มหัวใจอักเสบ - การเปลี่ยนแปลงนั้นมีอยู่ในทั้งหมดหรือเกือบทั้งหมด โอกาสในการขาย) ภาวะซึมเศร้า ST อาจเกิดขึ้นได้เมื่อมีไกลโคไซด์เกินขนาด แต่รูปร่างของส่วนนั้นมีลักษณะเฉพาะมากและมีลักษณะคล้ายกับ "รางน้ำ"
ตัวเลือกที่เหลือสำหรับการเปลี่ยน QRS complex นั้นถือว่าเป็นไปได้ (เช่น ไม่สามารถทำการวินิจฉัยตามตัวเลือกเหล่านั้นได้) ส่วนใหญ่มักเป็นคลื่น T ที่เป็นลบ หากคุณกำลังติดต่อกับคนไข้ด้วย อาการปวดเฉียบพลันที่หน้าอกและการเปลี่ยนแปลงใด ๆ ของ ECG จำกฎง่ายๆ: ควรเข้ารับการรักษาในโรงพยาบาลผู้ป่วยสิบรายโดยไม่มีอาการหัวใจวายดีกว่าการไม่รักษาในโรงพยาบาลผู้ป่วยหัวใจวายหนึ่งคน ไม่ต้องกังวล แพทย์รถพยาบาลจะดูแลคุณอย่างเข้าใจ
ภาวะซึมเศร้าขาดเลือดของกลุ่ม ST ใน ECG และ Holter:
↓แนวโน้มตำแหน่งเซ็กเมนต์ในภาวะซึมเศร้าขาดเลือด: “เครา” สามารถมองเห็นได้ในระหว่างตอนที่ขาดเลือด
↓รูปภาพจากการบันทึก ECG ของ Holter เดียวกัน: ในสายนำที่แสดงลักษณะของผนังด้านล่างของกล้ามเนื้อหัวใจตาย LV (II, III, AVF) จะมองเห็นความหดหู่ที่เชื่อถือได้ของส่วน ST (เส้นสีแดงแนวนอนผ่านจุดเริ่มต้นของคลื่น Q)

การยกระดับส่วน Ischemic ST บน ECG และ Holter:
↓แนวโน้มของตำแหน่งส่วน ST ระหว่างระดับความสูงที่ขาดเลือด: “จุดสูงสุด” สูงสามารถมองเห็นได้ในเวลาที่เกิดภาวะขาดเลือด

↓จุดเริ่มต้นของตอนขาดเลือด: ในสายนำที่แสดงลักษณะของพื้นที่ anterolateral ของกล้ามเนื้อหัวใจ LV (I, V3-V5) ระดับความสูงของ ST เริ่มต้นขึ้น Reciprocal ST depression เริ่มต้นใน lead AVR

↓การพัฒนาของภาวะขาดเลือด: การยกระดับส่วน ST เพิ่มขึ้น การเปลี่ยนแปลงเริ่มต้นในโอกาสในการขายที่ "เงียบ" ก่อนหน้านี้ ที่หน้าอกตรงกลางส่วนที่ซับซ้อนจะมีรูปทรงของ "หลังแมว" ซึ่งเป็นลักษณะของภาวะกล้ามเนื้อหัวใจตายเฉียบพลัน

↓จุดสูงสุดของภาวะขาดเลือด: ความสูงของส่วน ST จะอยู่สูงสุด ใน V4-V6 QRS complex มีลักษณะเป็นเส้นโค้ง monophasic ใน lead AVR เส้นโค้งจะเป็น monophasic เช่นกัน แต่จะชี้ลงด้านล่าง (การเปลี่ยนแปลงซึ่งกันและกัน) สิ่งที่น่าสนใจก็คือ ผู้ป่วยมาที่คลินิกผู้ป่วยนอกเพื่อถอดซองหนังออกด้วยเท้าของเขาเอง แม้ว่าจะมีการระบุไนเตรตจำนวนหนึ่งไว้ในบันทึกประจำวันของเขาก็ตาม หลังจากการถอดรหัส เขาถูกนำส่งโรงพยาบาลโดยรถพยาบาล

Scar Q เป็นสัญญาณของการตายของส่วนหนึ่งของกล้ามเนื้อหัวใจตาย:
↓ในลีด V1-V4 มองเห็นความลึก (มากกว่าหนึ่งในสามของความสูงของคลื่น R) และ Q ที่ค่อนข้างกว้าง นี่เป็นสัญญาณของภาวะกล้ามเนื้อหัวใจตายก่อนหน้านี้จากการขยายตำแหน่งที่กว้างขวาง - ผนังด้านหน้า กะบัง เป็นส่วนหนึ่งของ ผนังด้านข้างของช่องซ้าย
นอกจากนี้ก็ยังมี การปิดล้อมที่สมบูรณ์สาขามัดด้านขวา (คลื่น R ด้านซ้ายหายไปด้านหลังแผลเป็น Q) เช่นเดียวกับการรบกวนจังหวะที่ซับซ้อน - คู่ NVES-VES กระตุ้นให้เกิดการเขย่าเบา ๆ ของอิศวรเหนือช่องท้อง

การเปลี่ยนแปลงของคลื่นไฟฟ้าหัวใจในโรคหลอดเลือดหัวใจตีบและโรคหลอดเลือดหัวใจเรื้อรังไม่ได้เกิดจากการหยุดชะงักของหลอดเลือดหัวใจเอง แต่เกิดจากการขาดออกซิเจนของกล้ามเนื้อหัวใจเพิ่มขึ้นเนื่องจากขาดเลือด อาการของโรคนี้ไม่เฉพาะเจาะจงและอาจปรากฏในโรคอื่นๆ ดังนั้นการวินิจฉัยที่ชัดเจนจึงทำขึ้นโดยพิจารณาจากชุดสัญญาณ ECG ร่วมกับอาการทางคลินิกและผลการทดสอบการทำงาน
- 1. การกระจัดในแนวนอนของส่วน ST สังเกตได้จากการกระจัดที่เกือบจะขนานกับไอโซไลน์ ส่วน ST สามารถแปลงเป็นคลื่น T บวกหรือลบ, ไอโซอิเล็กทริกหรือไบเฟสิก
- 2. การกระจัดลงเฉียงของส่วน ST เมื่อมันขยายลงจากเส้นไอโซอิเล็กทริกและอยู่ห่างจาก QRS complex ระดับความหดหู่ของส่วน ST จะค่อยๆ เพิ่มขึ้น บางครั้งการเปลี่ยนแปลงนี้เรียกว่าจาก R ไป T จากนั้นส่วนดังกล่าวจะเปลี่ยนเป็นคลื่น T ที่เป็นค่าบวกหรือลบ คลื่นไอโซอิเล็กทริกหรือไบเฟสซิก
- 3. การเคลื่อนตัวของส่วน ST ลงจาก isoline โดยให้ส่วนโค้งหงายขึ้นด้านบน การลดลงของส่วนนี้จะแสดงออกมาไม่เท่ากันตลอดความยาวทั้งหมด โดยมีรูปร่างคล้ายส่วนโค้ง โดยให้ส่วนนูนหงายขึ้น ส่วน ST เปลี่ยนเป็นคลื่น T เชิงบวกหรือเชิงลบ, ไอโซอิเล็กทริกหรือไบเฟสซิก
- 4. การกระจัดขึ้นเฉียงขึ้นของส่วน ST อาการซึมเศร้าที่ใหญ่ที่สุดด้วยตัวเลือกนี้จะถูกบันทึกทันทีหลังจาก QRS complex หลังจากนั้น ส่วนจะค่อยๆ เคลื่อนขึ้นสู่เส้นไอโซอิเล็กทริก และเปลี่ยนเป็นคลื่น T เชิงบวกหรือแบบสองเฟส
- 5. การกระจัดรูปทรงรางของส่วน ST ประเภทนี้มีรูปร่างเหมือนส่วนโค้ง โดยหันส่วนนูนลงด้านล่าง และเปลี่ยนเป็นคลื่น T เชิงบวก ไอโซอิเล็กทริก หรือไบเฟสซิก
- การปรากฏตัวของคลื่น U เชิงลบหรือ biphasic;
- ระยะเวลาของคลื่น P เพิ่มขึ้นเล็กน้อย
- เพิ่มขึ้นในช่วง QT เนื่องจากการยืดตัวของ systole ไฟฟ้าของโพรง;
- การเบี่ยงเบนที่คมชัดระหว่างแกนไฟฟ้าของ QRS complex และคลื่น T
- มักพบการรบกวนจังหวะและการนำภายในหัวใจหลายอย่าง
- ความผิดปกติต่างๆของการนำ intraventricular แสดงออกโดยการแยก QRS complex;
แสดงทั้งหมด
ปรากฏการณ์ ECG ในโรคหลอดเลือดหัวใจตีบและโรคหัวใจขาดเลือด
ด้วยโรคหัวใจขาดเลือด ECG แสดงการเปลี่ยนแปลงลักษณะเฉพาะในส่วน ST และคลื่น T.
หลอดเลือดหัวใจไม่เพียงพอและการไหลเวียนของกล้ามเนื้อหัวใจลดลง เลือดแดงมักจะทำให้เกิดภาวะซึมเศร้าและการเปลี่ยนแปลงรูปร่างของส่วน ST ซึ่งโดยปกติจะผ่านไปอย่างราบรื่นผ่านเข้าสู่หัวเข่าจากน้อยไปมากของคลื่น T คลื่น. นี่เป็นช่วงเช้า สัญญาณการวินิจฉัยการพัฒนาโรคหัวใจขาดเลือดในผู้ป่วย การลุกลามของโรคต่อไปจะรวมกับภาวะซึมเศร้าของกลุ่ม ST ใต้ไอโซลีน ซึ่งสัมพันธ์กับความเสียหายใต้เยื่อบุหัวใจเนื่องจากภาวะกล้ามเนื้อหัวใจขาดเลือดและการเปลี่ยนแปลงลักษณะเฉพาะในคลื่น T
การเปลี่ยนแปลงส่วน ST
ภาวะซึมเศร้าของกลุ่ม ST มี 5 ประเภท:

การเกิดโรคหลอดเลือดหัวใจตีบที่พบบ่อยที่สุดคือการเคลื่อนตัวของส่วน ST ในแนวนอนและเฉียงลง
ความรุนแรงของการกระจัดของส่วน ST เป็นสัดส่วนโดยตรงกับความรุนแรงของการเปลี่ยนแปลงของการขาดเลือดและความไม่เพียงพอของหลอดเลือด การกระจัดลงจากไอโซลีนประมาณ 1 มม. หรือมากกว่านั้นในตัวนำหน้าอก มากกว่า 0.5 มม. ในตัวนำมาตรฐาน บ่งชี้ได้อย่างน่าเชื่อถือว่ามีภาวะกล้ามเนื้อหัวใจขาดเลือด ความหดหู่เล็กน้อยถึง 0.5 มม. ก็เกิดขึ้นในคนที่มีสุขภาพแข็งแรงเช่นกัน
ด้วยโรคหลอดเลือดหัวใจตีบและโรคหลอดเลือดหัวใจ ยังสามารถสังเกตระดับความสูง (เพิ่มขึ้น) ของส่วน ST ได้ โดยปกติแล้วจะมีรูปทรงคล้ายกับส่วนโค้งโดยมีความนูนคว่ำลง ส่วน ST ในกรณีนี้จะกลายเป็นคลื่น T เชิงบวกหรือไอโซอิเล็กทริก ระดับความสูงที่มีนัยสำคัญในการวินิจฉัยของส่วน ST ควรมีอย่างน้อย 1 มม. ในกรณีนี้ให้ดำเนินการ การวินิจฉัยแยกโรคด้วยภาวะกล้ามเนื้อหัวใจตาย
ลักษณะการเปลี่ยนแปลงของ ST ของโรคหลอดเลือดหัวใจตีบและโรคหลอดเลือดหัวใจมักแปลเป็นภาษาท้องถิ่นที่หน้าอกด้านซ้ายนำไปสู่ V4-V6 และนำไปสู่ II, III, aVF, I, aVL
ในภาวะกล้ามเนื้อหัวใจตายเฉียบพลันและภาวะหลอดเลือดหัวใจไม่เพียงพอ ปรากฏการณ์ ST ส่วนที่คล้ายกันเกิดขึ้น ความแตกต่าง หลักสูตรเรื้อรัง IHD และ angina pectoris จะไม่มีการเปลี่ยนแปลงด้านพลวัตและความมั่นคงเป็นเวลานาน

คลื่น T เปลี่ยนแปลง
การเปลี่ยนแปลงที่เฉพาะเจาะจงที่สุดของคลื่น T สำหรับโรคหลอดเลือดหัวใจตีบและโรคหัวใจขาดเลือดคือคลื่น T “หลอดเลือดหัวใจ” (มีลักษณะเป็นรูปร่างแหลมและสมมาตร) ซึ่งมักจะเป็นลบ รูปร่างของฟันนี้สัมพันธ์กับการพัฒนาของภาวะกล้ามเนื้อหัวใจขาดเลือดจากการส่งผ่านภาพ คลื่น T ที่เป็นลบ ซึ่งเป็นลักษณะของโรคหัวใจขาดเลือด มักจะอยู่ลึก โดยมีแอมพลิจูดตั้งแต่ 5 มม. ขึ้นไป
บางครั้งภาวะกล้ามเนื้อหัวใจขาดเลือดปรากฏเป็นคลื่น T เชิงบวกขนาดยักษ์ - คลื่น T "หลอดเลือดหัวใจ" สูง การเปลี่ยนแปลงนี้ยังเกิดขึ้นในโรคอื่น ๆ (ภาวะโพแทสเซียมสูง, เยื่อหุ้มหัวใจอักเสบ) และไม่ได้ทำให้เกิดโรค
และสำหรับโรคหัวใจขาดเลือดและโรคหลอดเลือดหัวใจตีบ ก็สามารถบันทึกคลื่น T สองเฟสได้: +- หรือ -+ บ่อยครั้งที่การบันทึกคลื่นดังกล่าวเกิดขึ้นเมื่ออิเล็กโทรดสำหรับการบันทึกอยู่ห่างจากโซนขาดเลือด
ในโรคหลอดเลือดหัวใจตีบเรื้อรังและโรคหลอดเลือดหัวใจตีบ บางครั้ง T wave ที่ลดลงและลดลงมักถูกบันทึกไว้ บ่อยครั้งการลดลงเกิดขึ้นในสายหลักส่วนใหญ่

สัญญาณของโรคหลอดเลือดหัวใจอีกประการหนึ่งคืออัตราส่วนของ T V1> T V6 และ T I< T III.
ส่วนใหญ่แล้ว คลื่น T ทางพยาธิวิทยาจะถูกบันทึกไว้ในลีดพรีคอร์เดียลด้านซ้าย, ลีด I, aVL และในลีด III, aVF ด้วย ในหน้าอกด้านขวานำไปสู่ V1-V2 การเปลี่ยนแปลงของคลื่น T ในระหว่างโรคหลอดเลือดหัวใจตีบจะสังเกตได้น้อยกว่ามาก
จำเป็นต้องแยกแยะความแตกต่างของคลื่น T ที่เป็นลบในระหว่างภาวะขาดเลือดขาดเลือดและระหว่างการเปลี่ยนแปลงแบบไดนามิกโดยไม่มีความเสียหายต่อกล้ามเนื้อหัวใจ เมื่อต้องการทำเช่นนี้ การซ้อมรบ Valsalva การทดสอบด้วยการหายใจเร็วเกินไป โพแทสเซียม ออบซิแดน การทดสอบมีพยาธิสภาพและหากคลื่น T ลบกลายเป็นค่าบวกแสดงว่ามีโรคหลอดเลือดหัวใจตีบและโรคหัวใจขาดเลือด
ข้อสรุปของ ECG ไม่ใช่การวินิจฉัย คำตัดสินสุดท้ายจัดทำโดยแพทย์โรคหัวใจ อาการทางคลินิก, สัญญาณคลื่นไฟฟ้าหัวใจตลอดจนผลการทดสอบและการศึกษาด้านการทำงาน

อาการคลื่นไฟฟ้าหัวใจเพิ่มเติม
อาการเหล่านี้อาจไม่เกิดขึ้นเสมอไปหรืออาจร่วมกับโรคอื่นๆ ที่ไม่เกี่ยวข้องกับโรคหัวใจขาดเลือดและโรคหลอดเลือดหัวใจตีบ จากสัญญาณเหล่านี้เพียงอย่างเดียว เป็นไปไม่ได้ที่จะสันนิษฐานว่ามีโรคนี้หรือไม่ สิ่งเหล่านี้เป็นเพียงตัวบ่งชี้เพิ่มเติมของอาการ ECG หลักของ IHD
สัญญาณที่บ่งชี้ว่าน่าจะมีโรคหัวใจขาดเลือดและโรคหลอดเลือดหัวใจตีบ ได้แก่:
การเปลี่ยนแปลงของคลื่นไฟฟ้าหัวใจระหว่างการโจมตีของโรคหลอดเลือดหัวใจตีบ
ในระหว่างที่เริ่มมีอาการปวดหัวใจเนื่องจากโรคหลอดเลือดหัวใจตีบ คลื่นไฟฟ้าหัวใจอาจแสดงอาการซึมเศร้าในส่วน ST ร่วมกับการผกผันของคลื่น T แต่โดยปกติแล้วสิ่งเหล่านี้เป็นการเปลี่ยนแปลงที่เข้ามาซึ่งไม่สามารถบันทึกได้เสมอไปเนื่องจากมีระยะเวลาสั้น ๆ . หลังจากการโจมตีสิ้นสุดลง ECG มักจะกลับสู่รูปแบบดั้งเดิม การเปลี่ยนแปลงของกล้ามเนื้อหัวใจตายในระหว่างเริ่มมีอาการปวดสัมพันธ์กับภาวะขาดออกซิเจนของกล้ามเนื้อหัวใจตายกระจาย
โดยปกติแล้ว อาการเจ็บแน่นหน้าอกมักเกิดขึ้นจากการออกกำลังกาย การระเบิดอารมณ์ หรือความเครียด
ลักษณะของโรคหลอดเลือดหัวใจตีบของ Prinzmetal
นี่เป็นโรคหลอดเลือดหัวใจตีบชนิดพิเศษ ซึ่งเกิดขึ้นในช่วงที่เหลือหรือระหว่างกิจกรรมประจำวันตามปกติ และไม่เกี่ยวข้องกับความเครียดใดๆ
คลื่นไฟฟ้าหัวใจมีลักษณะเฉพาะคือการมีระดับความสูงของ ST พร้อมการเปลี่ยนเป็นคลื่น T เชิงบวก เป็นผลให้มีการบันทึกเส้นโค้งโมโนเฟสิก บนผนังด้านตรงข้ามของกล้ามเนื้อหัวใจจะมีการเปลี่ยนแปลงซึ่งกันและกัน (ย้อนกลับไปยังสิ่งที่มีอยู่) เช่น การลดลงของส่วน ST
การเปลี่ยนแปลงของโรคหลอดเลือดหัวใจตีบของ Prinzmetal จะคงอยู่ระยะหนึ่ง จากนั้นจึงกลับสู่ระดับเดิม สันนิษฐานว่าสิ่งนี้เกิดขึ้นเนื่องจากการกระตุกของหลอดเลือดหัวใจ


