Navigare rapidă pe pagină
Aproape fiecare persoană care a suferit o electrocardiogramă este interesată de semnificația diferiților dinți și de termenii scrisi de diagnostician. Deși doar un cardiolog poate da o interpretare completă a unui ECG, toată lumea își poate da seama cu ușurință dacă cardiograma cardiacă este bună sau dacă există unele anomalii.
Indicatii pentru efectuarea unui ECG
Un studiu non-invaziv - o electrocardiogramă - se efectuează în următoarele cazuri:
- Plângerile pacientului despre presiune ridicata, dureri în piept și alte simptome care indică patologia cardiacă;
- Deteriorarea stării de bine a unui pacient cu o boală cardiovasculară diagnosticată anterior;
- Abaterile in analize de laborator sânge - creșterea colesterolului, protrombină;
- În pregătire pentru intervenție chirurgicală;
- Detectarea patologiei endocrine, boli ale sistemului nervos;
- După infecții severe cu risc crescut de complicații cardiace;
- În scop profilactic la femeile însărcinate;
- Examinarea stării de sănătate a șoferilor, piloților etc.
Decodificare ECG - numere și litere latine
O interpretare la scară completă a cardiogramei cardiace include o evaluare ritm cardiac, funcționarea sistemului de conducere și starea miocardului. Pentru aceasta, se folosesc următoarele cabluri (electrozii sunt instalați într-o anumită ordine pe piept și membre):
- Standard: I - stânga/ încheietura mâinii drepte pe mâini, II - încheietura mâinii drepte și zona gleznei pe piciorul stâng, III - glezna și încheietura mâinii stângi.
- Întăriți: aVR - încheietura mâinii drepte și membre combinate stângi superioare/inferioare, aVL - incheietura stangași combinate glezna stângă și încheietura mâinii mana dreapta, aVF - zona gleznei stângi și potențialul combinat al ambelor încheieturi.
- Toracică (diferența de potențial situată pe cufăr electrod cu ventuză și potențiale combinate ale tuturor extremităților): V1 - electrod în spațiul intercostal IV de-a lungul marginii drepte a sternului, V2 - în spațiul intercostal IV din stânga sternului, V3 - pe coasta IV de-a lungul linia parasternală stângă, V4 - V spațiu intercostal de-a lungul liniei media-claviculare stângi, V5 - V spațiu intercostal de-a lungul liniei axilare anterioare din stânga, V6 - V spațiu intercostal de-a lungul liniei media-axilare din stânga.
Pectorali suplimentari - situate simetric față de pectoralul stâng cu V7-9 suplimentar.
Un ciclu cardiac pe ECG este reprezentat de graficul PQRST, care înregistrează impulsurile electrice din inimă:
- Unda P - afișează excitația atrială;
- Complexul QRS: Unda Q - faza inițială de depolarizare (excitație) a ventriculilor, Unda R - procesul propriu-zis de excitație ventriculară, Unda S - sfârșitul procesului de depolarizare;
- Unda T – caracterizează stingerea impulsurilor electrice în ventriculi;
- Segmentul ST - descrie recuperare totală starea initiala a miocardului.
La descifrarea indicatorilor ECG, înălțimea dinților și locația lor în raport cu izolinie, precum și lățimea intervalelor dintre ei sunt importante.
Uneori, în spatele undei T este înregistrat un puls U, indicând parametrii sarcinii electrice transportate de sânge.
Interpretarea indicatorilor ECG - norma la adulți

Pe electrocardiogramă, lățimea (distanța orizontală) a dinților - durata perioadei de excitare a relaxării - se măsoară în secunde, înălțimea în derivații I-III - amplitudinea impulsului electric - în mm. Cardiogramă normală la un adult arata asa:
- Frecvența cardiacă - frecvența cardiacă normală este de 60-100/min. Se măsoară distanța de la vârfurile undelor R adiacente.
- EOS - axa electrică a inimii este considerată a fi direcția unghiului total al vectorului forță electrică. Indicator normal- 40-70º. Abaterile indică rotația inimii în jurul propriei axe.
- Unda P este pozitivă (direcționată în sus), negativă doar în plumb aVR. Lățimea (durata excitației) - 0,7 - 0,11 s, dimensiune verticală - 0,5 - 2,0 mm.
- Interval PQ - distanta orizontala 0,12 - 0,20 s.
- Unda Q este negativă (sub izolinie). Durata 0,03 s, sens negativînălțime 0,36 - 0,61 mm (egal cu ¼ din dimensiunea verticală a undei R).
- Unda R este pozitivă. Ceea ce contează este înălțimea sa - 5,5 -11,5 mm.
- Unda S - înălțime negativă 1,5-1,7 mm.
- Complex QRS - distanță orizontală 0,6 - 0,12 s, amplitudine totală 0 - 3 mm.
- Unda T este asimetrică. Înălțime pozitivă 1,2 - 3,0 mm (egal cu 1/8 - 2/3 din unda R, negativă în derivația aVR), durată 0,12 - 0,18 s (mai mare decât durata complexului QRS).
- Segment ST - trece la nivelul izolinei, lungime 0,5 -1,0 s.
- Unda U - indicator inaltime 2,5 mm, durata 0,25 s.
Rezultate prescurtate ale interpretării ECG la adulți și norma din tabel:
În timpul cercetării normale (viteza de înregistrare - 50 mm/sec), decodificarea ECG la adulți se efectuează conform următoarelor calcule: 1 mm pe hârtie la calcularea duratei intervalelor corespunde cu 0,02 sec.
O undă P pozitivă (derivații standard) urmată de un complex QRS normal înseamnă ritm sinusal normal.
ECG normal la copii, interpretare
Parametrii cardiogramei la copii sunt oarecum diferiți de cei la adulți și variază în funcție de vârstă. Interpretarea ECG inimi la copii, normal:
- Frecvența cardiacă: nou-născuți - 140 - 160, până la 1 an - 120 - 125, până la 3 ani - 105 -110, până la 10 ani - 80 - 85, după 12 ani - 70 - 75 pe minut;
- EOS - corespunde indicatorilor pentru adulți;
- ritmul sinusal;
- dintele P - nu depășește 0,1 mm înălțime;
- lungimea complexului QRS (adesea nu deosebit de informativ în diagnostic) - 0,6 - 0,1 s;
- Intervalul PQ - mai mic sau egal cu 0,2 s;
- Unda Q - parametrii instabili, valorile negative în plumb III sunt acceptabile;
- Unda P - întotdeauna deasupra izolinei (pozitiv), înălțimea într-un fir poate fluctua;
- Unda S - indicatori negativi de valoare variabilă;
- QT - nu mai mult de 0,4 s;
- Durata QRS și a undei T sunt egale, 0,35 - 0,40.

Exemplu de ECG cu tulburări de ritm
Pe baza abaterilor din cardiogramă, un cardiolog calificat poate nu numai să diagnosticheze natura bolii de inimă, ci și să înregistreze locația focarului patologic.
Aritmii
Se disting următoarele tulburări de ritm cardiac:
- Aritmie sinusală - lungimea intervalelor RR fluctuează cu o diferență de până la 10%. Nu este considerată o patologie la copii și tineri.
- Bradicardia sinusală este o scădere patologică a frecvenței contracțiilor la 60 pe minut sau mai puțin. Unda P este normală, PQ de la 12 s.
- Tahicardie - ritm cardiac 100 - 180 pe minut. La adolescenți - până la 200 pe minut. Ritmul este corect. În cazul tahicardiei sinusale, unda P este puțin mai mare decât în mod normal, în cazul tahicardiei ventriculare, indicatorul de lungime QRS este peste 0,12 s.
- Extrasistolele sunt contracții extraordinare ale inimii. Cele singure pe un ECG obișnuit (pe un Holter de 24 de ore - nu mai mult de 200 pe zi) sunt considerate funcționale și nu necesită tratament.
- Tahicardia paroxistică este o creștere paroxistică (de câteva minute sau zile) a frecvenței cardiace până la 150-220 pe minut. Este caracteristic (doar în timpul unui atac) ca unda P să se îmbine cu QRS. Distanța de la unda R la înălțimea P a următoarei contracții este mai mică de 0,09 s.
- Fibrilația atrială este o contracție neregulată a atriilor cu o frecvență de 350-700 pe minut, iar a ventriculilor - 100-180 pe minut. Nu există undă P, există oscilații ondulate mici spre mari de-a lungul întregii izolinii.
- Flutter atrial - până la 250-350 de contracții atriale pe minut și contracții ventriculare lente regulate. Ritmul poate fi corect; ECG-ul indică unde atriale din dinți de ferăstrău, mai ales pronunțate în derivațiile standard II - III și toracice V1.
Abaterea poziției EOS
O modificare a vectorului EOS total la dreapta (mai mult de 90º), o valoare mai mare a înălțimii undei S în comparație cu undea R indică patologia ventriculului drept și blocul fascicul His.
Când EOS este deplasat la stânga (30-90º) și există un raport patologic al înălțimii undelor S și R, sunt diagnosticate hipertrofia ventriculară stângă și blocarea ramului fascicul lui His. Abaterea EOS indică un atac de cord, edem pulmonar, BPOC, dar poate fi și normal.
Încălcarea sistemului de conducere
Următoarele patologii sunt cel mai adesea înregistrate:
- Bloc atrioventricular (AV) de gradul I - distanță PQ mai mare de 0,20 s. După fiecare P, urmează în mod natural QRS;
- Bloc atrioventricular, stadiul 2. - o prelungire treptată a PQ în întregul ECG deplasează uneori complexul QRS (deviație de tip Mobitz 1) sau se înregistrează o pierdere completă a QRS pe fondul unui PQ de lungime egală (Mobitz 2);
- Blocarea completă a nodului AV - ritmul cardiac atrial este mai mare decât ritmul cardiac ventricular. PP și RR sunt aceleași, PQ au lungimi diferite.
Boli ale inimii selectate
Rezultatele interpretării ECG pot oferi informații nu numai despre ceea ce sa întâmplat boala de inima, dar și patologii ale altor organe:
- Cardiomiopatie - hipertrofie atrială (de obicei cea stângă), unde de amplitudine mică, blocare parțială a His, fibrilație atrială sau extrasistole.
- Stenoza mitrală - atriul stâng și ventriculul drept sunt mărite, EOS este deviat spre dreapta, adesea fibrilație atrială.
- Prolaps de valvă mitrală - undă T aplatizată/negativă, o oarecare prelungire a intervalului QT, segment ST deprimat. Sunt posibile diverse tulburări de ritm.
- Obstrucție pulmonară cronică - EOS este la dreapta undelor normale, de amplitudine mică, bloc AV.
- Leziuni ale sistemului nervos central (inclusiv hemoragia subarahnoidiană) - Q patologic, undă T largă și cu amplitudine mare (negativă sau pozitivă), U pronunțat, tulburări de ritm QT de lungă durată.
- Hipotiroidism - PQ lung, QRS scăzut, undă T plată, bradicardie.
Destul de des, un ECG este efectuat pentru a diagnostica infarctul miocardic. În același timp, fiecare dintre etapele sale corespunde modificărilor caracteristice ale cardiogramei:
- stadiu ischemic - un T ascuțit cu un apex ascuțit este înregistrat cu 30 de minute înainte de debutul necrozei mușchiului inimii;
- stadiul de deteriorare (schimbările sunt înregistrate în primele ore până la 3 zile) - ST sub formă de dom deasupra izolinei se îmbină cu unda T, Q superficial și R ridicat;
- stadiul acut (1-3 săptămâni) - cea mai proastă cardiogramă a inimii în timpul unui atac de cord - păstrarea ST în formă de cupolă și trecerea undei T la valori negative, scăderea înălțimii lui R, Q patologic;
- stadiul subacut (până la 3 luni) - compararea ST cu izolina, păstrarea Q și T patologic;
- stadiul de cicatrizare (câțiva ani) - Q patologic, R negativ, unda T netezită ajunge treptat la valori normale.
Nu este nevoie să tragi un semnal de alarmă dacă găsești modificări patologice în ECG-ul care ți-a fost eliberat. Trebuie amintit că unele abateri de la normă apar în oameni sanatosi.
Dacă o electrocardiogramă dezvăluie orice proces patologic în inimă, cu siguranță vei fi programat pentru o consultație cu un cardiolog calificat.
Cardiologie
Capitolul 5. Analiza electrocardiogramei
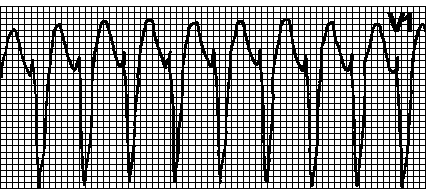

V. Tulburări de conducere. Blocarea ramurii anterioare a ramului fascicul stâng, blocarea ramurii posterioare a ramului fascicul stâng, blocarea ramului fascicul stâng, blocarea ramului fascicul drept, blocul AV gradul II și blocul AV complet.
G. Aritmii vezi cap. 4.
VI. Tulburări electrolitice
A. Hipokaliemie. Prelungirea intervalului PQ. Lărgirea complexului QRS (rar). Undă U pronunțată, undă T inversată aplatizată, deprimare a segmentului ST, ușoară prelungire a intervalului QT.
B. Hiperkaliemie
Ușoare(5,5 x 6,5 meq/l). Undă T simetrică cu vârf înalt, scurtarea intervalului QT.
Moderat(6,5 x 8,0 meq/l). Scăderea amplitudinii undei P; prelungirea intervalului PQ. Lărgirea complexului QRS, scăderea amplitudinii undei R. Deprimarea sau ridicarea segmentului ST. Extrasistolă ventriculară.
Greu(911 meq/l). Absența undei P. Expansiunea complexului QRS (până la complexe sinusoidale). Ritm idioventricular lent sau accelerat, tahicardie ventriculară, fibrilație ventriculară, asistolă.
ÎN. Hipocalcemie. Prelungirea intervalului QT (datorită prelungirii segmentului ST).
G. Hipercalcemie. Scurtarea intervalului QT (datorită scurtării segmentului ST).
VII. Acțiune medicamente
A. Glicozide cardiace
Efect terapeutic. Prelungirea intervalului PQ. Depresiunea oblică a segmentului ST, scurtarea intervalului QT, modificări ale undei T (aplatizată, inversată, bifazică), undă U pronunțată. Scăderea frecvenței cardiace cu fibrilație atrială.
Efect toxic. Extrasistolă ventriculară, bloc AV, tahicardie atrială cu bloc AV, ritm nodal AV accelerat, bloc sinoatrial, tahicardie ventriculară, tahicardie ventriculară bidirecțională, fibrilație ventriculară.
A. Cardiomiopatie dilatativă. Semne de mărire a atriului stâng, uneori a dreptului. Amplitudine scăzută a undelor, curbă de pseudo-infarct, blocarea ramurii fasciculului stâng, ramura anterioară a ramei fasciculului stâng. Modificări nespecifice ale segmentului ST și undei T. Extrasistolă ventriculară, fibrilație atrială.
B. Cardiomiopatie hipertropica. Semne de mărire a atriului stâng, uneori a dreptului. Semne de hipertrofie ventriculară stângă, unde Q patologice, curbă de pseudo-infarct. Modificări nespecifice în segmentul ST și undele T. Cu hipertrofie apicală a ventriculului stâng, unde T negative gigantice în derivațiile precordiale stângi. Tulburări de ritm supraventricular și ventricular.
ÎN. Amiloidoza inimii. Amplitudine scăzută a undelor, curbă de pseudo-infarct. Fibrilație atrială, bloc AV, aritmii ventriculare, disfuncție a nodului sinusal.
G. Miopatie Duchenne. Scurtarea intervalului PQ. Undă R mare în derivații V 1, V 2; undă Q profundă în derivații V 5, V 6. Tahicardie sinusală, extrasistolă atrială și ventriculară, tahicardie supraventriculară.
D. Stenoza mitrală. Semne de mărire a atriului stâng. Se observă hipertrofia ventriculului drept și deviația axei electrice a inimii spre dreapta. Adesea fibrilație atrială.
E. Prolaps de valva mitrala. Undele T sunt aplatizate sau negative, în special în derivația III; Deprimarea segmentului ST, ușoară prelungire a intervalului QT. Extrasistolă ventriculară și atrială, tahicardie supraventriculară, tahicardie ventriculară, uneori fibrilație atrială.
ȘI. Pericardită. Deprimarea segmentului PQ, în special în derivațiile II, aVF, V 2 V 6. Ridicarea difuză a segmentului ST cu convexitate în sus în derivațiile I, II, aVF, V 3 V 6. Uneori există deprimarea segmentului ST în derivația aVR (în cazuri rare, în derivațiile aVL, V 1, V 2). Tahicardie sinusală, tulburări de ritm atrial. Modificările ECG trec prin 4 etape:
Denivelarea segmentului ST, undă T normală;
segmentul ST coboară la izolinie, amplitudinea undei T scade;
Segment ST pe izolinie, unda T inversată;
Segment ST pe izolinie, undă T normală.
Z. Revărsat pericardic mare. Amplitudine scăzută a undei, alternanță a complexului QRS. Semn patognomonic alternante electrice complete (P, QRS, T).
ȘI. Dextrocardie. Unda P este negativă în derivația I. Complexul QRS este inversat în derivația I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
LA. Defect septal atrial. Semne de mărire a atriului drept, mai rar stânga; prelungirea intervalului PQ. RSR" în derivația V 1; axa electrică a inimii este deviată la dreapta cu un defect de tip ostium secundum, la stânga cu un defect de tip ostium primum. Unda T inversată în derivațiile V 1, V 2. Uneori fibrilație atrială.
L. Stenoza arterei pulmonare. Semne de mărire a atriului drept. Hipertrofie ventriculară dreaptă cu undă R mare în derivațiile V 1, V 2; devierea axei electrice a inimii spre dreapta. Unda T inversată în cablurile V 1, V 2.
M. Sindromul sinusului bolnav. Bradicardie sinusală, bloc sinoatrial, bloc AV, stop sinusal, sindrom bradicardie-tahicardie, tahicardie supraventriculară, fibrilație/flutter atrială, tahicardie ventriculară.
IX. Alte boli
A. BPOC. Semne de mărire a atriului drept. Abaterea axei electrice a inimii spre dreapta, deplasarea zonei de tranziție spre dreapta, semne de hipertrofie a ventriculului drept, amplitudine scăzută a undelor; ECG tip S I S II S III. Inversarea undei T în derivații V 1, V 2. Tahicardie sinusală, ritm nodal AV, tulburări de conducere, inclusiv bloc AV, încetinirea conducerii intraventriculare, bloc de ramură.
B. TELA. Sindrom S I Q III T III, semne de supraîncărcare a ventriculului drept, blocare tranzitorie completă sau incompletă a ramurului drept, deplasarea axei electrice a inimii spre dreapta. inversarea undei T în derivații V 1, V 2; modificari nespecifice ale segmentului ST si valului T. Tahicardie sinusala, uneori tulburari de ritm atrial.
ÎN. Hemoragia subarahnoidiană și alte leziuni ale sistemului nervos central. Uneori val patologic Q. Înalt larg pozitiv sau profund val negativ T, ridicare sau deprimare a segmentului ST, undă U pronunțată, prelungire pronunțată a intervalului QT. bradicardie sinusala, tahicardie sinusală, ritmul nodal AV, extrasistolă ventriculară, tahicardie ventriculară.
G. Hipotiroidismul. Prelungirea intervalului PQ. Amplitudine scăzută a complexului QRS. Unda T aplatizată. Bradicardie sinusală.
D. CRF. Prelungirea segmentului ST (datorită hipocalcemiei), unde T simetrice înalte (datorită hiperkaliemiei).
E. Hipotermie. Prelungirea intervalului PQ. Crestătură în partea terminală a complexului QRS (vezi val Osborne). Prelungirea intervalului QT, inversarea undei T. Bradicardie sinusala, fibrilatie atriala, ritm nodal AV, tahicardie ventriculara.
FOSTUL . Principalele tipuri de stimulatoare cardiace sunt descrise printr-un cod din trei litere: prima literă indică care cameră a inimii este stimulată (A A atrium trium, V V ventricul entricul, D D uală atât atriul cât și ventriculul), a doua literă a cărei cameră este percepută activitatea (A, V sau D), a treia literă indică tipul de răspuns la activitatea percepută (I eu blocarea inhibiției, T T lansare de tachelaj, D D ual ambele). Astfel, în modul VVI, atât electrozii de stimulare, cât și cei de detectare sunt localizați în ventricul, iar atunci când are loc activitatea ventriculară spontană, stimularea acestuia este blocată. În modul DDD, doi electrozi (de stimulare și de detectare) sunt amplasați atât în atriu, cât și în ventricul. Tipul de răspuns D înseamnă că atunci când apare activitatea atrială spontană, stimularea acesteia va fi blocată, iar după o perioadă de timp programată (interval AV) va fi emis un stimul ventriculului; când apare activitatea ventriculară spontană, dimpotrivă, stimularea ventriculară va fi blocată, iar stimularea atrială va începe după intervalul VA programat. Moduri tipice ale stimulatorului cardiac cu o singură cameră VVI și AAI. Moduri tipice ale stimulatorului cardiac cu două camere DVI și DDD. A patra litera R ( R adaptativ înseamnă că stimulatorul cardiac este capabil să crească rata de stimulare ca răspuns la modificările activității fizice sau parametrii fiziologici dependenți de sarcină (de exemplu, intervalul QT, temperatura).
A. Principii generale de interpretare ECG
Evaluați natura ritmului (ritm propriu cu activare periodică a stimulatorului sau impus).
Determinați care camere sunt stimulate.
Determinați activitatea a cărei camere sunt percepute de stimulator.
Determinați intervalele de stimulare cardiacă programate (intervalele VA, VV, AV) de la artefactele de stimulare atrială (A) și ventriculară (V).
Determinați modul EX. Trebuie amintit că semnele ECG ale unui stimulator cardiac cu o singură cameră nu exclud posibilitatea prezenței electrozilor în două camere: astfel, contracțiile stimulate ale ventriculilor pot fi observate atât cu stimulatorul cardiac cu o singură cameră, cât și cu două camere, în care stimularea ventriculară urmează la un anumit interval după unda P (mod DDD) .
Eliminați încălcările de impunere și de detectare:
A. tulburări de impunere: există artefacte de stimulare care nu sunt urmate de complexe de depolarizare ale camerei corespunzătoare;
b. tulburări de detecție: există artefacte de stimulare care trebuie blocate pentru detectarea normală a depolarizării atriale sau ventriculare.
B. Moduri EX individuale
AAI. Dacă frecvența ritmului natural devine mai mică decât frecvența programată a stimulatorului cardiac, atunci stimularea atrială începe la un interval AA constant. Când are loc depolarizarea atrială spontană (și detectarea ei normală), contorul de timp al stimulatorului cardiac este resetat. Dacă depolarizarea atrială spontană nu reapare după intervalul AA specificat, se inițiază stimularea atrială.

VVI. Când are loc depolarizarea ventriculară spontană (și detectarea ei normală), contorul de timp al stimulatorului cardiac este resetat. Dacă, după un interval VV predeterminat, depolarizarea ventriculară spontană nu reapare, se inițiază stimularea ventriculară; în caz contrar, contorul de timp este resetat și întregul ciclu începe de la capăt. În stimulatoarele cardiace adaptive VVIR, frecvența ritmului crește odată cu creșterea nivelului de activitate fizică (până la un anumit Limita superioară Ritm cardiac).
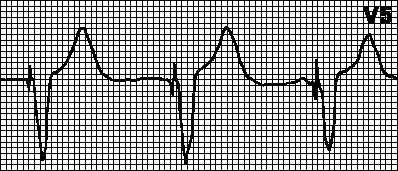
DDD. Dacă frecvența intrinsecă devine mai mică decât frecvența programată a stimulatorului cardiac, stimularea atrială (A) și ventriculară (V) este inițiată la intervalele specificate între impulsurile A și V (intervalul AV) și între un impuls V și impulsul A ulterior (intervalul VA) ). Când apare depolarizarea ventriculară spontană sau indusă (și detectarea ei normală), contorul de timp al stimulatorului cardiac este resetat și intervalul VA începe să conteze. Dacă în acest interval apare depolarizarea atrială spontană, stimularea atrială este blocată; în caz contrar, se emite un impuls atrial. Când apare depolarizarea atrială spontană sau indusă (și detectarea ei normală), contorul de timp al stimulatorului cardiac este resetat și intervalul AV începe să conteze. Dacă în acest interval apare depolarizarea ventriculară spontană, stimularea ventriculară este blocată; în caz contrar, se emite un impuls ventricular.
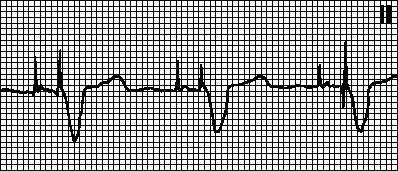
ÎN. Disfuncția stimulatorului cardiac și aritmii
Încălcarea impunerii. Artefactul de stimulare nu este urmat de un complex de depolarizare, deși miocardul nu este în stadiul refractar. Cauze: deplasarea electrodului de stimulare, perforarea cardiacă, creșterea pragului de stimulare (în timpul infarctului miocardic, administrarea de flecainidă, hiperkaliemie), deteriorarea electrodului sau încălcarea izolației acestuia, tulburări în generarea pulsului (după defibrilare sau din cauza epuizării sursei de alimentare). ), precum și setați incorect parametrii stimulatorului cardiac.

Eșec de detectare. Contorul de timp al stimulatorului cardiac nu este resetat atunci când are loc o depolarizare proprie sau impusă a camerei corespunzătoare, ceea ce duce la apariția unui ritm incorect (ritmul impus se suprapune de la sine). Motive: amplitudine scăzută a semnalului perceput (în special în cazul extrasistolei ventriculare), setarea incorect a sensibilității stimulatorului cardiac, precum și motivele enumerate mai sus (vezi). Adesea este suficient să reprogramați sensibilitatea stimulatorului cardiac.

Hipersensibilitate la stimulator cardiac. La momentul așteptat din timp (după ce intervalul corespunzător a trecut), nu are loc nicio stimulare. Undele T (unde P, miopotențiale) sunt interpretate greșit ca unde R și cronometrul stimulatorului cardiac este resetat. Dacă unda T este detectată incorect, intervalul VA începe să conteze de la aceasta. În acest caz, sensibilitatea sau perioada refractară de detecție trebuie reprogramată. De asemenea, puteți seta intervalul VA pentru a începe de la unda T.
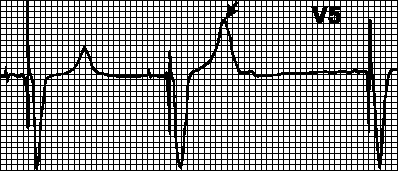
Blocare prin miopotenţiale. Miopotențialele care decurg din mișcările brațului pot fi interpretate greșit ca potențiale ale miocardului și blochează stimularea. În acest caz, intervalele dintre complexele impuse devin diferite, iar ritmul devine incorect. Cel mai adesea, astfel de tulburări apar atunci când se utilizează stimulatoare cardiace unipolare.

Tahicardie circulară. Un ritm impus cu frecvența maximă pentru stimulator cardiac. Apare atunci când excitația atrială retrogradă după stimularea ventriculară este detectată de electrodul atrial și declanșează stimularea ventriculară. Acest lucru este tipic pentru un stimulator cardiac cu două camere cu detectarea excitației atriale. În astfel de cazuri, poate fi suficientă creșterea perioadei refractare de detecție.
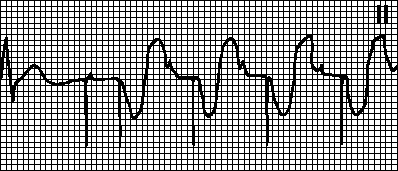
Tahicardie indusă de tahicardie atrială. Un ritm impus cu frecvența maximă pentru stimulator cardiac. Se observă dacă tahicardia atrială (de exemplu, fibrilația atrială) apare la pacienții cu stimulator cardiac cu două camere. Depolarizarea atrială frecventă este detectată de stimulatorul cardiac și declanșează stimularea ventriculară. În astfel de cazuri, trec la modul VVI și elimină aritmia.
Un electrocardiograf folosește un senzor pentru a înregistra și a înregistra parametrii activității inimii, care sunt imprimați pe hârtie specială. Ele arată ca linii verticale (dinți), a căror înălțime și locație față de axa inimii sunt luate în considerare la descifrarea modelului. Dacă ECG este normal, impulsurile sunt clare linii drepte, care urmează la un anumit interval într-o secvență strictă.
Un studiu ECG constă din următorii indicatori:
- Valul R. Responsabil de contracțiile atriului stâng și drept.
- Intervalul P-Q (R) este distanța dintre unda R și complexul QRS (începutul undei Q sau R). Afișează durata călătoriei impulsului prin ventriculi, fascicul lui și nodul atrioventricular înapoi la ventriculi.
- Complexul QRST este egal cu sistola (moment contractie musculara) ventricule. Unda de excitație se propagă la diferite intervale în direcții diferite, formând unde Q, R, S.
- Unda Q. Arată începutul propagării impulsului de-a lungul septului interventricular.
- Unda S. Reflectă sfârșitul distribuției excitației prin septul interventricular.
- Unda R. Corespunde distribuției impulsurilor de-a lungul miocardului ventricularului drept și stâng.
- Segmentul (R) ST. Aceasta este calea impulsului de la punctul final al undei S (în absența acesteia, unda R) până la începutul undei T.
- Unda T. Arata procesul de repolarizare a miocardului ventricular (ridicarea complexului gastric in segmentul ST).
Videoclipul discută principalele elemente care alcătuiesc o electrocardiogramă. Preluat de pe canalul MEDFORS.
Cum să descifrezi o cardiogramă
- Vârsta și sexul.
- Celulele de pe hârtie constau din linii orizontale și verticale cu celule mari și mici. Cele orizontale sunt responsabile de frecvență (timp), cele verticale sunt tensiune. Un pătrat mare este egal cu 25 de pătrați mici, fiecare latură fiind de 1 mm și 0,04 secunde. Pătratul mare corespunde la 5 mm și 0,2 secunde, iar 1 cm de linie verticală este 1 mV de tensiune.
- Axa anatomică a inimii poate fi determinată folosind vectorul de direcție al undelor Q, R, S. În mod normal, impulsul ar trebui să fie condus prin ventriculi spre stânga și în jos la un unghi de 30-70º.
- Citirea dinților depinde de vectorul distribuției undei de excitație pe axă. Amplitudinea diferă în diferite derivații și poate lipsi o parte a modelului. Direcția ascendentă de la izolinie este considerată pozitivă, în jos - negativă.
- Axele electrice ale derivațiilor Ι, ΙΙ, ΙΙΙ au locații diferite față de axa inimii, apărând în mod corespunzător cu amplitudini diferite. Sondele AVR, AVF și AVL arată diferența de potențial dintre membre (cu un electrod pozitiv) și potențialul mediu al celorlalte două (cu unul negativ). Axa AVR este direcționată de jos în sus și spre dreapta, astfel încât majoritatea dinților au o amplitudine negativă. Cablul AVL merge perpendicular pe axa electrică a inimii (EOS), astfel încât complexul QRS total este aproape de zero.
Interferența și vibrațiile dinți de ferăstrău (frecvență de până la 50 Hz) afișate în imagine pot indica următoarele:
- tremurături musculare (vibrații mici cu amplitudini diferite);
- frisoane;
- contact slab între piele și electrod;
- funcționarea defectuoasă a unuia sau mai multor fire;
- interferențe de la aparatele electrocasnice.
Înregistrarea impulsurilor cardiace are loc cu ajutorul electrozilor care conectează electrocardiograful la membrele și pieptul uman.
Căile urmate de evacuări (conducte) au următoarele denumiri:
- AVL (analogul primului);
- AVF (analogul celui de-al treilea);
- AVR (afișare în oglindă a cablurilor).
Denumirea derivațiilor toracice:
Dinți, segmente și intervale
Puteți interpreta în mod independent sensul indicatorilor folosind standardele ECG pentru fiecare dintre ei:
- Valul R. Trebuie să aibă valoare pozitivăîn derivații Ι-ΙΙ și să fie bifazic în V1.
- Intervalul PQ. Egal cu suma timpul de contracție a atriilor cardiace și conducerea lor prin nodul AV.
- Unda Q trebuie să vină înaintea lui R și să aibă o valoare negativă. În compartimentele I, AVL, V5 și V6 poate fi prezent cu o lungime de cel mult 2 mm. Prezența sa în plumb ΙΙΙ ar trebui să fie temporară și să dispară după o respirație adâncă.
- complex QRS. Calculat pe celule: lățimea normală este de 2-2,5 celule, intervalul este de 5, amplitudinea este regiunea toracică- 10 pătrate mici.
- Segmentul S-T. Pentru a determina valoarea, trebuie să numărați numărul de celule din punctul J. În mod normal, există 1,5 (60 ms).
- Unda T trebuie să coincidă cu direcția QRS. Are o valoare negativă în clienți potențiali: ΙΙΙ, AVL, V1 și standard pozitiv - Ι, ΙΙ, V3-V6.
- Unda U. Dacă acest indicator este afișat pe hârtie, poate apărea în imediata apropiere a undei T și se poate îmbina cu ea. Înălțimea sa este de 10% din T în secțiunile V2-V3 și indică prezența bradicardiei.
Cum să-ți numeri ritmul cardiac
Schema de calcul al ritmului cardiac arată astfel:
- Identificați unde R înalte pe o imagine ECG.
- Găsiți pătratele mari dintre vârfurile R este ritmul cardiac.
- Calculați folosind formula: ritmul cardiac = 300/număr de pătrate.
De exemplu, există 5 pătrate între vârfuri. Ritmul cardiac=300/5=60 batai/min.
Galerie foto
Notație pentru descifrarea studiului Imaginea arată ritmul sinusal normal al inimii. Fibrilatie atriala Metoda de determinare a ritmului cardiac Fotografia arată diagnostice boala coronariană inimile Infarctul miocardic pe electrocardiogramă
Ce este un ECG anormal
O electrocardiogramă anormală este o abatere a rezultatelor testului de la normă. Sarcina medicului în acest caz este de a determina nivelul de pericol al anomaliilor în transcrierea studiului.
Rezultatele ECG anormale pot indica următoarele probleme:
- forma și dimensiunea inimii sau a unuia dintre pereții săi sunt modificate vizibil;
- dezechilibrul electroliților (calciu, potasiu, magneziu);
- ischemie;
- atac de cord;
- modificarea ritmului normal;
- efect secundar de la medicamentele luate.
Cum arată un ECG în mod normal și cu patologie?
Parametrii electrocardiogramei la bărbați și femei adulți sunt prezentați în tabel și arată astfel:
| Parametrii ECG | Normă | Deviere | Cauza probabilă a abaterii |
| Distanța R-R-R | Distanță uniformă între dinți | Distanța neuniformă |
|
| Ritm cardiac | 60-90 bătăi/min în repaus | Sub 60 sau peste 90 bătăi/min în repaus |
|
| Contracția atrială – unda R | Îndreptat în sus, în exterior seamănă cu un arc. Înălțimea este de aproximativ 2 mm. Este posibil să nu fie prezent în ΙΙΙ, AVL, V1. |
|
|
| Intervalul P-Q | Linie dreaptă între dinți P-Q cu un interval de 0,1-0,2 secunde. |
|
|
| complex QRS | Lungime 0,1 secunde - 5 mm, apoi val T și linie dreaptă. |
|
|
| Unda Q | Absent sau îndreptat în jos cu o adâncime egală cu 1/4 din unda R | Adâncimea și/sau lățimea depășește normalul |
|
| Unda R | Înălțime 10-15 mm, îndreptată în sus. Prezent în toate pistele. |
|
|
| Unda S | Adâncime 2-5 mm, capătul ascuțit îndreptat în jos. |
| Hipertrofie ventriculara stanga. |
| Segmentul S-T | Coincide cu distanța dintre dinți S-T. | Orice abatere a liniei orizontale mai mare de 2 mm. |
|
| Unda T | Înălțimea arcului este de până la 1/2 din valul R sau coincide (în segmentul V1). Direcție - sus. |
|
|
Ce fel de cardiogramă ar trebui să aibă o persoană sănătoasă?
Indicații ale unei bune cardiograme pentru un adult:
Videoclipul compară cardiograma unei persoane sănătoase și bolnave și oferă interpretarea corectă a datelor obținute. Preluat de pe canalul „Viața unui hipertensiv”.
Indicatori la adulți
Un exemplu de ECG normal la adulți:
Indicatori la copii
Parametrii electrocardiogramei la copii:
Tulburări de ritm în timpul interpretării ECG
Tulburările de ritm cardiac pot fi observate la persoanele sănătoase și sunt o variantă normală. Cele mai comune tipuri de aritmie și deviația sistemului de conducere. În procesul de interpretare a datelor obținute, este important să se țină cont de toți indicatorii electrocardiogramei și nu de fiecare în parte.
Aritmii
Tulburările de ritm cardiac pot fi:
- Aritmie sinusală. Fluctuațiile amplitudinii RR variază cu 10%.
- Bradicardie sinusala. PQ=12 secunde, ritm cardiac mai mic de 60 bătăi/min.
- tahicardie. Frecvența cardiacă la adolescenți este mai mare de 200 de bătăi/min, la adulți este mai mare de 100-180. În timpul tahicardiei ventriculare, indicatorul QRS este peste 0,12 secunde, în timp ce tahicardia sinusală este puțin mai mare decât în mod normal.
- Extrasistole. Contracția extraordinară a inimii este permisă în cazuri izolate.
- Tahicardie paroxistica. Creșterea ritmului cardiac la 220 pe minut. În timpul unui atac are loc o fuziune a QRS și P. Intervalul dintre R și P de la următoarea bătaie
- Fibrilatie atriala. Contracția atrială este de 350-700 pe minut, contracția ventriculară este de 100-180 pe minut, P este absent, fluctuații de-a lungul izolinei.
- Flutter atrial. Contracția atrială este de 250-350 pe minut, contracțiile gastrice devin mai puțin frecvente. Valuri dinți de ferăstrău în secțiunile ΙΙ-ΙΙΙ și V1.
Abaterea poziției EOS
Problemele de sănătate pot fi indicate de o schimbare a vectorului EOS:
- Abaterea spre dreapta este mai mare de 90º. În combinație cu excesul înălțimii lui S peste R, semnalează patologii ale ventriculului drept și blocul fasciculului His.
- Abatere la stânga cu 30-90º. Cu un raport patologic al înălțimilor S și R - hipertrofie ventriculară stângă, bloc de ramură.
Abaterile în poziția EOS pot semnala următoarele boli:
- atac de cord;
- edem pulmonar;
- BPOC (boală pulmonară obstructivă cronică).
Încălcarea sistemului de conducere
Concluzia ECG poate include următoarele patologii ale funcției de conducere:
- Bloc AV de gradul I - distanța dintre undele P și Q depășește intervalul de 0,2 secunde, secvența traseului arată astfel - P-Q-R-S;
- Bloc AV de gradul 2 - PQ deplasează QRS (Mobitz tip 1) sau QRS cade pe lungimea PQ (Mobitz tip 2);
- bloc AV complet - frecvența contracțiilor atriilor este mai mare decât cea a ventriculilor, PP=RR, lungimea PQ este diferită.
Boli ale inimii selectate
O interpretare detaliată a electrocardiogramei poate arăta următoarele condiții patologice:
| Boala | Manifestări pe ECG |
| Cardiomiopatie |
|
| Stenoza mitrală |
|
| Prolaps de valva mitrala |
|
| Obstrucție pulmonară cronică |
|
| Leziuni ale SNC |
|
| Hipotiroidismul |
|
Video
Cursul video „Toată lumea poate face un ECG” discută despre tulburările de ritm cardiac. Preluat de pe canalul MEDFORS.
Electrocardiografia este considerată cel mai mult metoda simpla determinarea calitatii inimii, atat in conditii normale cat si patologice. Esența acestei metode este de a capta și înregistra impulsurile electrice ale inimii care apar în timpul funcționării acesteia.
Dar pentru a determina gradul de încălcare, este necesară decodarea ECG al inimii, deoarece fixarea acestor impulsuri se realizează folosind un specific imagine grafică După o perioadă de timp.
Indicații pentru ECG:
- În scop preventiv;
- Determinarea direcționată a frecvenței contracțiilor mușchiului inimii și a ritmului organului;
- Definiţia acute and insuficiență cronică inimi;
- Detectarea diferitelor tulburări de conducere în interiorul inimii;
- Pentru a determina condiție fizică inimi;
- Diagnosticare ;
- Obținerea de informații despre patologiile care apar în afara inimii (de exemplu, complete sau parțiale).
Principiile interpretării ECG
Electrocardiograma prezintă schematic trei indicatori principali:
- Dinții sunt convexități cu unghi ascuțit, îndreptați în sus sau în jos și sunt desemnați P, Q, R, S, T;
- Segmente – sunt distanța dintre dinții din apropiere;
- Interval – un spațiu care include atât un dinte, cât și un segment.
Datorită indicatorilor de mai sus, cardiologul determină nivelul de contracție și refacere a mușchiului inimii. Pe lângă acești indicatori, în timpul unei electrocardiograme, poate fi determinată și axa electrică a inimii, ceea ce indică locația aproximativă a organului în cavitatea toracică. Acesta din urmă depinde de constituția corpului uman și de patologia cronică. Axa electrică a inimii poate fi: normală, verticală și orizontală.
Principalii indicatori ai decodării ECG
Când sunt descifrați, indicatorii de normă vor fi după cum urmează:
- Distanța dintre undele R și R ar trebui să fie uniformă pe toată lungimea cardiogramei;
- Intervalele dintre PQRST ar trebui să fie de la 120 la 200 m/s, grafic aceasta este determinată de 2-3 pătrate. Acesta este un indicator al trecerii impulsului prin toate părțile inimii de la atrii la ventriculi;
- Intervalul dintre Q și S indică trecerea impulsului prin ventricule (60-100 m/s);
- Durata contractilității ventriculare se determină folosind Q și T, în mod normal 400-450 m/s;
La cea mai mică schimbare de la parametrii specificați, se poate judeca începutul sau dezvoltarea proces patologicîn mușchiul inimii. Astfel de parametri se modifică în mod deosebit în reumatism.

De asemenea, trebuie remarcat faptul că, în unele cazuri, standardele de interpretare ECG se pot modifica ușor din cauza prezenței anumitor tulburări care sunt considerate normale, deoarece prezența lor nu afectează dezvoltarea insuficienței cardiace (de exemplu, aritmia respiratorie). Este important de menționat că pentru decodificarea ECG la adulți, norma poate fi prezentată în diferite tabele care descriu viteza de trecere între elementele cardiogramei.
Decodificarea ECG pentru adulți norma în tabel
Tabel de norme de decodare ECG
Astfel de tabele sunt document oficial pentru a identifica posibile modificări patologiceîn mușchiul inimii.
Video: interpretare ECG


